Unsere Lösungen
Keine Suchergebnisse gefunden
Pflegeheime
Dr. rer. med. Michał Szymański
Genese der Erkrankung
Die Belastungsharninkontinenz ist eine Zivilisationskrankheit, die im Hinblick auf die Problemart eine peinliche und sehr oft verheimlichte Beschwerde ist. Diese Funktionsstörung, die mit dem erläuterten Problem verbunden ist, beeinflusst die psychophysische Verfassung der Kranken, die diese Beschwerde erleiden. Die Belastungsharninkontinenz, sowie leichte und schwere Inkontinenz, zwingt die Kranken, Inkontinenzprodukte, wie urologische Einlagen oder Pull-up-Windelhöschen zu gebrauchen. Diese Vorbeugungsmethode gibt dem Nutzer keinen vollen Komfort, Diskretion und am wichtigsten – Sicherheitsgefühl. Die Erkrankung kann nicht nur pharmakologisch, sondern auch chirurgisch mit Anwendung von wenig invasiven Techniken behandelt werden – durch Implantation von urologischen Bändern, die diese Beschwerde stets heilen, sowie vollen Komfort und Sicherheit garantieren.
Die Ursache der Erkrankung liegt im fehlerhaft funktionierenden Verschlussmechanismus der Harnröhre, der aus der Schwäche des Harnröhrenschließmuskels oder auch Hyperaktivität der Harnblase, Harnröhre, Urogenitalfistel, Harnblasenerweiterung resultiert. Zu Ursachen dieser Funktionsstörung gehören, im Fall von Frauen u.a.: Überstehen von komplizierten Geburten, Beschädigungen des Harnapparats, fehlerhafter Hormonhaushalt, Geburtsfehler. Bei Männern liegen die Ursachen dieser Erkrankung u.a. in zurückliegenden Harnröhrenoperationen.
Ausbereitung des Phänomens auf der Welt
Die Häufigkeit der Harninkontinenz (HI) wurde aufgrund von 35 unabhängigen Untersuchungen auf einer Gruppe von 230 000 Personen, die sich aus verschiedenen gesellschaftlichen und 5 ethischen Gruppen zusammensetzte, ermittelt. Die Häufigkeit der HI betrug bei Frauen 27,6%, hauptsächlich in der 5. Lebensdekade – 33%. Statistische Daten aus Stationen, sowie gynäkologischen und urologischen Beratungsstellen zeigen, dass diese Erscheinung bei ca. 25-30% Patientinnen nach dem 45. Lebensjahr auftritt. Es ist zu betonen, dass eine gewisse Anzahl von Kranken niemals den Arzt besucht. In den USA wurde jährlich für die Behandlung der HI 17,5 Milliarden USD (1995) ausgegeben. Es wird geschätzt, dass falls in den USA alle Harninkontinenzkranke den Arzt aufsuchen würden, betrügen Behandlungs- und Pflegekosten ca. 41 Milliarden USD. Die Harninkontinenz erschwert das normale Funktionieren in der Gesellschaft und bildet die Ursache von Senkung des Selbstwertgefühls und allgemeinen Wohlbefindens. Die durchgeführten Umfragen bei der Bevölkerung norwegischer Frauen zeigten, dass 46% davon das mit der Harninkontinenz verbundene Unwohlgefühl als anstrengend, und 34% – als äußerst lästig bezeichnete. Das Problem der Harninkontinenz weist auch einen wirtschaftlichen Aspekt auf. Es wurde nachgewiesen, dass Ausgaben, verbunden mit Notwendigkeit der Besorgung von notwendigen Medikamenten und persönlichen Hygienemitteln, die Standardausgaben von gesunden Frauen um 64% übersteigen. Es wurde geschätzt, dass 1998 Frauen mit der Belastungsharninkontinenz für direkte Mittel 5642 $ USD und indirekte Mittel 4208 $ US ausgaben. Dies umfasst den Kauf von hygienischen Einlagen und Mitteln, die mit professioneller medizinischer Hilfe verbundenen Gebühren, sowie Kosten für OP-Behandlung. In England wurde für die Behandlung der Harninkontinenz bei Frauen aus dem Haushalt 2% aller Finanzmittel bestimmt. Von 2000 bis 2001 wurden 8000 OP-Eingriffe wegen Harninkontinenz für den Betrag von 10,3 Millionen Pfund aus den NHS-Finanzmitteln durchgeführt. In den USA wurde berechnet, dass die jährlichen Ausgaben für die Behandlung der Harninkontinenz mit solchen vergleichbar und ähnlich sind, die Krankheiten, wie Brustdrüsenkarzinom, Osteoporose oder Gelenkentzündung betreffen.
Bedürfnisse des polnischen Markts
Schätzungsweise werden in Polen 20-30 tausend Eingriffe zur Implantation von urologischen Bändern durchgeführt. Jedoch ist der tatsächliche Bedarf viel größer. Es wird angenommen, dass ca. 30% der Frauenbevölkerung an dieser Erkrankung leidet, was ca. 3 Millionen Patientinnen in Polen ergibt, die sich dem Eingriff zur Implantation von urologischen Bändern unterziehen sollten. Prozentuelle Schätzdaten beziehen sich auch auf den Weltmarkt. Die auf dem polnischen Markt angebotenen Bänder sind nur mit den Mehrweg-Applikatoren erhältlich. Nur wenige Band-Hersteller bieten Bänder mit Einweg-Applikatoren aus Kunststoff an. Bei Analyse der mit dem Kauf von Bändern und Applikatoren verbundenen Kosten und deren Vergleichung mit Preisen des Implantats selbst kann festgestellt werden, dass Kauf des Produkts mit Mehrweg-Applikatoren wirtschaftlich begründet ist. Jedes Krankenhaus verfügt über seine eigene Sterilisationsabteilung und kann den Mehrweg-Applikator selbst sterilisieren und dabei Kosten des einmaligen Kaufs senken. Die Anzahl der verkauften Mehrweg-Applikatoren bildet ca. 1% der Anzahl von verkaufen Bändern.
Behandlungsmethoden
Chirurgische Behandlung wird vor allem in folgenden Fällen angewandt: Belastungsharninkontinenz, Mischform der Harninkontinenz. Methoden, die bei der chirurgischen Behandlung am häufigsten genutzt werden, sind:
- Aufhängung der Harnröhre mittels des drucklosen Bands, das durch die Scheide angelegt wird (z.B. Tension-free Vaginal Tape (TVT), Trans Obturator Tape (TOT));
- extraperitoneale Scheidenaufhängung (Kolposuspension mittels der Burch-Methode, Operationen mittels der Marshall-Marchetti-Krantz-Methode);
- Nadeleingriffe;
- Infiltration der Harnröhre (am häufigsten mit Teflon oder Kollagen);
- Schlingenoperationen (fast ganz ersetzt durch TVT und TOT);
- Implantation des künstlichen Schließmuskels (der höchste Schwierigkeitsgrad, sehr selten angewandter Eingriff).
Die Wahl optimaler Behandlungsmethode ist oft sehr schwierig und hängt von vielen Faktoren ab, u.a.: Körpergewicht der Patientin, Alter der Patientin, Anzahl von zurückliegenden Geburten und damit verbundenen Kompilationen, allgemein schlechtem Wohlbefinden, Kinderwunsch, koexistierenden chronischen Krankheiten, Treiben von Leistungssportarten, Erfahrungen des operierenden Arztes.
Die Effektivität der gewählten Behandlungsmethode ist auch strickt mit gut gestellter Diagnose, die die Ursache der Harninkontinenz sowie Vorhandensein der begleitenden Pathologien des Geschlechtsapparats festzustellen erlaubt, verbunden.
Charakteristik von TOT- und TVT-Implantationsmethoden
Das medizinische Erzeugnis, das während beider Eingriffe (mittels der TOT- oder TVT-Methode) implantiert wird, sind Bänder, ausgeführt aus synthetischen Polymeren (z.B. Polypropylen) oder allogenen Materialien. Führende Hersteller von Synthetikbändern sind Ethicon, AMS. Diese Bänder können auch teilweise resorbierbar sein, z.B. T-Sling von Polhernia.
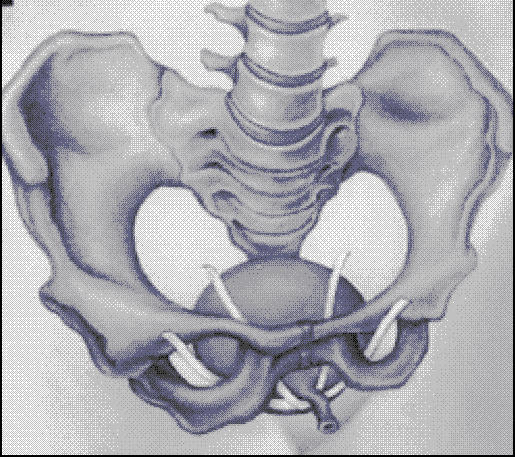
Das Belastungsharninkontinenz-Set, das sich aus urologischem Band und System von Applikatoren für die TOT- und TVT-Methode zusammensetzt, bildet den Gegenstand der Darstellung von Implantationsmethoden.
In chirurgischer Behandlung der Harninkontinenz bei Frauen wird am häufigsten die TVT- (Tension-free Vaginal Tape) und TOT-Methode (Trans Obturator Tape) angewandt, für die das Band Dallop® NM vorgesehen wurde.
TVT-Methode
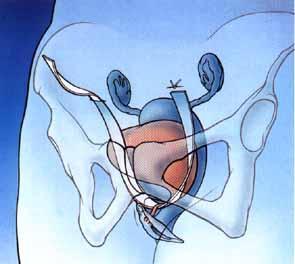
Die Methode der chirurgischen Behandlung der Harninkontinenz bei Frauen, die sich an großer Popularität erfreut, ist die TVT-Methode. Dieser Eingriff wird in der Lokalanästhesie durchgeführt. Er dauert ca. 20 Minuten. Dabei wird das Band retropubisch eingeführt, und dessen Endungen auf der Bauchfaszie ausgeführt. Diese Maßnahmen werden mittels Applikatoren, die mit Berücksichtigung der Eingriffsspezifik entworfen wurden, vorgenommen. Die Applikatoren erlauben das Anlegen des Bands unter der Harnröhre in der Weise, die sicher ist und hohe Effektivität des Eingriffs, in der langfristigen Bewertung auf ca. 85% geschätzt, garantiert.
Die TVT-Methode ist ein Eingriff, der aus dem vaginalen Zugang durchgeführt wird und auf Aufhängung der Mittel- und Hinterteils der Harnröhre in Belastungsharninkontinenz bei Frauen abzielt.
TOT-Methode
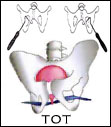
Die zweite Methode, die in chirurgischer Behandlung der Harninkontinenz bei Frauen am häufigsten angewandt wird, ist die TOT-Methode. Sie stellt eine Modifizierung der TVT-Methode dar, reduziert das mit ihr verbundene Risiko, sowie schränkt vor allem das Risiko der Harnblasenperforation, Beschädigung des Beckens und wichtiger Blutgefäße ein. Der Eingriff wird in der Lokalanästhesie durchgeführt und dessen Dauer ist kürzer. Der wesentliche Unterschied beruht auf der Führung des implantierten Bands. Für die TOT-Methode wurden spezielle Applikatoren entworfen, die die Durchführung des Bands durch einen kleinen Raum in den Hüftbeinlöchern ermöglichen, was das Risiko der Harnblasenperforation verringert, und das Anlegen des Bands in mehr genauer und sicherer Weise erlaubt. Das garantiert die Erhöhung der Effektivität dieser Methode bis ca. 95%.
In der TOT-Methode wird der Zugang durch die Hüftbeinlöcher genutzt, durch die das urologische Band geführt wird. Das hat die Bildung einer gewissen Hängematte zum Zweck, die die Harnröhre in ihrem Mittel- und Hinterteil erhält.
Optimale Materialien/Werkstoffe von urologischen Bändern
Viele Autoren von Veröffentlichungen, die die Anwendung von verschiedenartigen urologischen Bändern beschreiben, stellten bei Bewertung u.a. der Effektivität von Eingriffen der Implantation von Bändern, sowohl aus Materialien menschlichen, als auch tierischen und synthetischen Ursprungs, fest, dass der Gebrauch von Bändern aus menschlichen und tierischen Materialien hohes Risiko von Komplikationen mit sich bringt. Zu den häufigsten gehören: Erosionen, Infektionen, Einsaugung des Bands und Senkung von Anfangswerten der Bandparameter. Zusätzlich ist es schwer, die Effektivität von Eingriffen mit deren Anwendung einzuschätzen. Dagegen ist der Gebrauch von Polypropylen-Netzen von den meisten dieser Komplikationen frei. Außerdem charakterisieren sich die Bänder aus Polypropylen durch verhältnismäßig niedrige Senkung von Werten der Anfangsparameter, was in entscheidendem Masse die Effektivität der ausgeführten Eingriffe beeinflusst.
Es wurden randomisierte Studien in zwei Gruppen mit neuseeländischen Kaninchen durchgeführt, die auf Bewertung der Reaktionen von Geweben der Harnröhre, die mit synthetischen Implantaten (TVT-Band), sowie Implantaten des tierischen Ursprungs (SIS (Small Intestinal Submucosal) – Schweinetransplantationen) in Berührung kommen, abzielten. Die dritte Gruppe war eine Kontrollgruppe, die einem analogischen Verfahren, wie die übrigen Gruppen, unterzogen wurde, mit dem Unterschied, dass kein Implantat eingeführt wurde. Beobachtungen wurden für zwei Implantationszeiträume – 6 und 12 Wochen – vorgenommen. Infolge dieser Untersuchungen wurde ermittelt, dass die Harnröhrenwand beim Kontakt mit Polypropylen keine Entzündungsreaktion zeigte. Nur bei 3 von 12 Tieren wurde das Vorkommen von Fibrosen vermerkt. In der untersuchten Gruppe mit Anwendung der SIS-Schweinetransplantation wurde bei einem Tier eine starke Entzündungsreaktion festgestellt, und bei zwei Tieren Fibrosen beobachtet. In der Kontrollgruppe kamen, wie erwartet, keine Veränderungen in den Harnblasengeweben vor. Aufgrund obiger Beobachtungen bewerteten die Autoren in der Zusammenfassung, dass beide Materialien – sowohl Polypropylen, als auch die SIS-Schweinetransplantation – sicher beim Kontakt mit den Harnblasengeweben sind. Außerdem erhielt die Polypropylentransplantation ihre morphologischen Eigenschaften in beiden Beobachtungszeiträumen.
Mehrere Ärzte beurteilten die Festigkeitseigenschaften von TVT-Polypropylenbändern und Bändern des menschlichen Ursprungs (CFL) nach deren Implantation. Die Untersuchungen wurden an Ratten bei Wahl von zwei Beobachtungszeiträumen: 6 und 12 Wochen geführt, denn bei Patienten, die sich Operationen mit Anwendung von Bändern unterzogen, eine starke Gewebereaktion auf Fremdkörper vor allen in den ersten drei Monaten entstand. Es wurden zwei Bandparameter geprüft: mittlere und maximale Bruchbelastung. Die Autoren ermittelten, dass die TVT-Bänder ihre morphologischen und Festigkeitseigenschaften nach den untersuchten Implantationszeiträumen erhielten. Dagegen verloren die Bänder menschlichen Ursprungs (CFL) eindeutig ihre Festigkeitseigenschaften. Beide untersuchten Parameter waren, sowohl nach 6, als auch 12 Wochen der Bobachtung, für die TVT-Bänder dreimal höher, als für die Bänder menschlichen Ursprungs (CFL). Die Ärzte stellten in der Zusammenfassung fest, dass eine so erhebliche Senkung von Werten der Festigkeitsparameter die Ursache der niedrigen Effektivität von Eingriffen mit Anwendung von Geweben menschlichen Ursprungs (CFL) bildet.
Charakteristik des Bands Dallop® NM
Das urologische Band Dallop® NM erfüllt die Grundanforderungen erhalten in der Richtlinie 93/42/EEC gestellt an Produkten, klassifiziert als medizinisches Erzeugnis der Klasse IIb. Gemäß der o.g. Richtlinie, Anhang IX, Regel 8 „befinden sich alle medizinischen Erzeugnisse des aktiven Anlegens und invasiven chirurgischen Erzeugnisse des langjährigen Gebrauchs in Klasse IIb”.
Urologische Bänder Dallop® NM werden aus folgenden Werkstoffenerzeugt:
- monofilem Polypropylengarn mit der Stärke von 0,16mm (185 dtex); – angewandt für die Ausführung des spezifischen Bandteils;
- Polypropylengarn mit der Stärke von 0,3 mm (640 dtex) – angewandt für die Ausführung von Griffen, die die Befestigung des Band auf dem Applikator erlauben.

Beide Werkstoffe sind aus 100%-igem Polypropylen-Homopolymer gefertigt und mit dem Präparationsmittel in der maximalen Menge von 0,25% bedeckt. Beide Garne weisen den minimalisierten Ausdehnungskoeffizienten (max. 0,5% im Wasser mit der Temperatur von 40ºC ± 2ºC) und entsprechende Reißfestigkeit auf. Drains zum Schutz der Verbindung von Ohren mit dem spezifischen Bandteil sind aus medizinischem PVC-Granulat ausgeführt und dienen zur Sicherung des Bands und der Bandgriffe vor Ausreißen unter Einfluss der Kraft, die zur Durchführung des Bands durch anatomische Strukturen notwendig ist.
Parameter der Bänder Dallop® NM:
|
Nr. |
Parametr |
Anforderungen |
Dallop® NM |
| 1. | Reißfestigkeit | min. 16 N | 117 N |
| 2. | Porengröße | min. 75 µm | 0,38 mm2 |
| 3 | Breite | 1,0 – 1,2 cm | 1,1 cm |
Die Bänder Dallop® NM besitzen sanfte Ränder und bedürfen keiner zusätzlichen Sicherung in Form von
Hüllen, denn während der Implantation besteht kein Risiko der Gewebebeschädigung.
Das Band Dallop® NM wird in die medizinische Doppelverpackung: Schlauch aus Papier-Folie mit BOM-Falte, angepasst an die EO- Sterilisation, verpackt. Das medizinische Erzeugnis wird nach Verpackung dem Sterilisationsverfahren mit Ethylenoxid (EO) gemäß Anforderungen der Norm PN-EN ISO 11135-1 unterzogen.
Das Band Dallop® NM wird in zwei Größen mit der Länge von 60cm und 45cm angeboten, die Ohren sind aus Polypropylengarn in blauer Farbe und die Abdeckungen (Drains) aus wärmeschrumpfendem Material ausgeführt.
Bestimmung des Bands
Das Band Dallop® NM ist zur Anwendung in chirurgischer Behandlung von Harninkontinenz bei Frauen mittels der TVT- und TOT-Methode bestimmt. Mit diesen Methoden wird die Belastungs- oder Mischharninkontinenz behandelt. Das Band hat die geschwächten Muskeln des Beckenbodens zu ersetzten, die nicht imstande sind, einen entsprechenden Neigungswinkel der Harnröhre zu sichern, war zur Harninkontinenz führt. Bei Bildung der Stütze für die Harnröhre wird sie durch das Band in die natürliche Stellung gebracht.
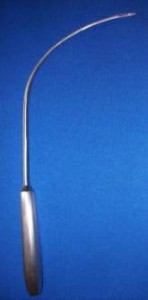
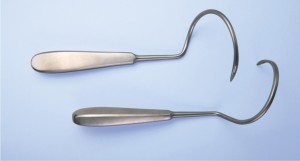
Applikatoren
Zur sicheren Implantation der Bänder Dallop® NM wurden auch entsprechende Applikatoren entworfen: modifizierte TVT-Nadel, modifizierte Emmet-Nadel und modifizierte gebogene Emmet-Nadeln (links und rechts). Die Modifizierung aller Applikatoren beruhte auf Anpassung von Endungen an die Befestigungsgriffe der Bänder, damit der Bandgriff am Applikator in der Weise befestigt werden konnte, die sichere Einführung des Bands ermöglicht.
Der Werkstoff, der zur Herstellung von Applikatoren verwendet wird, ist säurebeständiger Stahl mit der zur Produktion von medizinischen Instrumenten zugelassener Zusammensetzung. Die Applikatoren werden in doppelte Polyethylenfolie und Außenverpackung aus Karton verpackt.
Das Band Dallop® NM wird separat oder im Set mit Applikatoren TVT und/oder TOT verkauft.
Klinische Forschunhen
Forschungen über urologische Bänder Dallop® NM – hergestellt durch die Firma Tricomed S.A. und vermarktet nach Erhaltung des Sicherheitszeichens CE und der Anmeldebescheinigung, wurden in dem Fachkrankenhaus Matopat in Toruń im Zeitraum vom 01.09.2010 bis zum 01.09.2011 durchgeführt. An den Forschungen nahmen drei Fachärzte für Geburtshilfe und Gynäkologie teil: Dr. rer. med. Janusz Stankiewicz, Dr. rer. med. Michał Szymański, Dr. rer. med. Piotr Wojtynek. Jeder Arzt, der Patientinnen für die klinische Forschung qualifizierte, war zugleich Bearbeiter und Sammler von Daten aus dem operativen und postoperativen Zeitraum. Der Forschungszweck war Bewertung von Wirksamkeit und Sicherheit der Anwendung von urologischem Band Dallop® NM in operativer Behandlung von Belastungsharninkontinenz bei Frauen. Die Forschung umfasste auch die Risikobewertung der Entstehung von Verwicklungen nach der Implantation der Bänder und deren weiterer Einfluss auf die Lebensqualität der Patientinnen.
Stoffe und Methoden
Bei der Bewertung wurden 20 Patienten (Frauen) mit diagnostizierter Belastungsharninkontinenz oder Mischform dieser Krankheit mit überwiegendem Belastungsfaktor zusammengefasst. Bei jeder Kranken wurde die Implantation vom Band Dallop® NM vorgenommen, die operativen Eingriffe wurden im Zeitraum vom 13.09.2010 bis zum 08.03.2011 durchgeführt. Charakteristik der untersuchten Gruppe: bei 4 Patientinnen kam vor der Operation auch die Komponente des dringenden Harndrangs vor. Alter der Patientinnen 35 – 74 Jahre alt (Durchschnittsalter 52 Jahre alt), BMI im Bereich von 19 – 41 (Durchschnittlich 27). Bei allen Patientinnen wurde im voroperativen Zeitraum und während der OP-Qualifikationsphase die Anamnese gesammelt, es wurde auch eine gynäkologische Untersuchung mit Sonographie durchgeführt. Bei allen war der Hustenversuchsergebnis positiv, die vor der OP realisierten Harnsaatuntersuchungen haben die Harnweginfektion ausgeschlossen, die urodynamische Untersuchung bestätigte das Auftreten von Belastungsharninkontinenz.
Die Untersuchungsergebnisse berücksichtigten intraoperative Angaben, sowie Daten gesammelt nach 30 Minuten nach dem Eingriff, am Entlassungstag und im Zeitraum von einem, drei und sechs Monaten nach der vorgenommenen Operation. Alle Bänder wurden aus dem Zugang durch bedeckte Öffnungen eingelegt (TOT), dieser Zugang wird heutzutage bei den meisten Zentren, die sich mit operativer Behandlung von Belastungsharninkontinenz befassen, als Maßnahme mit den wenigsten Verwicklungen, die die Eingriffszeit verkürzt und die Notwendigkeit der intraoperativen Zystoskopie ausschließt, verglichen mit TVT, bevorzugt.
Beschreibung der Operationstechnik: Nach Vorbereitung des Operationsfeldes erfolgte ein Längsschnitt der Scheidenvorderwand, Scheidenwand wurde von dem Harnleiter wegpräpariert, es wurden Tunnel lateral in der Richtung von Foramen obturatum erzeugt. Durch Hautschnitte in den Leistenfalten beiderseits wurde die Emmet-Nadel eingeführt, dann wurde sie durch Foramen obturatum in die vorher erzeugten Tunnels geführt. Die Bandgriffe von Dallop® NM, verbunden mit Bandendungen, wurden durch die Nadelöffnung durchgezogen und die Bandendungen wurden „von innen nach außen“ mit gleichzeitigem Zurückziehen der Nadel ausgeführt. Das Band wurde ohne Spannung unter dem Harnleiter eingelegt, dann wurde die Scheidenwand genäht. In die Scheide wurde für 24 Stunden ein Drucktampon eingelegt, nach der Operation wurde der Katheter aus dem Harnleiter beseitigt, die Patientinnen urinierten selbstständig. Achtzehn Operationen wurden bei Allgemeinanästhesie, in zwei Fällen bei Lokalanästhesie durchgeführt; die Anästhesieart wählte der Anästhesiologe nach Konsultation mit der Patientin aus.
Untersuchungsergebnisse
Vollständige Operationszeit: bei 18 TOT-Operationen dauerte der Eingriff von 10 bis zu 30 Minuten (durchschnittlich 19 Minuten). Zwei Eingriffe mit zusätzlichen Operationsprozeduren (Entfernung von Gebärmutter, Plastik der Gebärmutterwände) dauerten 60 Minuten, Durchschnittswert für alle 20 Patientinnen: 23 Minuten. Bewertung der Handlichkeit der Bandanwendung beim Eingriff (0-5), (0 – unhandlich und anwendungsschwer; 1 – sehr komplizierte Anwendung; 2 – komplizierte Anwendung; 3 – hohe Schwierigkeitsstufe; 4 – kleine Schwierigkeitsstufe; 5 – handlich und anwednungseinfach). In zwei Fällen haben die Operatoren das Band auf 4 bewertet, in allen anderen – 5 (Durchschnittswert 4,9). Nach 30 Minuten nach dem Operationseingriff tritt ein spürbarer Schmerz nach VAS im Bereich 2 – 4 auf, durchschnittlich 2,3. Art und Zeit von verabreichten Schmerzmitteln: bei allen Kranken wurde Ketonal, intravenös in der Dosis von 1 Ampulle je 8 Stunden, bei 9 zusätzlich Morphin, 1 Ampulle je 6 Stunden, bei 5 Tramal, intravenös 1 Ampulle, angewandt.
Spürbares Unbehagen der Patientin in der Skala von 0 – 5 (0 – Schmerz, Willen nach Bandbeseitigung; 1 – riesiges Unbehagen; 2 – großes Unbehagen; 3 – mittelmäßiges Unbehagen; 4 – kleines Unbehagen; 5 – kein Unbehagen) schwankte im Bereich 4 – 5, durchschnittlich 4,4. Postoperative Verwicklungen wie: Hämatom, Harnstauung, Notwendigkeit der Bandbeseitigung, Temperatur von mehr als 37,5 °C, Infektionssymptome traten bei keiner Patientin auf. Die Hospitalisierungszeit betrug 1 – 3 Tage (durchschnittlich 1,95). Am Entlassungstag war das Ergebnis des Hustenversuchs bei allen Patientinnen negativ, sie meldeten keine Episoden einer Belastungsharninkontinenz mehr an. Spürbarer Schmerz nach VAS nach dem Eingriff trat von 0 bis 2, durchschnittlich 0,6 auf. Unbehagen in der Skala 0 – 5 – drei Patientinnen zeigte ein kleines, die anderen kein Unbehagen (Durchschnittswert 4,85) en. Postoperative Verwicklungen traten in keinem beobachteten Fall auf. Eine der Patientinnen meldete am Entlassungstag das Auftreten von Harndrang „de novo“. An Kontrollterminen stellten sich nach einem Monat alle Patientinnen vor. Keine von denen zeigte Ereignisse der Belastungsharninkontinenz an.
Zwei Patientinnen mit Mischform der Harninkontinenz meldeten die Aufhaltung vom Harndrang mit vergleichbarer Stärke, wie im Voroperationszeitraum, es wurde eine Behandlung mit anticholinergen Medikamenten fortgeführt. Gynäkologische Untersuchung: bei allen Patientinnen war der Heilungsverlauf der postoperativen Wunden unauffällig, keine Erosion, Hämatome, Notwendigkeit der Bandbeseitigung wurden festgestellt. Hustenversuch negativ – 100% der Untersuchten. Spürbarer Schmerz nach VAS: eine Patientin bewertete ihn auf „1”, und die anderen auf „0”. Spürbares Unbehagen (in der Skala von 0-5) – eine Patientin bewertete es auf „2“, eine auf “4“, die anderen auf „5“, Durchschnittswert 4,8. Nach drei Monaten ab der Operation kam bei keiner Patientin aus der beobachteten Gruppe die Belastungsharninkontinenz vor. Die Patientin, bei der der Harndrang auftrat, wurde nach konservativer Behandlung wegen keiner Verbesserung und Stärkung der Beschwerde zur urologischen Beratung eingewiesen (Zystoskopie). Zystoskopisch wurde eine ausgedehnte Leukoplakie der Harnblase festgestellt, es wurden auch Leukoplakieherde ausgeschnitten und koaguliert (Beschwerde ist mit der Bandimplantation kausal nicht verbunden). Nach zystoskopischem Eingriff subjektive Besserung und Minderung vom Harndrang. Die übrigen zwei Patientinnen wurden mit anticholinergen Medikamenten behandelt: bei einer hat der Harndrang vollständig nachgelassen, bei der anderen minderte er sich wesentlich im Vergleich zum voroperativen Zeitraum. Gynäkologische Untersuchung: bei allen Patientinnen unauffälliger Zustand. Hustenversuch negativ – 100% der Untersuchten. Spürbarer Schmerz nach VAS: „0“ alle Untersuchten. Spürbares Unbehagen: zwei Patientinnen „4” – kleines Unbehagen; sonst „5” – kein Unbehagen, Durchschnittswert 4,9. An Kontrollterminen nach 6 Monaten stellten sich erneut alle Patientinnen vor. Bei keiner kam es zur Verschlechterung des Gesundheitszustands, es traten keine Beschwerden auf, die mit dem vergangenen operativen Eingriff zusammenhängen, es gab keine Belastungsharninkontinenz mehr. Keine von den Patientinnen stimmte der vorgeschlagenen urodynamischen Untersuchung vor der Kontrolle zu, mit der Begründung, der Behandlungszeitraum sei schon abgeschlossen. Gynäkologische Untersuchung: bei allen Patientinnen unauffälliger Zustand, ausgeführtes Hustenversuch negativ. Spürbarer Schmerz nach VAS: alle Patientinnen bewerteten als „0“, Unbehagen „5“ – 10%. Zeitraum für die Rückkehr zur vollständigen Lebensaktivität schwenkte im Bereich von 1 bis zu 8 Wochen, Durchschnittswert 2,9 Woche. Die Patientinnen meinten, dass sich ihr Gesundheitszustand nach der Operation verbesserte.
Zusammenfassung von Forschungsergebnissen
In der beobachteten Gruppe von 20 Patientinnen mit Belastungsharninkontinenz oder Mischform dieser Krankheit gab es im Zeitraum von 6 Monaten nach der Implantation des urologischen Bands Dallop® NM mit der TOT-Methode keine wesentlichen intraoperativen und postoperativen Verwicklungen, die mit dem Implantat verbunden wären. Das Band wurde von drei Operatoren, die in der Forschung teilnahmen, als handlich, anwendungskomfortabel und sicher bewertet. Die Dauer der Implantationseingriffe des Bands Dallop® NM aus dem Zugang durch die bedeckten Öffnungen war kurz (durchschnittlich ca. 20 Minuten). Schmerz und Unbehagen wegen des operativen Eingriffs waren kurzfristig und von kleiner Stärke. Die meisten Patientinnen kehrten zur ihren voroperativen Lebensaktivitäten im Zeitraum von 2 bis zu 3 Wochen zurück, im Zeitraum von 6 Monaten bewerteten alle Patientinnen ihren Gesundheitszustand als besser im Vergleich zur voroperativen Zeit. Wirksamkeit bei der Behandlung von Belastungsharninkontinenz in der untersuchten Gruppe wurde sowohl in subjektiver (Befragung der Patienten), als auch objektiver Hinsicht (gynäkologische Untersuchung mit Hustenversuch) für 100% bewertet.
Schlussfolgerungen
- Aufgrund der erhaltenen Ergebnisse aus der 6-monatigen Beobachtung der Gruppe von 20 operierten Frauen, kann das urologische Band Dallop® NM als wirksame Behandlungsweise der Belastungsharninkontinenz bei Frauen, die sowohl für die Ärzte, als auch für die Patientinnen bequem ist, bewertet werden.
- In der untersuchten Patientengruppe wurde bei allen ein gutes Ergebnis der operativen Behandlung erzielt und keine Verwicklungen festgestellt, die mit den überwundenen operativen Eingriffen und implantiertem Band verbunden wären.
Elżbieta Szwałkiewicz
Landesberaterin im Bereich der Krankenpflege von chronisch Kranken und Behinderten
Einer der Faktoren für die Bewertung der Pflegequalität über eine dauerhaft immobile Person ist der Hautzustand an Stellen, die einem ständigen Druck ausgesetzt sind. Es scheint, als ob Krankenschwestern alles über die Dekubitusprophylaxe wissen und deshalb überlege ich, was die Ursache für so häufiges Auftreten von Dekubitus bei Personen unter ständiger krankenpflegerischer Obhut ist.
Der Ausmaß dieses Phänomens berechtigt zur Behauptung, dass wir in unserem Land mit allgemeinen und sehr ernsten Vernachlässigungen bei der Kranken- und Behindertenpflege zu tun haben, sowohl in stationären Gesundheits- und Sozialhilfeanstalten, als auch zu Hause. Diese Vernachlässigungen sind die Ursache für große Leiden und generieren ernste Behandlungs- und Fürsorgekosten.
Zum Thema Dekubitus gab es schon mehrere Veröffentlichungen, die sich auf zahlreiche medizinische und statistische Forschungen berufen. Darin wiederholen sich dieselben Schlüsselinformationen:
- ätiologischer Hauptfaktor ist Druck auf die Gewebe über die Knochenwölbungen, was zur Nekrosenentwicklung und dann Geschwürbildung führt,
- zur Hautbeschädigung kommt es im Ergebnis eines wiederholenden Drucks, der den mittelmäßigen Druck in Haargefäßen der Haut (32 mmHg) übersteigt, fördernder Faktor ist auch Empfindungsstörung,
- Dekubitusentstehung beschleunigt auch Hautmazeration, die Folge der erhöhten Feuchtigkeit im Zusammenhang mit der Harn- und Stuhlinkontinenz oder Schweißen ist,
- die häufigste Stelle sind Bereiche um Kreuzbein, Sitzbeinhöcker, Trochanter, Knöchel und Fersen,
- jeder immobiler Patient ist mit Dekubitusentstehung bedroht,
- es sind moderne Technologien anzuwenden, die der Druckminderung auf die Haut dienen, z.B. Matratzen mit Sonderaufbau, Kissen, Stoffe und Geräte zur Gleitbewegung, moderne Schutzverbände und Behandlungsverbände, Hilfsmittel mit Harneinsaugung,
- man darf sich nicht nur auf die örtliche Dekubitusbehandlung konzentrieren.
Grundsätzliche Prophylaxegrundlagen beziehen sich auf:
- richtige Ernährung – entsprechende Verabreichung von Eiweiß, Kalorien und Flüssigkeiten, sowie Verhinderung des Auftretens von negativer Stickstoffbilanz, Schwächung und Entwässerung.
- Minderung oder Ausschließung des Druck und Hautreibens – diesen Effekt erzielt man durch Verwendung von Matratzen und Dekubituskissen, häufige Änderung von Körperstellung, Anwendung von richtigen Aufhebungs- und Bewegungsgrundlagen des Patienten,
- bedingungslose Beachtung von grundsätzlichen Pflegegrundsätzen für Personen mit Harninkontinenz (auch Stuhlganginkontinenz), darunter:
- tägliches Waschen und Waschen nach jeder Verunreinigung mit Exkrementen,
- systematische Prüfung des Gesundheitszustands an den der Feuchtigkeit ausgesetzten Stellen,
- Verwendung von Absorptionsmitteln, die an Miktiongröße angepasst sind,
- Nichtzulassung von Entzündungszuständen der Haut durch Verwendung von fachlichen Schutzverbänden,
- Hautschutz vor Austrocknung und Reizfaktoren (Harn und Schweiß) durch Verwendung von entsprechenden Pflegemitteln.
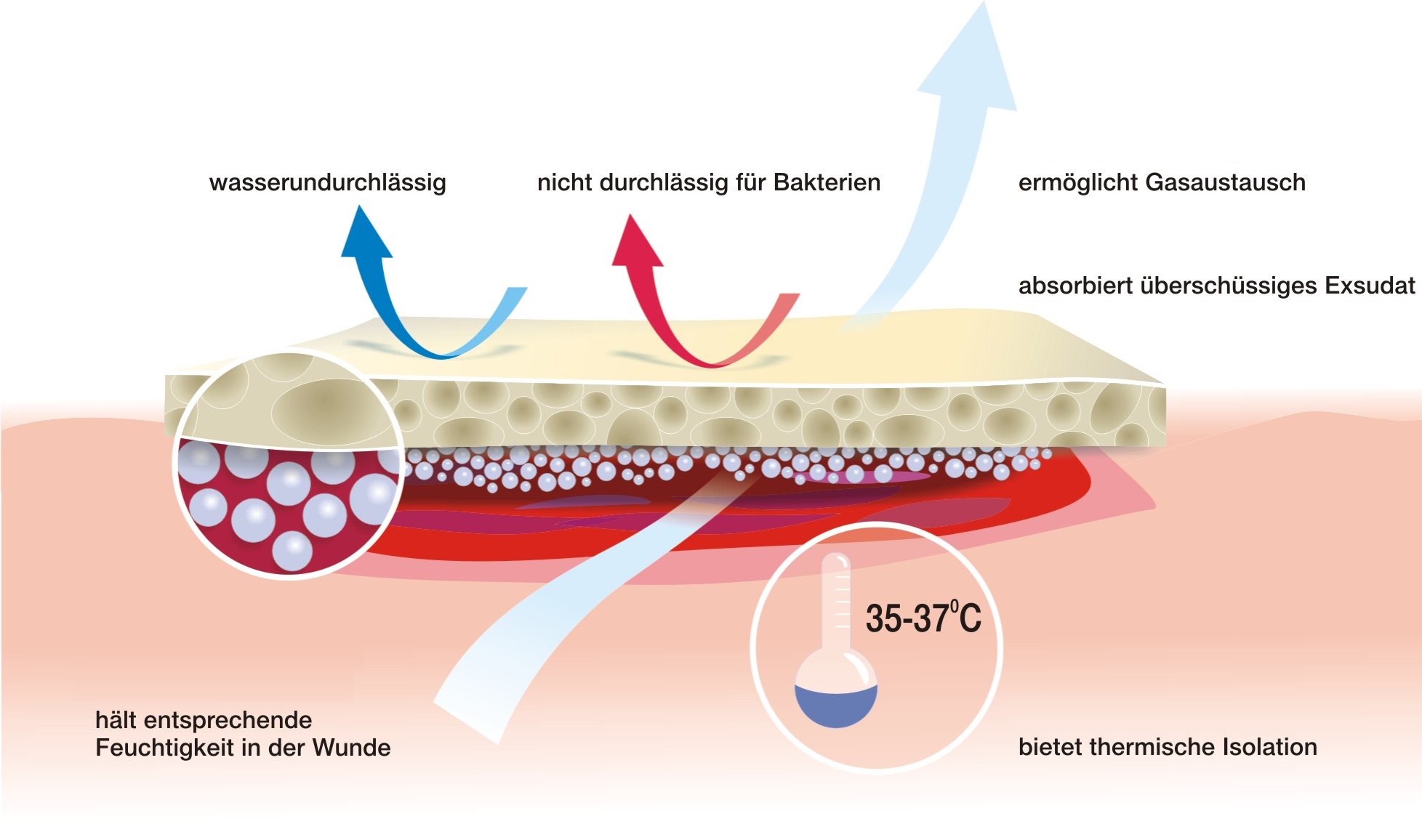
Moderne Einstellung zur Dekubitusbehandlung und sonstigen chronischen Wunden bevorzugt eine Wundbehandlung in feuchter Umgebung mit Anwendung von verschiedenen Spezialverbänden, die abhängig von Wundart und Stelle anzuwenden sind.
Forschungen, sowie praktische Erfahrungen bewiesen, dass die erhöhte Feuchtigkeit in der Wunde Oberhautaufbau, und damit den Wuchs des Bindegewebes unter Oberhaut, unterstützt. Spezialverbände beeinflussen im Verhältnis zu den traditionellen Mullverbänden auch die Heilungsgeschwindigkeit. Sie verhindern die Beschädigung von junger Oberhaut bei jedem Verbandwechseln und die darin enthaltenen Stoffe positiv beeinflussen die Wundreinigung und -heilung. Nicht zu unterschätzen ist auch die Tatsache des wirksamen Schutzes des Wundinneren vor Außenfaktoren, sowie die Möglichkeit der Durchführung von gewöhnlichen Hygienemaßnahmen ohne Verbandwechsel.
Das Behandlungsverfahren (auch Verbandauswahl) und seine Kosten hängen von der Wundart und Heilungsphase ab. Manche Wunden werden durch mehrere Monate behandelt, manchmal mehr als ein Jahr. Häufig treten sie im Heilungsvorgang auf, und die gefährlichsten von ihnen verursachen Infektionen. Eine nicht gesicherte Wunde kann mit Bakterien, Viren und Pilzen verunreinigt werden. Sie vermehren sich gewaltig und vergiften die Gewebe mit ihren Sekreten. Infektion der Wunde kann schnell bis auf Sepsis umwandeln, was das Leben des Patienten bedroht. Behandlungskosten der infizierten Wunden steigen vor allem wegen der Notwendigkeit des Verbrauchs von großen Mengen der Fachverbände, und Anwendung von teuren Antibiotika. Als Landesberaterin beobachte ich mit Beunruhigung, dass die Zahl von Personen mit Leiden wegen Dekubitus, sowie sonstigen chronischen Wunden trotz langjähriger Ausbildungskampagne nicht senkt. Verantwortung für diesen Zustand tragen nicht nur die Krankenschwestern, sondern auch Personen, die für die Gestaltung der Umgebungsbedingungen für die Krankenpflege von Patienten und nicht selbstständigen Personen verantwortlich sind, sowie Gesundheitsfonds, als Kostenträger für die Behandlung. Es ist auch schwer nachzuvollziehen, dass der Gesundheitsfonds keine Berichte über das Auftreten von Dekubitus bei Patienten und den Behandlungsverlauf erfordert. Die Abtrennung des Verfahrens für Dekubitusbehandlung und Belastung der Anstalt, wo die Dekubitalgeschwüre entstanden sind, mit Kosten, würde die Bildung von entsprechenden Bedingungen aktivierend beeinflussen, die die Dekubitusprophylaxe unterstützen könnten. Es soll hier auch die Tatsache berücksichtigt werden, dass manche chronische Wunden kein Ergebnis von Vernachlässigungen sind, sondern sich aus physikalischem Zustand des Patienten ergeben; dies betrifft meistens die zum Ende neigende Dauerphase des biologisch zerstörenden Krebs.
Im Rahmen des eigenen Berufspraktikums hatte ich die Möglichkeit, die außergewöhnliche Wirksamkeit von modernen Speziaverbänden bei Dekubitusbehandlung zu beobachten. Selbstverständlich sollen Krankenschwestern das Wissen über alle bekannte Behandlungsarten von chronischen Wunden, nicht nur über Dekubitus, sondern auch Unterschenkelgeschwürbildung, Krebsgeschwüre, diabetisches Fußsyndrom und Verbrennungen haben. Am wichtigsten ist es, dass wir alles wissen, dass die Nichtbeachtung von grundsätzlichen Prophylaxegrundlagen und Patientenaussetzung auf Dekubitus oder auf sonstige chronische Wunden unzulässig sind. Gesundheitliche und finanzielle Konsequenzen der falschen Ersparnis von Saugmitteln und Schutzverbänden sind sehr ernst, und zwar nicht nur für den Patienten, aber auch für die Krankenschwestern und Anstalt, wo sie arbeiten.
Elżbieta Szwałkiewicz
Landesberaterin im Bereich der Krankenpflege von chronisch Kranken und Behinderten
Auch der modernste, am besten an die Wunde angepasste Verband wird den Heilungsvorgang der Wunde nicht unterstützen, wenn keine zusätzliche Bedingungen, welche die körperliche Regeneration begünstigen, erfüllt werden.
Das sind:
- richtige Körperhygiene,
- Sicherung der Haut vor der reizenden Harnwirkung,
- entsprechendes Bett, Matratze, Bettwäsche und Unterwäsche,
- Druckbeseitigung am diesen Körperteil, wo sich Dekubitus befindet,
- sichere Verlegung und Legung des Körpers,
- entsprechende Ernährung und Bewässerung.
Moderne technische Lösungen und Technologien ermöglichen sichere Ausführung von Hygienemaßnahmen, auch bei vollständig immobilen Personen mit einer sehr empfindlichen Haut, ohne Risiko und Anstrengung, die mit deren Verlegung verbunden sind. Auf dem Markt ist ein breites Spektrum der Pflegemittel und Geräte, die Hygieneerhaltung unterstützen, erhältlich. Wenn wir mit ausgetrockneter (häufiges Waschen mit Seife), geschwächter, mazerierter Haut, die auf Wirkung der reizenden Faktoren ständig ausgesetzt ist, zu tun haben, ist die alltägliche Prüfung des Hautzustands auf allergische Reaktionen notwendig. Richtige Wasch- und Pflegemittel für die menschliche Haut sind diese, die bei empfindlicher, gereizter Haut verwendet werden dürfen, und feuchtende, fettende und flexibilisierende Eigenschaften aufweisen. Sie sollen die Symptome des Entzündungszustands mildern, die Haut einfetten und vor reizenden Faktoren, wie Harn, schützen. Bei gereizter und juckender Haut darf keine Seife verwendet werden, sondern milde Waschmittel (in Milch- oder Schaumform). Empfohlen ist die Nutzung von Kosmetika möglichst ohne allergische Reaktionen. Es sind Wasch- und Pflegemittel zu verwenden, die als Sets von derselben Firma hergestellt werden, weil es diese Situation verhindert, wo Produkte mit verschiedenen chemischen Inhaltsstoffen miteinander in schädliche Reaktionen kommen. Wir waschen nur das Umfeld in der Nähe der Wunde und prüfen den Verbandzustand sowie Sicherung der Wunde vor Verschmutzung oder Begießen während der Hygienemaßnahmen.
Der für den Patienten und seiner Umgebung unangenehmer Harngeruch ist durch richtige Auswahl der Saugmittel und deren entsprechend häufigen Wechsel – durchschnittlich 4 Mal pro Tag – auszuschließen. Beim Wechsel ist auch die Haut am Unterbauch, Genitalien, Damm und Gesäß zu reinigen.
Der Patient, der vom Liegen nicht zum Sitzen wechseln kann, kann traditionell im Bett oder auch mit Verwendung einer fahrbaren Wanne gewaschen werden. Die Wanne wird zum Saal des Patienten gefahren. Ihre Seitenwand wird gesenkt und dem Bett entlang gestellt. Dann wird der Patient mit Hilfe eines Tuchs oder Platte zur Gleitverlegung (vorher ausgezogen und abdecken) in die Wanne geschoben. Wenn der Patient am Tropf, Monitor, Beatmungsgerät hängt, wird das Bad im Saal am Bett durchgeführt. Das ist möglich, wenn an die Armatur am Waschbecken (im Saal befindlich) ein Schlauch mit Duschendung mit entsprechender Länge angebracht wurde. Ähnlich soll dieselbe Länge der Abflussschlauch haben, damit der spezielle Abfluss unter dem Waschbecken erreicht werden kann. In einer Situation, wo der Patient den Saal verlassen darf, wird er in der Wanne zum Badezimmer mit Dusche transportiert. Der Abflussschlauch wird in den Abwasserabfluss eingeführt. Bad im Liegen darf auch in einer Wanne mit einstellbarer Höhe ausgeführt werden. Die Person, die sich nicht bewegen kann, wird (nach Ausziehen und Abdecken) mit Gleitmethode auf eine Sonderhebevorrichtung, die einer Wagen- Trage ähnelt, geschoben. Nach Transport des Patienten ins Badezimmer, wird die Hebevorrichtung die Wanne befahren, die auf die Höhe des Pflegers gehoben wird (elektrisches Mechanismus mit Fernbedienung), so dass er sich nicht neigen muss. Dann wird die Hebevorrichtung mit dem Patienten auf den Wannenboden gesenkt. An den meisten Wannen ist auch eine Hydromassageanlage montiert. Die Hebevorrichtung hingegen hat die Möglichkeit der Verschiebung des Keilkissens, damit der Patient in einer Halbliegestellung oder im Sitzen gewaschen werden kann. Im Set mit der Wanne sind auch Stuhlhebevorrichtungen erhältlich, die Personen mit Paraplegie oder gebrechlichen Personen helfen, die Wanne zu betreten und verlassen. Diese Personen dürfen sich auch selbstständig duschen, indem sie die Hebevorrichtung oder Sanitätsstuhl verwenden. Alle Anstalten für Personen mit Bewegungsorganbehinderung sollen integrierte Systeme für persönliche Hygiene haben, d.h. Anlagen zur Verlagerung, die mit Waschanlagen integriert sind.
Bettlägerige Personen, z.B. mit Paraplegie, dürfen das Klosett selbstständig nutzen, jedoch muss man ihnen auch Bedingungen herstellen, die ihnen die Verlagerung vom Rollstuhl auf das Klosett ermöglichen. Höhe des Klosetts und des Rollstuhls müssen ähnlich sein. Seitenwände des Rollstuhls und Sicherheitsgriffe am Klosett sind verschiebbar auszuführen. Im Handgriff einer das Klosett nutzenden Person soll es auch Badeschwamm zum Waschen und Toilettenpapier zwecks Austrocknung geben.
Möglichkeit des Waschens des Intimbereiches mit laufendem Wasser ist nicht zu unterschätzen, weil der After- und Genitalienbereich mit Toilettenpapier nur schwierig zu reinigen ist. Bei Menschen im fortgeschrittenen Alter ist die Haut runzelig und deswegen ist eine genaue Reinigung aus Stuhlresten mit trockenem Toilettenpapier unmöglich, und mehrmaliges Reiben der empfindlichen und meistens ausgetrockneten Haut führt zu ihrer Verletzung. In der Toilette muss es genug Platz geben, damit eine behinderte Person mit dem Rollstuhl einfahren, sich entlang des Klosetts einzustellen und sich nach Aufhebung der Seitenlehne des Rollstuhls und des Griffs am Klosett setzen kann. Alle Menschen, ungeachtet des Gesundheitszustands und der Leistungsfähigkeit, müssen die Möglichkeit haben, die Toilette zu nutzen. Es ist nicht zu vergessen, dass beim Aufheben und Verlagerung punktmäßiger Druck gegen das Körper zu vermeiden ist, sowie die Gleitmethode und Körperumdrehung mit Anwendung einer Unterlage zu erfolgen hat. Bedarf nach Sauberkeit und besonderer Sicherheit der Haut haben vor allem Behinderte mit Harninkontinenz.

Zu betonnen ist, dass Harn im Kontakt mit der Haut ein äußerer Reizfaktor ist, der einen Entzündungszustand verursacht. Entzündete Haut ist rot, gereizt und schmerzhaft. Häufig tritt auch gleichzeitig Schwellung, Jucken und die Oberhaut schuppt. Die Patienten versuchen das unerträgliche Jucken durch das Kratzen zu mildern, im Ergebnis trennen sie den Hautzusammenhang, was zu Wunden führt. Die Kratzer werden zur bakteriellen Infektionsstelle und führen zum verwickelten, infizierten Dekubitus.
Das erwünschte hygienische Resultat kann durch Anwendung der Einweg-Saugmittel, Sets für die Harnsammlung, fachliche Hygienemittel sowie kosmetische Schutz- und Pflegemittel erzielt werden. Das Marktangebot ist sehr breit.
Über die Auswahl der Windelhöschen, anatomischen Windel oder urologischen Einlage sollen Produkteigenschaften, wie hohe Saugfähigkeit und Inhalt den Harn bindenden Stoffs, Art der Sicherung vor Herausfließen aus der Windel, Möglichkeit der Reduzierung des unangenehmen Geruchs, sowie Möglichkeit der engen Anpassung an den Körper, entscheiden. Wichtig ist auch, dass die Saugeinlage mit einem Sondervlies abgedeckt wird, das zusätzlich den eingesaugten Harn von der Haut abtrennt.
Harninkontinenz führt zur ständigen Feuchtigkeit und Mazeration der Haut, was die Hautentzündungen, Beschädigung und im Ergebnis Dekubitus begünstigt. Deshalb ist die systematische Prüfung des Hautzustands in den auf Feuchtigkeit ausgesetzten Stellen und des Verbandszustands, sowie maximale Abkürzung der Kontaktzeit zwischen Haut und Harn notwendig.
Die Wahl des Saugprodukts ist an den Grad der Inkontinenz, Bewusstsein des Patienten, Tageszeit und Aktivität des Patienten anzupassen. Personen mit Dekubitus oder einer sehr empfindlichen, ausgetrockneten Haut mit Reizungsneigungen sollen sog. atmende Windelhöschen benutzen. Sie unterscheiden sich von anderen Windelhöschen damit, dass anstatt der Schutzfolie ein luftdurchlässiger Sonderlaminatt verwendet wird.
Bei der Pflege einer chronisch kranken Person mit Harninkontinenz sind für die Erhaltung der Sauberkeit von Bettwäsche oder zur Sicherung des Sessels hygienische Unterlagen notwendig. Es sind keine Gummi-, sondern Zelluloseunterlagen zu gebrauchen, die auf einer Seite mit der Sonderfolie zur Sicherung des Betts und Sessels vor Durchnässen bedeckt sind. Auch hier sind sog. „atmende“ Absorptionsstoffe zu verwenden. Personen mit Dekubituswunden sollen Überwärmung in zu warmer Kleidung oder schwülen oder übermäßig erwärmten Räumen, und vor allem einen langfristigen Druck gegen beschädigte Haut und Hautreiben gegen den Boden vermeiden.
Solchen Effekt erzielt man bei Verwendung von Stoffen und Geräten zur Gleitverlagerung, Antidekubitusmatratzen und -kissen, häufiger Änderung der Körperstellung, Anwendung von richtigen Grundsätzen zur Aufhebung und Verlagerung des Patienten.
Erhebliche Verringerung oder Ausschließung des Drucks gegen die Haut kann nach Ausrüstung des Betts mit Antidekubitsmatratze erfolgen:
- Wechseldruckmatratze (sog. dynamische Matratzen), wo ein Motor die Luft in einzelne Matratzenkammer einpumpt, und sie segmentenmäßig gefüllt werden, lässt die jeweiligen Körperteile vorübergehend entlasten. Verwendung der Matratze befreit jedoch nicht von der Pflicht des entsprechend häufigen Wechsels der Körperstellung.
- Statische Weichlagerungsmatratze, gepumpt mit Handpumpe, was Erzielung des entsprechenden Drucks ermöglicht, wodurch der Druck gegen Körperfläche gesenkt wird. Wichtig ist auch die Tatsache, dass es aus einem Stoff mit einmaliger antibakterieller Formel hergestellt wurde, der die Bakterienentwicklung hemmt und ein Geruchsinhibitor hat. Verwendung dieser Matratze hat eine prophylaktische Wirkung und beschleunigt die Heilung der schon bestehenden Wunden. Diese Matratze ist besonders bei solchen Patienten empfohlen, die von dem Geräusch des Motors an der dynamischen Matratze gestört sind.
Heilungszeit einer Dekubituswunde oder einer anderen chronischen Wunde hängt von dem allgemeinen Gesundheitszustand und richtiger Ernährung mit entsprechender Verabreichung von Eiweiß, Kalorien und Flüssigkeiten ab.
Entstehungsursachen
Diabetisches Fußsyndrom ist ein Syndrom von krankhaften Veränderungen, die an den Füßen bei Diabetes-Kranken vorkommen.
Die Ursache für dieses Syndrom sind Veränderungen in den Blutgefäßen (Ischämie) und Beschädigung von Nervenfasern (Neuropathie). Verschlechterung der Vaskularisation und Innervation vom Fuß des Diabetes-Kranken entwickelt sich gleichzeitig, aber nur eine von diesen Veränderungen ist vorherrschend. Der dominierende Faktor bestimmt den Typ des diabetischen Fußsyndroms und so unterscheiden wir: das ischämische und neuropathische diabetische Fußsyndrom.
Abb.: Diabetisches Fußsyndrom – Aufteilung im Hinblick auf den dominierenden Faktor
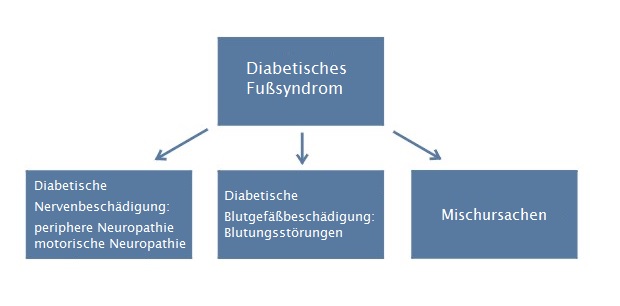
Periphere Neuropathie, d.h. Entzündung von peripheren Nerven – ist eine von Verwicklungen der sich verlängerten Hyperglykämie und greift nicht nur somatische, sondern auch anatomische Nervenzellenfortsätze beider Füße an. Der Patient hat verringertes Schmerz-, Temperatur- und Berührungsgefühl am Fuß, und weil er keinen Schmerz bei Verletzung oder Druck empfindet, kommt es oft zu Hautbeschädigungen und Bildung von Geschwüren, die durch ihn unbemerkt bleiben und dadurch verspätet behandelt werden. Spät entdeckte Geschwüre können dann ein zu fortgeschrittenes Stadium haben, um sie mit Erfolg zu behandeln.
Motorische Neuropathie verursacht Verlust der Kraft von Fußmuskel und -sehnen, Gelenkbeschädigung. Dies führt wiederum zur Konzentration der Belastung auf mehrere kleine Bereiche der Sohlenfläche und in Folge zur Bildung von Schwielen. Die Endetappe dieser Veränderungen ist die Fußdeformation.
Angiopathie, d.h. Blutgefäßbeschädigung – Störungen der Durchblutung, die sich durch fehlerhaften Durchfluss in Gefäßen der Unterschenkelarterien, vor allem in Wadenbein- und Schienbeinschlagadern, charakterisieren. Unkontrollierter Diabetes trägt zur Entwicklung von arteriellen Erkrankungen bei. Die Prüfung des Glukosegehalts im Blut ist eine der Vorbeugungsmethoden, sowie die erste Bedingung für den Beginn des Heilungsprozesses der Wunde.
Aus diesem Grund unterscheiden wir:
- neuropathische Fußgeschwüren, die zwei Drittel aller diabetischen Fußgeschwüren bilden
- angiopathische Fußgeschwüren (~ 10%)
- gemischte Fußgeschwüren (~ 25%)
Risikogruppen
- Diabetes-Kranke
- Personen mit nicht-diagnostiziertem Diabetes!
Diese Krankheit betrifft im höheren Maße Personen mit dem Typ-2-Diabetes, also solchem, der keine Insulininjektionen bedarf.
Verwicklung in Form des diabetischen Fußes tritt bei ca. 20% Personen auf, die wegen Diabettes im Krankenhaus behandelt werden, und ist Ursache von 50% aller Amputationen von Extremitäten, die auf chirurgischen Stationen durchgeführt werden.
Symptome
Neuropathisches diabetisches Fußsyndrom
Vorherrschende Symptome:
- Schwund: des Berührungs-, Schmerz- und Temperaturgefühls
Der Kranke fühlt keine Einwirkung vom schädlichen Impuls, wie: Verletzung, Verbrennung, Druck durch zu enge Schuhe, Vorhandensein eines Fremdkörpers im Schuh. Die Schmerzunempfindlichkeit ist das Grundelement, das zur Entstehung von Sohlengeschwüren am Fuß beiträgt. Der neuropathische diabetische Fuß ist warm, die Durchflüsse in Arterien bleiben erhalten, aber die den Fuß bildenden Gelenke und Knochen sind deformiert.
Bei einer gewissen Patientengruppe treten Veränderungen in Gelenken auf, die auf langsamer Zerstörung von kleinen Gelenken beruhen, was zur wesentlichen Fußdeformation führt. Es ist dann erforderlich, spezielle Schuhe zu tragen, die individuell auf Bestellung ausgeführt werden. Das Tragen von gewöhnlichen, falsch angepassten Schuhen führt sehr oft zur Geschwürbildung.
Ischämisch-angiopathisches diabetisches Fußsyndrom
Vorherrschende Symptome:
- erhöhtes Schmerzgefühl
Hauptbeschwerden sind zunehmender Schmerz, hauptsächlich in der Nacht, der oft schmerzhafte Muskelkrämpfe begleitet, Gefühl des Ameisenlaufens und Stechens im Bein.
Abhängig vom Niveau der Verengerung und Verschließung von Arterien der unteren Extremität kommt es zur Entstehung der Nekrose von verschiedenen Fußbereichen.
Die häufigste Form dieser Erkrankung ist die Verschließung von großen Arterien der unteren Extremität oberhalb des Knies. Dies führt zum Absterben von Geweben im Fuß, und manchmal Unterschenkel. Der Nekrose unterliegen am häufigsten die Fußzehen. Der ischämische diabetischen Fuß charakterisiert sich durch Erhaltung der Innervation bei gleichzeitiger Beeinträchtigung der Durchblutung der Extremität.
Nicht behandeltes diabetisches Fußsyndrom führt zur Fußamputation.
Lokalisierung
Bei Kranken mit diabetischer Neuropathie lokalisieren sich die Geschwüre vor allem an Stellen der sich wiederholenden Verletzungen und betreffen gewöhnlich die Sohlenfläche des Fußes in der Gegend von Köpfen der Mittelfußknochen, der Ferse und Zehen. Die neuropathischen Geschwüre sind in der Regel schmerzlos.
Zusätzlich unterliegt der Fuß infolge von neuroartropathischen Störungen einer charakteristischen Deformation – er wird mehr ausgehöhlt, die Zehen nehmen eine hammerartige Form an, es verändert sich die Gehweise, und an übermäßig belasteten Stellen der falschen Fußunterstützung bilden sich Schwielen (Abdrücke), die die spätere Ursache von schwerheilenden Wunden und Geschwüren sein können.
Bei ischämischem diabetischem Fuß verursacht die chronische Hypoxie, dass der Fuß abzusterben beginnt – es bilden sich Ödeme, Geschwüre, Nekrosen und Brüche, Fingernägel deformieren sich, Weichgewebe schwinden und der ganze Fuß wird blau.
Behandlung
Kompetenzen für die Behandlung besitzt der Arzt – Facharzt im Bereich der Diabetologie, Chirurgie, darunter Gefäßchirurgie, und Orthopädie. An der Therapie nehmen auch die Krankenschwestern aktiv teil. Am wichtigsten ist die Erhaltung des Blutzuckerspiegels in optimalen, physiologischen Grenzen.
Die Behandlung ist komplex – kausal und örtlich.
Die Wunde wird chirurgisch behandelt, die verengten Blutgefäße werden durchlässig gemacht und verschiedene Gefäßprothesen angewandt, die die verstopften Arterien zu umgehen erlauben, wodurch sich die Durchblutung verbessert. Zusammen mit der chirurgischen Behandlung wird der Zuckerspiegel kontrolliert und die die Behandlung unterstützenden Medikamente verabreicht. Außer Insulin und Antibiotika bekommt der Kranke Medikamente zur Verbesserung der Durchblutung in der Extremität, Verminderung der Blutviskosität, Erleichterung der Erreichung durch das Blut von ischämischen Strukturen, Verbesserung der Heilung und Vernarbung von Wunden. Außerdem wird eine entsprechende Diät angewandt.
Verbeugung
Eine grundlegende Bedeutung bei Vorbeugung der Entwicklung vom diabetischen Fuß ist die richtige Diabetes-Behandlung, Kontrolle und Erhaltung des entsprechenden Blutzuckerspiegels.
Nach dem Diagnostizieren des Diabetes hat der Patient folgendes zu machen:
- das Rauchen aufgeben
- die Füße sanft und vorsichtig pflegen
- die Durchblutung und Innervation in Füßen systematisch kontrollieren
Beim Auftreten von krankhaften Veränderungen an Füßen verhindert der frühste Besuch beim Arzt häufig die Notwendigkeit der Amputation im Bereich der unteren Extremität.
Die Fußpflege bei den Diabetes-Kranken hat auf folgendem zu beruhen:
- tägliche Prüfung – Kontrollieren der Durchblutung und des Gefühlssinns, Waschen im warmen (nicht heißen) Wasser, sanftes und gründliches Austrocknen – insbesondere zwischen den Zehen
- Sorge um Zehennagelpflege – regelmäßiges Schneiden (aber nicht zu kurz)
- sorgfältiges Wählen von Schuhen – sie sollen ausreichend breit sein, in entsprechender Größe (Patienten bei denen es zur Entwicklung der Neuropathie kam, kaufen oft, wegen der Verschlechterung des Gefühlssinns, zu kleine Schuhe, im Gegensatz zu denen, die sie früher trugen), der Absatz hat klein und breit zu sein, empfohlen werden gebundene Schuhe
- vor jedem Anziehen der Schuhe ist zu prüfen, ob sich Innen keine scharfe Gegenstände, ausstehende Nähte oder gebogene Einlagen befinden
- Tragen von drucklosen Socken aus natürlichen Werkstoffen (zu enge Socken beeinträchtigen den Blutkreislauf)
- Schützen von Füssen gegen übermäßiges Nassmachen, Überanstrengen durch Übungen oder Erwärmung (z.B. durch elektrische Decke oder andere Energiequellen)
- Nichtgebrauchen von Schwielensalbe – vorausgesetzt, dass der Arzt andern anordnet
Sämtliche bemerkten Veränderungen im Fußbereich, wie Ödeme, Farbenänderung, Schwund des Gefühlssinns sind mit dem Arzt abzusprechen.
Es sind keine, sogar kleinste Verletzungen, Hautrisse oder Wunden zu missachten, sie sind immer mit sterilem Verband zu sichern und während Routinekontrollen beim Arzt zu zeigen. Bei fehlendem Heilungsfortschritt ist der Arzt zu kontaktieren.
Entshehungsursachen
Entstehungsursachen von Unterschenkelgeschwüren sind unterschiedlich, innerlich kompliziert und fast ausschließlich der endogen-innerer Herkunft.
Zweifellos jedoch besteht die häufigste Entstehungsursache von Unterschenkelgeschwüren in venöser Hypertonie und Aorteninsuffizienz.
Andere mögliche Ursachen von Unterschenkelgeschwüren:
- Arterielle Hypertonie: nekrotische Gefäßhautentzündung – Necrotic angiodermatitis (Martorell-Syndrom),
- Infektionen: Knochenmarkentzündung, Tuberkulose, Pyoderma gangraenosum, Lepra, Insektenstiche
- Gefäßentzündung: Polyarteriitis nodosa, rheumatoide Arthritis
- hämatologische Störungen: hämolytische Anämie, fibrynolytische Störungen
- neurologische Störungen: Entzündung der grauen Substanz des Rückenmarks, periphere Neuropathie (Diabetes)
- Tumore: Basalzellen-Mischtumor (Marjolin-Geschwür), Melanom, Kaposi-Sarkom, Lymphom
Auftreten
- 75 % aller Gefäßunterschenkelgeschwüren wird der venösen Hypertonie zugeschrieben – venöse Geschwüre
- 15%, außer der venösen Hypertonie, entsteht auch infolge der Arteriosklerose – Mischgeschwüre
- 10% bilden arterielle Geschwüre
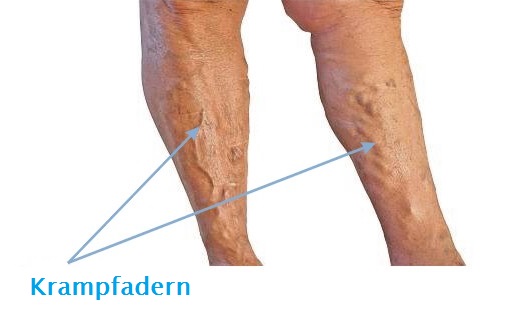
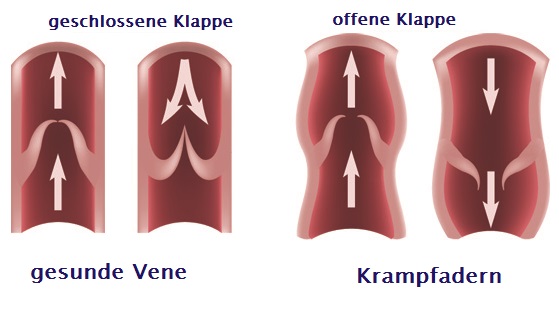
Venöse Geschwüre entstehen infolge der stark benachteiligten Leistung vom Venengefäßsystem des Beins. Bei fortgeschrittener Veneninsuffizienz der unteren Extremitäten kommt es zu Störungen des Venenkreislaufs und Beschädigung von Venenklappen – was zur Stauung des Bluts und dessen erhöhtem Druck in Venengefäßen führt. Die Klappen kontrollieren den Durchfluss des Blutes in der Weise, damit es nur in die Herzrichtung strömt und nicht zurückfließt. Bei Beschädigung und fehlerhaftem Funktionieren der Klappen läuft das Blut wieder in die untere Extremität. Der Blutdruck im Venensystem steigt und verursacht bei vernachlässigter Behandlung die Beschädigung weiterer Klappen und Oberflächenvenen. Die Venenwände verlieren ihre Elastizität und Spannkraft, schwellen an. Für Bedürfnisse der Behandlung und Vorbeugung der erneuten Entstehung von Geschwüren ist die Feststellung von Stellen der Veneninsuffizienz von enormer Bedeutung.
Risikogruppen
- Adipositas
- Arbeit im Sitzen oder Stehen, die zur Blutstauung in Venen der unteren Extremitäten führt
- genetische Faktoren – Auftreten von Krampfadern bei Eltern
- Alter, am meisten sind Personen nach dem 60. Lebensjahr gefährdet
- Geschlecht, statistisch gesehen treten Krampfader häufiger bei Frauen, als bei Männern auf
- Anzahl von Schwangerschaften (je mehr, desto höheres Risiko der Entstehung von Krampfadern)
- Verstopfung
- Plattfuß
- oral verabreichte Antibabypillen
- hohe Körpergröße
Symptome
Anfangsetappe der Veneninsuffizienz: Schmerzgefühl der Beine, besonders in Abendstunden, Entstehung von sog. Besenreisern und retikulären Venen. Die nächste Entwicklungsetappe der Krankheit sind: auftretende Ödeme um die Knöchel, dann Ödeme am ganzen Unterschenkel. Anfangs lassen die Ödeme nach der nächtlichen Erholung nach, später sind sie dauerhaft. Mit der Zeit können Krampfadern, also feste Erweiterung von Oberflächenvenen, entstehen.
Bei fortgeschrittener Insuffizienz vom Venensystem der unteren Extremitäten treten auch trophische Hautveränderungen auf, also Verfärbungen, Hautausschläge und Verhärtungen. Dann kommt es zum Jucken, Ekzemen, Beschädigungen der die Krampfadern bedeckender Haut, was unvermeidlich zur Entstehung von schwerheilenden Wunden, genannt als Unterschenkelgeschwüren, führt.
Lokalisierung
- Typische Venengeschwüre befinden sich über dem Innenknöchel des Unterschenkels.
- Kreislaufbedingte (arterielle) Geschwüre befinden sich am Rücken von Zehen, Ferse oder vorderer Unterschenkeloberfläche.
- Rheumatische Geschwüre umfassen am häufigsten die seitliche und hintere Oberfläche der distalen Unterschenkelteils, sowie die Gegend des Sprunggelenks.
Beim wem Rat holen
Natürlich in erster Reihe beim Hausarzt, der eine Überweisung zum Chirurgen gibt. Derzeit ist die beste Diagnostikmethode von Veneninsuffizienz die Ultraschalluntersuchung mit buntem Doppler.
Welche Behandlung
Bei Geschwüren, die die Folge von fortgeschrittener Veneninsuffizienz, Unterschenkelödemen, nicht behandelten Krampfadern bilden, wird standardmäßig das vielseitige Behandlungsmodell angewandt, das folgendes umfasst:
- örtliche Wundbehandlung – Behandlung mit Verbänden,
- Kompressionstherapie – Behandlung mit Binden oder Spezialstrümpfen,
- Pharmakotherapie – Behandlung mit Pharmazeutika – Arzneimittel,
- und endgültige Beseitigung des venösen Reflux – chirurgische Behandlung.
Die örtlichen Maßnahmen haben die Beschleunigung der Reinigung von Geschwüren aus nekrotischen Geweben, sowie Anregung des Heilungsprozesses zum Zweck. Ziel der konservativen Behandlung besteht in Wendung von Folgen der venösen Hypertonie, Verbesserung des venösen Rückflusses, also – Verkleinerung des Ödems. Die Grundlage der konservativen Behandlung bildet die Kompressionstherapie. Sie erhöht den örtlichen hydrostatischen Druck und vermindert den Druck in Oberflächenvenen bei Reduzierung des Transsudats aus Gefäßen. Dank sukzessiver Kompression wird die Durchblutung in Venen des tiefen Systems beschleunigt. Ein äußerst wichtiges Element der konservativen Behandlung ist die Pharmakotherapie.
Die Behandlung von Unterschenkelgeschwüren ist schwer und mühsam, deshalb, um Kosteneinsparungen und Erfolg zu sichern, muss sie auf ehrlicher und systemischer Zusammenarbeit des Patienten mit dem Arzt beruhen.
Vorbeugung
Faktoren, auf die der Mensch Einfluss hat, sind GEWICHT und LEBENSWEISE.
GEWICHT:
- Abnehmen
LEBENSWEISE:
- mehr körperliche Aktivität, insbesondere Spaziergänge, Fahrradfahrern, Schwimmen. Körperliche Aktivität bewirkt die Ingangsetzung der sog. „Wadenpumpe“. Beinmuskelkrämpfe regen den Venenkreislauf an und drängen das Blut in die Herzrichtung durch – das Blut verbleit nicht in den Venen.
- Sorge um sich selbst auf dem Arbeitsplatz, insbesondere, falls man die ganze Zeit sitzen – Fußbänke, Vermeidung des längeren Verbleibens ohne Bewegung – sitzen oder stehen – bleibt. Ausführung von Übungen zur Ermöglichung der Arbeit von Wadenmuskeln – z.B. Marschieren im Stehen auf der Stelle, Rückenbeugung des Fußes beim Verbleben im Sitzen.
Falls es schon zu Störungen im Mikrokreislauf kommt, kann eine Korrektur durch Anwendung von fertigen Kompressionsprodukten:
- Kniestrümpfe
- Strümpfe
- Krampfaderstrümpfe
und Pharmakotherapie – immer eingeleitet durch Beratung mit dem Arzt oder Pharmazeuten, eingeführt werden.
Dr. habil. Maria T. Szewczyk
Abteilung für Chirurgische Krankenpflege beim Ludwik-Rydygier-Collegium-Medicum in Bydgoszcz an der Nikolaus-Kopernikus-Universität in Toruń
Bei Behandlung von Geschwüren, insbesondere in fortgeschrittener Form, wird eine vielseitige und interdisziplinäre Krankenpflege erfordert. Venengeschwüre gehören zu chronischen Wunden, ihr Heilungsprozess ist schwer und langwierig, sowie bedarf vieler Maßnahmen.(…)
Chronische Veneninsuffizienz und Venengeschwür
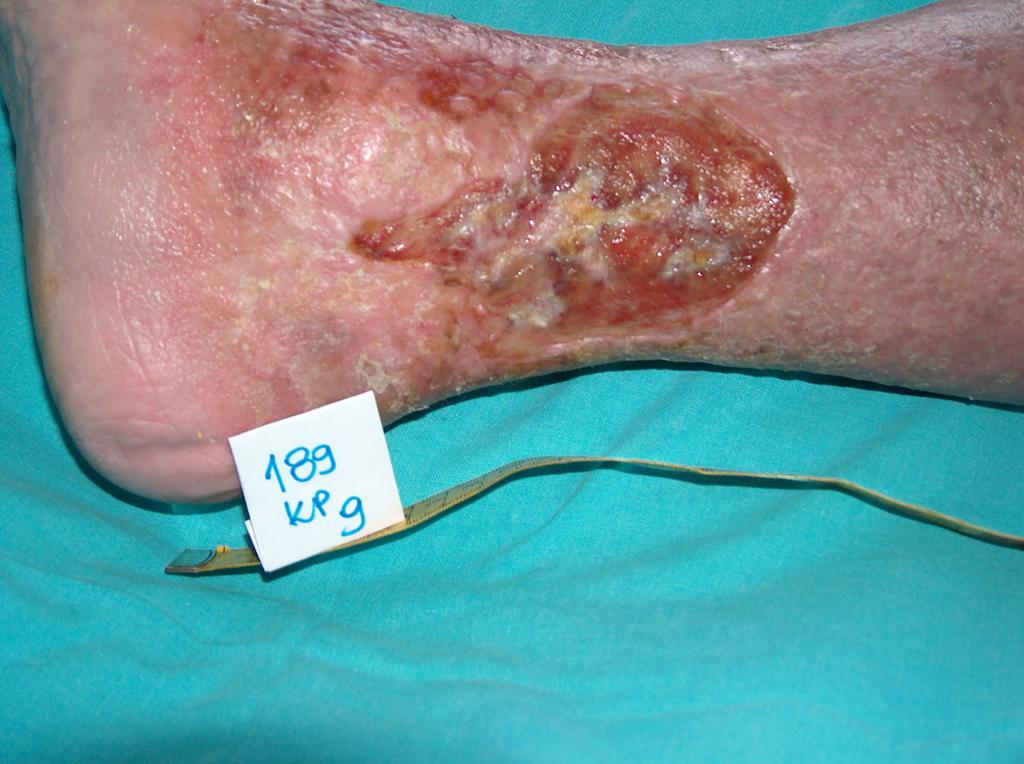
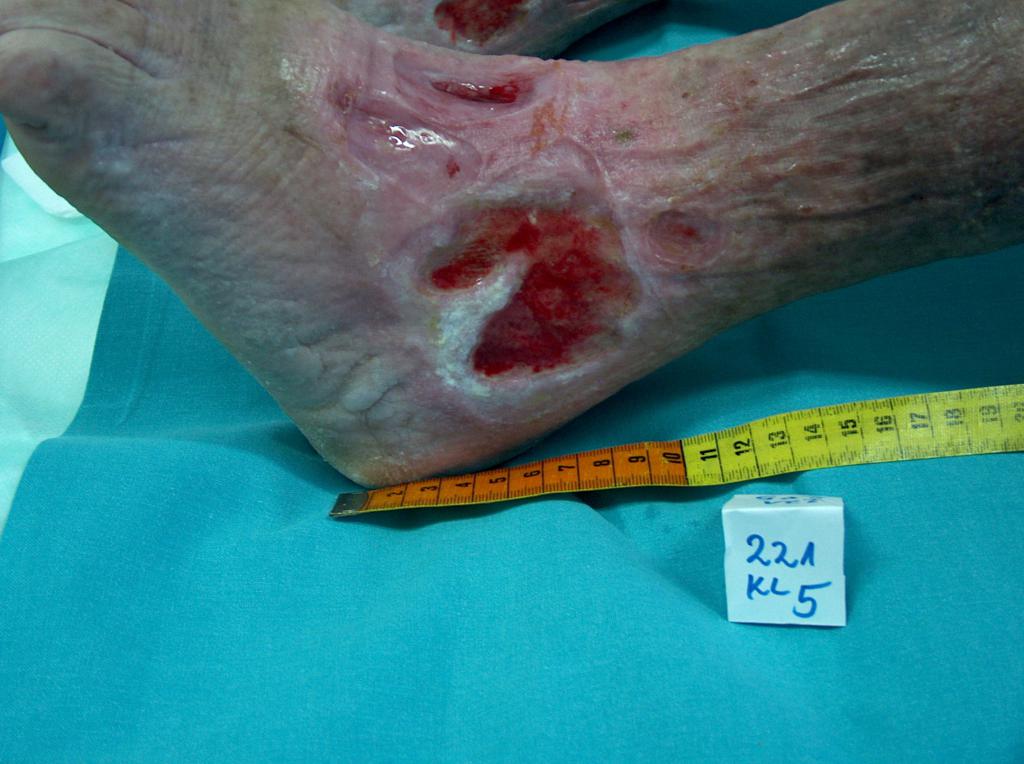
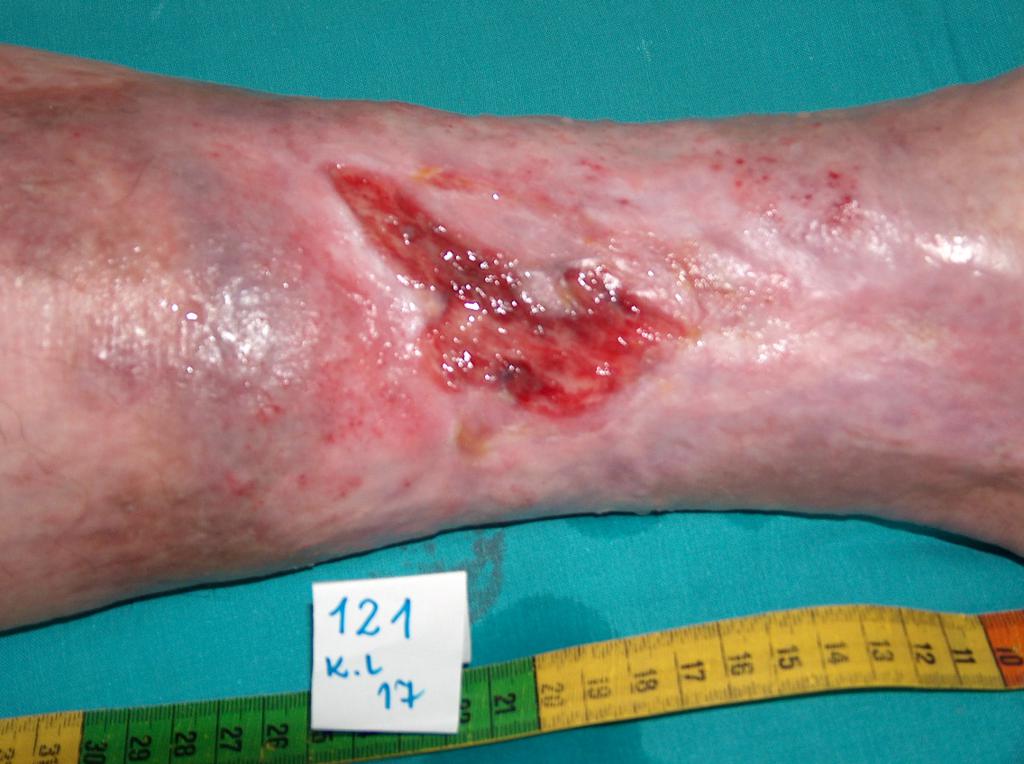
Bei etwa 80% Fällen besteht die Ursache von Unterschenkelgeschwüren in chronischer Veneninsuffizienz. Venengeschwüren bilden ihre endgültige und schwerste Komplikation. Bei Behandlung von Geschwüren, insbesondere in fortgeschrittener Form, wird eine vielseitige und interdisziplinäre Krankenpflege erfordert. Venengeschwüre gehören zu chronischen Wunden, ihr Heilungsprozess ist schwer und langwierig, sowie bedarf vieler Maßnahmen. Ausgedehnte und langanhaltende Wunden führen oft zur Einschränkung von Bewegungen im Sprunggelenk, Fußverformungen und dauerhafter Behinderung (Abb. 1, 2, 3, 4).
(eigenes Archiv der Autorin)
(eigenes Archiv der Autorin)
(eigenes Archiv der Autorin)
(eigenes Archiv der Autorin)
Die erste Behandlungsetappe ist Diagnostik und Ausführung von Ultraschalluntersuchung der venösen Gefäße, und dann kausale sowie lokale Behandlung. Ätiopathogenese, in der die Grundrolle die venöse Hypertonie spielt, erfordert in erster Reihe die Behebung oder Einschränkung von Kausalfaktoren. Die Ursache der Geschwürbildung besteht in Kreislauf-Störungen, die zur venösen Hypertonie in der Gegend der unteren Extremitäten führen. Sie betreffen pathologische anatomische und physiologische Veränderungen, die in mehreren aufeinanderfolgenden Etappen verlaufen. Sie finden ihren Anfang in überlasteter, und dann sackartiger oder spindelförmiger Erweiterung des Gefäßsystems in Form von Krampfadern. Begleitende Veränderungen umfassen: Minderung der Blutgefäßwand-Elastizität, Klappenschlussunfähigkeit und Venenblut-Reflex und (oder) Verschluss von Gefäßen des tiefen Venensystems (z.B. infolge der tiefen Venenthrombose). Langanhaltender hoher hydrostatischer Druck verursacht mit der Zeit die Erhöhung der Gefäßdurchlässigkeit und das Durchgehen – zuerst der Exsudatflüssigkeit und dann der Blutzellen. In der sog. Unterschenkelgegend der Haut (am häufigsten auf mittlerer Unterschenkeloberfläche) erstehen trophische Veränderungen, anfangs als Hyper- und Überpigmentierung, und später in Form der Entzündung, Fibrose und Verdünnung des Hautgewebes. Auf Grundlage dieser Veränderungen kann sich ein Geschwür bilden. Eine direkte Entstehungsursache der Wunde kann jedoch nicht nur in progressiven Aufbauveränderungen der Haut, sondern auch selbständiger Krampfader-Zerreißung oder kleiner mechanischer Verletzung bestehen. Den sog. goldenen Standard der konservativen Therapie von Venengeschwüren bildet die Kompressionstherapie. Als nächstes wird die lokale Wundbehandlung bei Nutzung von aktiven Feuchtigkeits- und/oder Bio-Verbänden angewandt.
Kompressionstherapie
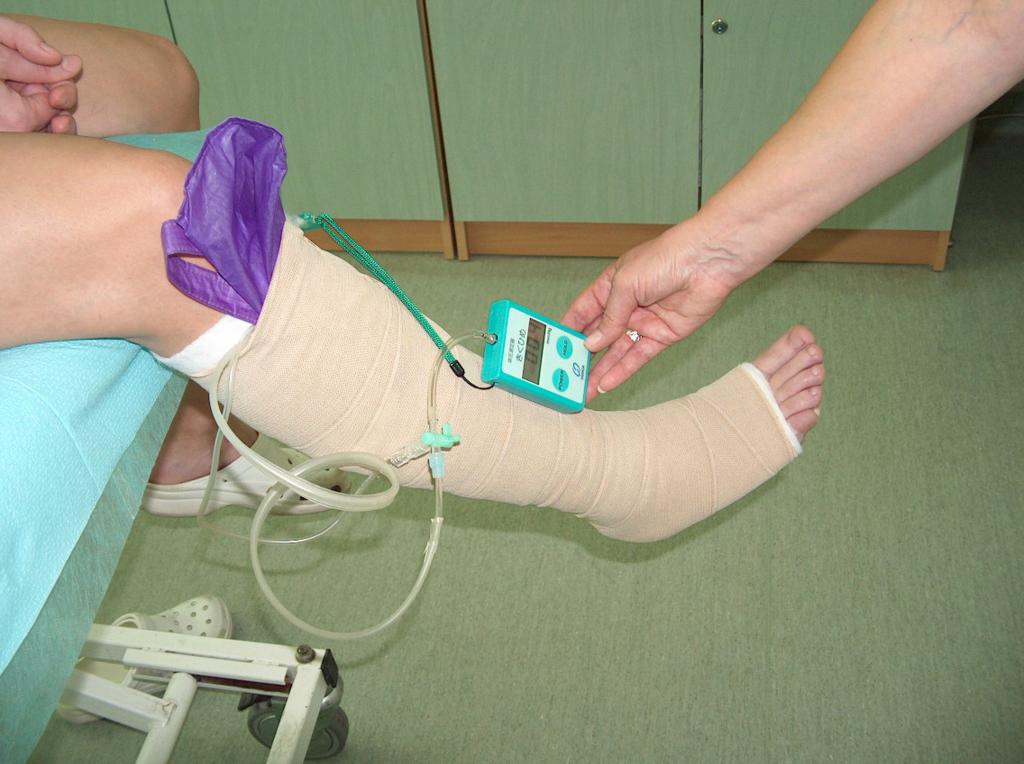
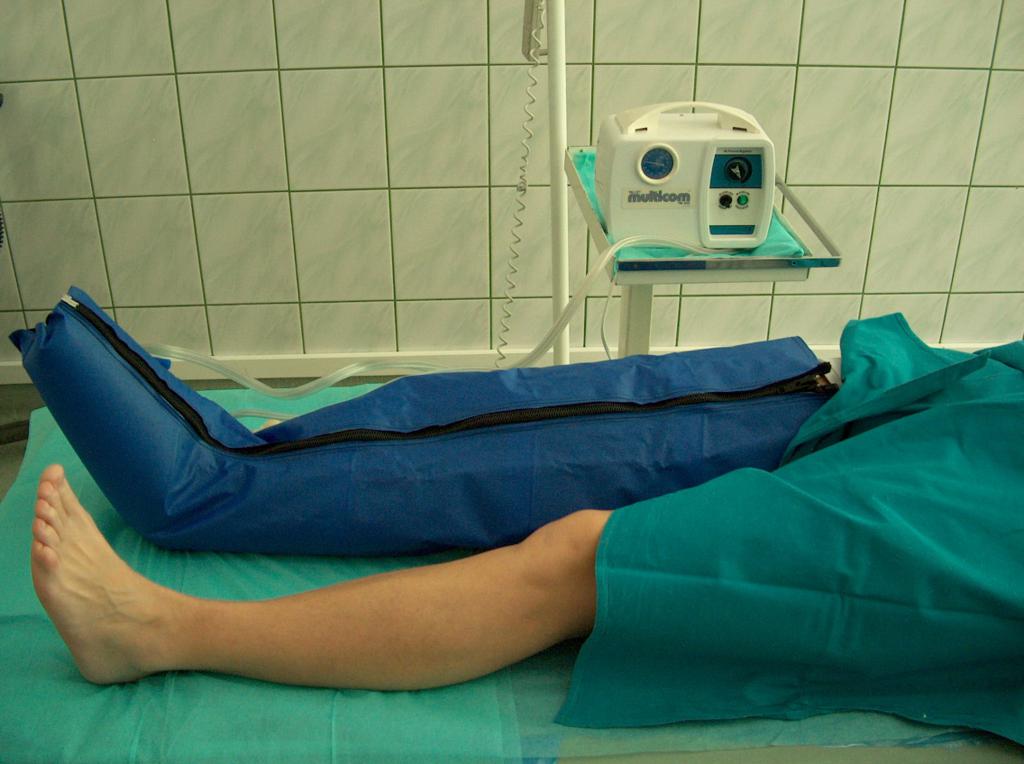
Bei der konservativen Therapie ist die Kompressionstherapie entscheidend, die auf Therapie mit individuell angepasster Kraft mittels Druckverbänden beruht. Es können im Hinblick auf den Druckgrad entsprechend gewählte Verbände (Binden), sowie Fertigerzeugnisse in Form von Kniestrümpfen, kurzen und langen Strümpfen sowie Strumpfhosen sein. Die Kompressionstherapie bei Nutzung von Bandagen hängt u.a. vom Stoff, aus dem diese gefertigt wurden, sowie Art und Weise des Anlegens vom Verband um die Extremität ab. Die Anwendung der Kompression reduziert im großen Maße die venöse Hypertonie im Oberflächensystem, verbessert die Effektivität der Muskelpumpe, vermindert die Venenstauung und stellt hydrostatische Bedingungen für den Abfluss des Blutes aus den Gefäßen wieder her. Die Kompressionstherapie ist nur dann erfolgreich, falls der Druckgrad abhängig vom Stadium der Veneninsuffizienz angewandt wird, d.h. von Insuffizienz im oberflächlichen, transfaszialen und tiefen Venensystem abhängt. Zur Bestimmung des Grenzflächendrucks der Kompression dient der Kikuhime-Apparat. Mit dessen Hilfe wird der erforderliche Druck gesichert. (Abb. 5)
(eigenes Archiv der Autorin)
Ähnliche Ergebnisse kann auch die Massage – sowohl intermittierende pneumatische Kompression (Abb. 6), als auch Handmassage, die die Schwellung reduziert und Rückfluss des Venenblutes in die Herzrichtung in Ordnung bringt – geben.
(eigenes Archiv der Autorin)
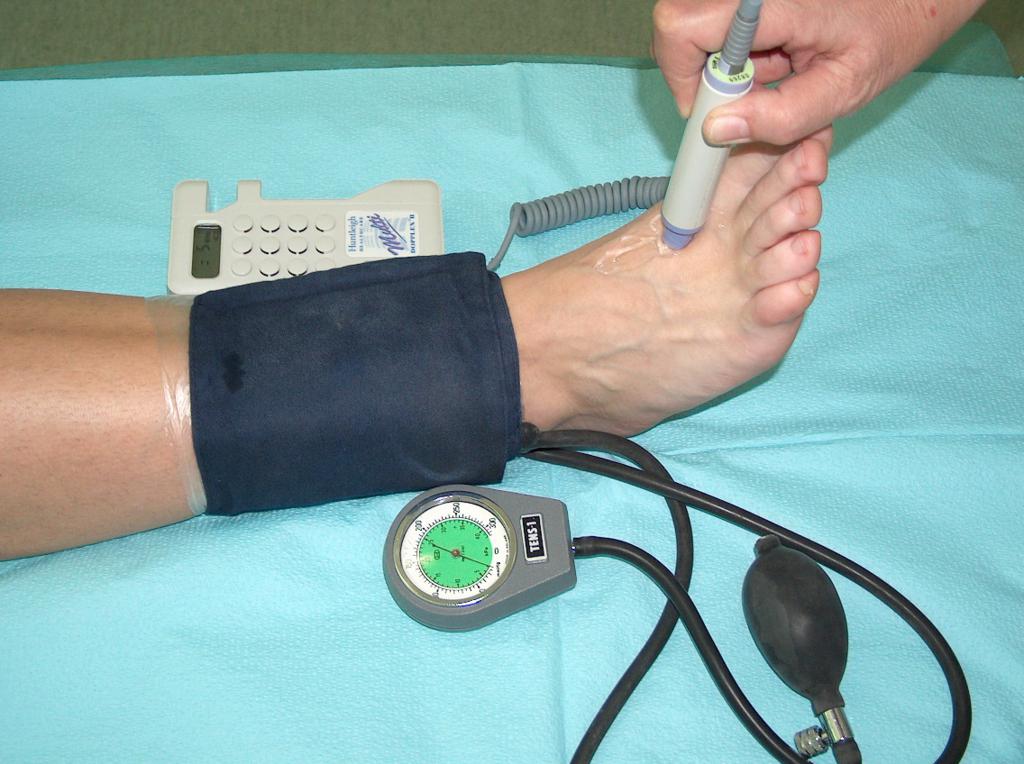
Vor Anwendung der Kompressionstherapie ist der Zustand des peripheren Kreislaufes zu prüfen. Die Nutzung der Kompressionstherapie beim Kranken mit gestörter Arteriendurchblutung kann zur Verstärkung der Ischämie, Nekrose und Extremität-Amputation führen. Daher ist zuerst die Doppler-Ultraschalluntersuchung auszuführen und der Knöchel-Arm-Index zu bestimmen (Abb. 7).
(eigenes Archiv der Autorin)
Lokale Behandlung
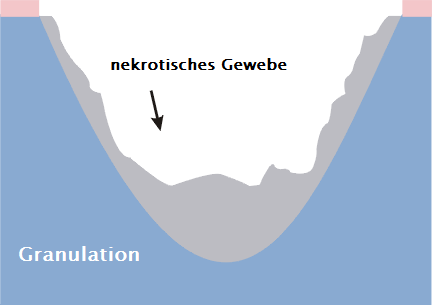
Lokale Behandlung umfasst zusammen mit der Kompressionstherapie u.a.: Entfernung der Nekrose und Reinigung der Wunde, feuchte Wundbehandlung, Pflege der Haut um die Wunde.
Verunreinigungen, Oberflächennekrose, die bis in die Dermis reicht, können sowohl konservativ, z.B. mechanisch, enzymatisch, autolytisch, als auch chirurgisch beseitigt werden. Das nekrotische Gewebe, das die Unterhautschichten umfasst, erfordert sofortige OP, die auf Entfernung des krankhaft veränderten Gewebes mittels Skalpell und Scheren beruht. Außerdem kann das VAC-Reinigungssystem angewandt werden. Über die Art und Weise der Nekrosenentfernung entscheidet die Lokalisation, Platzierung und Tiefe des Geschwürs, Menge des Exsudats in der Wunde sowie allgemeiner Zustand des Kranken. Große Bedeutung bei Wahl der Reinigungsmethode hat auch die Art und der Umfang der von Nekrose befallenden Strukturen. Mechanische Wundreinigung gibt, ähnlich wie chirurgische Behandlung von Wundrändern, sofortigen Effekt der Entfernung von nektonischen Elementen. Autolytische Reinigung ist ein natürlicher Prozess, der in der richtig heilenden Wunde selbständig vorgeht. Sie ist das Ergebnis der Aktivität von proteolytischen Enzymen und Phagozyten, die sowohl initiiert, als auch durch Erhaltung der feuchten Umgebung im Wundboden unterstützt werden kann. Geringe Verstärkung dieser Prozesse in der Reinigungsphase kann die Einführung in die Wunde von fertigen proteolytischen Enzymen und Nutzung der enzymatischen Reinigung erfordern. Die Reinigung der Wunde und Entfernung von Nekrose reduziert das Risiko von Infektion und Entwicklung lokaler Entzündung. Ziel der Therapie besteht in Vorbereitung der Wunde für weitere proliferative Prozesse und deren Stimulation, sowie Erhaltung von optimalen die Heilung begünstigenden Bedingungen. Es ist zu beachten, dass Venengeschwüre im großen Maße dem Infektionsrisiko ausgesetzt sind. Dieses kann durch verschiedene Mikroorganismen-Arten (Viren, Bakterien und Pilze) verursacht werden, jedoch bilden Bakterien, darunter Staphylokokken und Streptokokken, Pseudomonas und Escherichia coli, den häufigsten ätiologischen Faktor. Bei Vermehrung in der Wurde scheiden Bakterien in das Wundbett eigene Metaboliten und Toxine aus und zerstören die wandernden Fibroblasten und knospenden Gefäße sowie schränken den Fortschritt des Heilungsprozesses ein. Nichtkontrollierte Infektion kann sich im Inneren der Wunde ausbreiten, und das Nachbargewebe infiltrieren und zur Entwicklung von Sepsis führen.
Das Infektions- und Entzündungsrisiko wird zusätzlich durch Spülung des Wundbodens mit Lösung des antiseptischen Mittels verringert. Ihre Konzentration sollte nicht nur den bakterientötenden oder bakterienstatischen Effekt hervorrufen, sondern auch sicher für gesunde Gewebe sein und keine zytotoxischen oder heilungshemmende Effekte verursachen. Nur ein Mittel, das die vorstehenden Kriterien erfüllt, kann auf die Wundoberfläche sicher angewandt werden (z.B. Octenisept, das eine Mischung von Octenidindihydrochlorid und Phenoxyethanolum in sicherer Konzentration für die Haut und Schleimhaut ist). In begründeten Fällen werden allgemeine Antibiotika verabreicht, jedoch sind diese nicht lokal anzuwenden. Um natürliche Reinigungs- und Aufbauprozesse zu unterstützen, ist die saubere Wunde mit aktivem Verband, der die Kriterien der feuchten Wundbehandlung erfüllt, zu versehen.
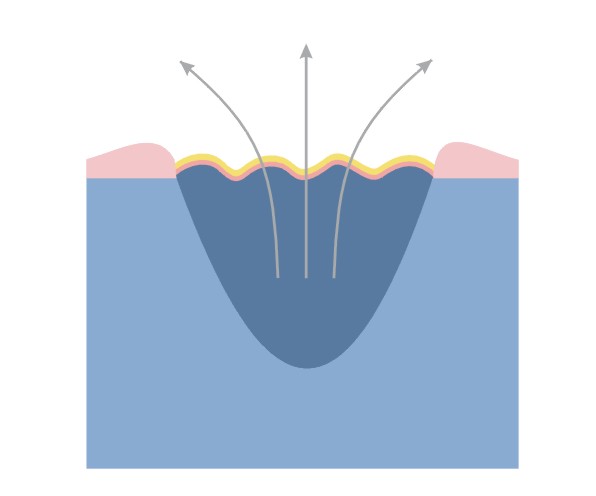
Feuchte Wundbehandlung
Merkmale eines „idealen” Verbands, die aufgrund der Untersuchungen von Winter (1962) und dessen Nachfolger bearbeitet wurden, erfüllen Verbände der neuen Generation. Die erhalten im Wundbett eine entsprechende Feuchtigkeit, die die Bildung des Schorfes und Austrocknung der Geschwüroberfläche verhindert. Die feuchte Wunde heilt zweimal schneller und in mehr geordneter Weise, weil die feuchte Umgebung sowohl die Proliferation, als auch Wanderung von gebildeten Zellen stimuliert und gleichzeitig deren optimale Verschiedenheit sichert.
Merkmale des o.g. Verbands, der den natürlichen Heilungsprozess unterstützt, wurden 1991 durch Tuner und Mitautoren bearbeitet:
- erhält feuchte Umgebung im Wundbett,
- besitzt große Aufnahmefähigkeit, reguliert den Überfluss am Exsudat,
- haftet nicht an die Wundoberfläche an, ermöglicht eine schmerzlose und atraumatische Veränderung,
- schützt die Wunde vor Durchdringen von krankheitserregenden Mikroorganisen und Außenverunreinigungen,
- ist atoxisch und nicht allergisch,
- erhält die richtige Temperatur der Wunde, die der Körpertemperatur ähnlich ist,
- unterstützt den Heilungsprozess auf jeder Heilungsetappe.
Verbände der neuen Generation, die die o.g. Kriterien erfüllen, werden in mehreren Gruppen, unterschiedlich im Hinblick auf die Struktur und Anwendung, hergestellt. Sie sind für verschiedenartige Wunden, abhängig von Ätiologie, Heilungsphase, Tiefe der Gewebebeschädigung, Eigenschaft des Exsudats und Vorhandensein der Entzündung, bestimmt.
Diese Verbände besitzen verschiedene Fähigkeiten zur Aufhaltung des Exsudats, dessen Ausscheidung sich in jeweiligen Heilungsphasen verändert. Neben dem Außenschutz und Regulierung des Feuchtigkeitsniveaus hat der Verband auf jeder Heilungsetappe andere, wichtige Aufgaben zu erfüllen.
Hautpflege
Die Behandlung bei chronischer Veneninsuffizienz erfordert in Zuständen der Abschwächung von Schutzfunktion der Haut besonders sorgfältige Pflege und Konzentration von Maßnahmen, die auf Koordinierung und Regeneration der natürlichen Schutzbarriere der Epidermis beruhen. Eine der wichtigsten Pflegemaßnahmen, die bei Sorge um die Hautintegrität vorgenommen werden, ist die Erhaltung von Sauberhit des Körpers, darunter Extremitäten. Die während den Hygienemaßnahmen angewandten Reinigungsmittel sind entsprechend zu wählen, insbesondere wenn es um diese Krankengruppe geht. Detergentia haben die Entfernung der auf der Körperoberfläche vorhandenen Verunreinigungen und Reduzierung der darauf existierenden Mikroorganismen zum Zweck, falls es ohne Verletzung der Schutzbarriere der Epidermis möglich ist. Weil der Lipoidmantel „bindende“ Eigenschaften hat, und allein das Wasser nicht imstande ist, diese zu bekämpfen, es ist erforderlich, dass das Reinigungsmittel oberflächenaktive Stoffe, sog. Tenside, enthält. Empfohlen sind milde Mittel, die den pH-Wert in den Grenzen 5,5 aufweisen, oder flüssige Mittel mit dem Zusatz der die Produktazidität modifizierenden Stoffe (z.B. Phosphor-, Zitronensäure, Natriumhydroxid, Triethanolamin), die um physiologische Lipoide, Ceramide bereichert werden, sowie Anfeuchtungsfaktoren, die mindestens zum Teil den Verlust von Lipoiden, verursacht durch die Wirkung von Detergentia, kompensieren.
(eigenes Archiv der Autorin)
Nach gründlicher Reinigung wird die Applikation von Mitteln empfohlen, die die Regeneration fördern und das Feuchtigkeitsniveaus der Epidermis erhöhen. Diesem Zweck dienen biologisch neutrale Stoffe, die die Hautbehandlung und -pflege unterstützen, sog. Emollientien. Dank den Anfeuchteigenschaften erhöhen sie den Wassergehalt in der Hornschicht und verbessern die biophysische Beschaffenheit der Epidermis (Abb. 8). Emollientien sind in Form von Kremen, Lotions, Salben und Emulsionen erhältlich, die sich im Hinblick auf die Konsistenz unterschieden, jedoch zu einem Zwecke dienen – Befeuchten und Einfetten der ausgetrockneten Haut. Mittel mit leichterer Konsistenz, wie Lotions, ermöglichen die Applikation von dünner Schicht. Bei Anwendung auf sensible Haut haben sie kein Alkohol, Metalle, Geruchsmittel und Talk zu enthalten. In Sonderfällen haben sie nur hydrophile Bestandteile, die auf Basis von Wasser erzeugt werden, aufzuweisen. Beim Auftragen auf die Haut ziehen sie schnell ein, und nach der Reinigung lassen sie keine überflüssigen Reste.
Literatur:
- Benbow M, Burg G, Comacho Martinez F, und Mitautoren. Guidelines for the outpatient treatment of chronic wound and burns (Hinweise über ambulante Behandlung von chronischen Wunden uns Verbrennungen). Blackwell Science, Berlin-Vienna 1999; 12-21.
- Szewczyk MT, Jawień A.: Wybrane aspekty zachowawczego leczenia owrzodzeń żylnych. Część I: Kompresjoterapia. Postępy [Ausgewählte Aspekte der konservativen Behandlung von Venengeschwüren. Teil I: Kompressionstherapie. Fortschritte]. Dermatol. Alergol. 2005; XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, und Mitautoren. Sustained compression and healing of chronic venous ulcers [Erhaltener Druck und Heilung von chronischen Venengeschwüren]. Br Med J 1998; 298: 1159-61.
- Ciecierski M, Jawień A, Obraz kliniczny przewlekłej niewydolności żylnej. Przewodnik lekarza [Klinisches Bild der chronischen Veneninsuffizienz. Handbuch für Ärzte]. 2004; 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing [Wann ist der Hydrokolloidverband anzuwenden]. Nursing 1999; 29,11: 20–23.
- Szewczyk MT, Jawień A, Piotrowicz R. Leczenie owrzodzeń żylnych. Przewodnik lekarza [Behandlung von Venengeschwüren. Handbuch für Ärzte]. 2004; 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. Zastosowanie kompresji w chorobach żył. Przewodnik lekarza [Anwendung von Kompression in Venenerkrankungen. Handbuch für Ärzte]. 2004; 8(68): 58-64.
- Jawień A., Szewczyk MT.(unter der Redaktion) Owrzodzenia żylne goleni [Unterschenkelvenengeschwüre]. Twoje Zdrowie. 2005.
- Jawień A., Szewczyk MT.(unter der Redaktion) Kliniczne i pielęgnacyjne aspekty opieki nad chorym z owrzodzeniem żylnym [Klinische und pflegebedingte Aspekte der Pflege von Kranken mit Venengeschwüren]. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. und Mitautoren Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous ulcers [Bewertung der Wirksamkeit von Polyurethan-Schaumverbänden in Behandlung von stark sickernden Venengeschwüren]. Acta Angiol. 2007 T.13; 2: 85-93
- Placek W. Rola podłoży i emolientów w profilaktyce i przywracaniu bariery naskórkowej. Dermatologia Estetyczna [Rolle von Böden und Emollientien in der Prophylaxe und Wiederherstellung der Epidermisbarriere. Ästhetische Dermatologie]. 1999; 4: 174-178.
- Korinko A. Yurick A. : Maintaining skin integrity [Erhaltung der Hautintegrität] Am J Nurs 1997 (2):40-44
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Sucha skóra – patogeneza, klinika i leczenie. Postępy Dermatologii i Alergologii [Trockene Haut – Pathogenese, Klinik und Behandlung. Fortschritte der Dermatologie und Allergologie] 2003; XX,2: 98-105.
- Szewczyk MT, Jawień A. Zalecenia specjalistycznej opieki pielęgniarskiej nad chorym z owrzodzeniem żylnym goleni. Pielęgniarstwo Chirurgiczne i Angiologiczne [Anordnungen der Fachpflege von Kranken mit Unterschenkelvenengeschwüren. Chirurgische und Angiologische Krankenpflege]. 2007; 3(1): 95-129.
Entstehungsursachen
Die Ursache der Dekubitusentstehung besteht in Ischämie infolge des Drucks auf Venen und Arterien. Das Risiko der Dekubitusentstehung hängt von Dauer der Druckkraft ab – je länger die Druckdauer oder höher die Druckkraft, desto größere Wahrscheinlichkeit der Dekubitusbildung.
Bei gesunden Personen verursacht der sich verlängernde Druck Schmerz, die zur Änderung der Position zwingt.
Bewusstlose oder stillliegende Personen haben keine Möglichkeit, gedruckte Stellen automatisch zu entlasteten und den Kreislauf zu verbessern, somit gehören sie zur Gruppe von Personen mit erhöhtem Risiko zur Dekubitusbildung.
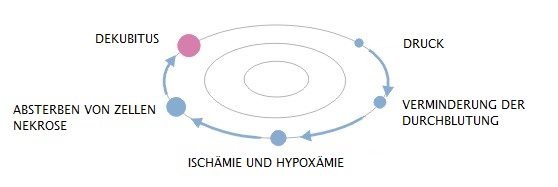
Pathomechanismus der Dekubitusbildung:
- üblicher Druck, also Druck, der auf die Weichgewebe von einer Seite durch das Gerippe, und von der anderen Seite durch festen Boden ausgeübt wird
- Reiben mit der Körperoberfläche des Kranken gegen die Bettwäsche, z.B. bei Anwendung ungeeigneter Technik der Positionsänderung
- seitliche Zugkräfte, mit denen wir direkt auf die Körperoberfläche des Kranken einwirken
Risikogruppen
Das Risiko der Dekubitusentstehung bei allen Personen mit dauerhafter Einschränkung von Fähigkeiten zur selbständigen Bewegung, die die meiste Zeit im Bett oder Rollstuhl verbringen.
Faktoren, die das Risiko der Dekubitusentstehung erhöhen:
- Alter
- Gewicht
- Ernährungszustand
- Funktion des Schließmuskels der Harnröhre und Afters
- Bewusstseinszustand
- Diabetes, Arteriosklerose
- Steroidtherapie
Symptome
Dekubitalgeschwüre teilen sich nach dem Fortschritt der Symptome in 4 oder 5 Graden. Nämlich:
- Grad 1 – unter dem Druck erblassende Rötung, reaktive Hyperämie und Rötung in Antwort auf den einwirkenden Druck, Mikrokreislauf ist noch nicht beschädigt.
- Grad 2 – unter dem Druck nicht erblassende Rötung, Mikrokreislauf ist beschädigt, es entsteht Entzündung und Anschwellung des Gewebes, manchmal Hautschädigung, örtliches Schmerzgefühl.
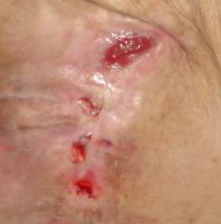
- Grad 3 – Schürfung, Risse in der Epidermis und Beschädigung der ganzen Hautdicke bis zur Grenze mit dem Unterhautgewebe, Blase, gut abgetrennte Wundenränder, umgeben mit Ödem und Erythem.
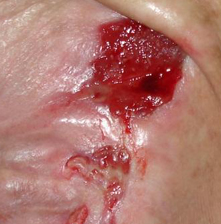
- Grad 4 – Beschädigung erstreckt sich in Richtung des Unterhaufettgewebes, die Geschwürbildung kann frei von Nekrose und Entzündung sein und mit reinem Granulationsgewebe bedeckt werden, oder kann die Nekrose das Fettgewebe oder umgebende Hautschichten umfassen. Der Boden kann mit schwarzer Nekrose bedeckt werden.
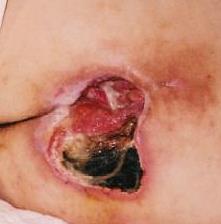
- Grad 5 – Vorhandensein der fortgeschrittenen Nekrose, die sich in Richtung der Faszien und Muskel erstreckt, die Zerstörung kann auch Gelenke und Knochen umfassen – übler Geruch und starker Ausfluss des eitrig-nekrotischen Materials, in der Wunde befinden sich zerfallende Gewebemassen und schwarze Nekrose.
Lokalisierung
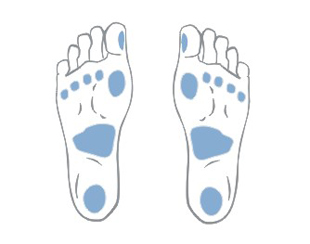
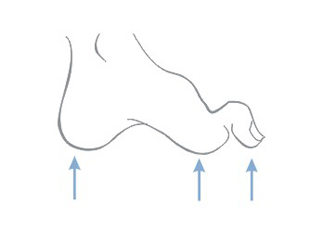
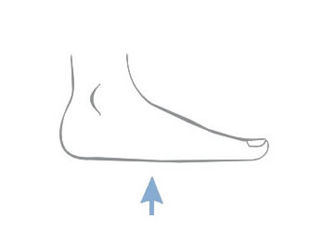
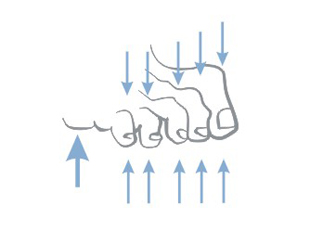
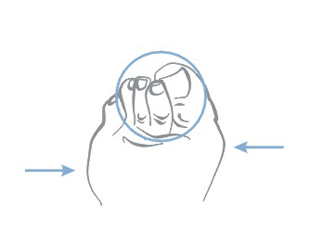
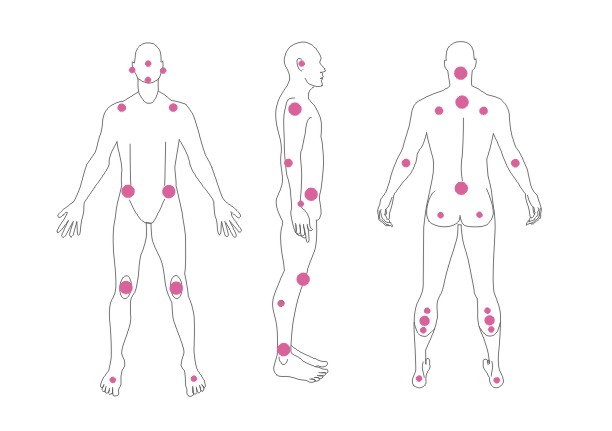
Dekubitalgeschwüre entstehen an Stellen, wo die Entfernung zwischen den Knochenausbuchtungen und Hautoberfläche am kleinsten ist oder anders gesagt – an Berührungsstellen von Haut mit dem Boden, wo der Druck am größten ist. Am häufigsten bilden sich Dekubitalgeschwüre in Umgebung des Kreuzbeins, Steißbeins, Gesäßes, an Fersen oder Hüften.
Die obigen Abbildungen zeigen Berührungsstellen der Haut mit Boden bei verschiedenen Positionen des Kranken im Bett.
Bei wem Rat holen
Selbstverständlich in erster Reihe beim Hausarzt.
Die Behandlung von Dekubitalgeschwüren gehört zu Kompetenzen des Arztes oder der Krankenschwester, die einen Fachkurs im Bereich der Behandlung von chronischen Wunden abgeschlossen hatte. Die Kompetenzen der Krankenschwester sind auf die Behandlung von Dekubitalgeschwüren des Grades 1 bis 3 beschränkt.
Manchmal erfordert der Zustand der Wunde ihre chirurgische Reinigung, in diesem Fall werden wird durch den Hausarzt zum Facharzt für Chirurgie überwiesen.
Die Behandlung von Dekubitalgeschwüren ist schwierig und langandauernd, damit sie nicht zu teuer und erfolgreich wird, muss sie auf offener und systematischer Zusammenarbeit des Patienten mit dem Arzt beruhen und mit intensiver, professioneller Pflege verbunden sein.
Welche Behandlung
Vor allem unter Betreuung des Arztes oder Krankenschwester.
Dekubitalgeschwüre werden lokal behandelt, die Wunde wird mit entsprechenden Verbänden gesichert.
Ein sehr wichtiger Bestandteil der Behandlung ist auch richtige Patientenpflege, zu der folgendes gerechnet wird:
- Positionsänderung – der Patient sollte nicht auf dem Dekubitus liegen
- Legen des Patienten auf der Antidekubitusmatratze
- Sicherung von kranken Stellen mit speziellen Antidekubitusrollen und -stützen
- entsprechende Ernährung und Bewässerung des Kranken
- Kontrolle von begleitenden Krankheiten
Die erfolgreichste Behandlungsform von Dekubitalgeschwüren ist die Anwendung von speziell zu diesem Zwecke entworfenen Verbänden, also sog. Spezial- und modernen Verbänden, die in der Wunde eine feuchte Heilungsumgebung bilden.
Die Wahl eines geeigneten, wirksamen Verbands besteht in richtiger Diagnose der in der Wunde verlaufenden Prozesse. Um dies zu erleichtern, kann die bunte Wunden-Klassifikationsmatrix verwendet werden, die sich auf Beobachtung der Phänomene, die in jeweiligen Heilungsphasen erfolgen, beruht.
Bunte Wunden-Klassifikationsmatrix:
Schwarze Wunden
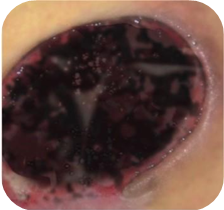
Wunden mit schwarzer Nekrose erfordern:
- Erhaltung der feuchten Umgebung
- Entfernung des nekrotischen Gewebes zwecks Initiierung des Heilungsprozesses
Der Heilungsprozess erfolgt nicht unter dicken Schichten des nekrotischen Gewebes, um ihn zu beginnen, ist zuerst die Nekrose zu entfernen. Zur Wahl stehen zwei Grundverfahren zur Entfernung von Nekrose vom Boden der Wunde:
- chirurgische Wundbehandlung – beruht auf mechanischer Entfernung des nekrotischen Gewebes zwecks Enthüllung von gesunden Hautstrukturen für Initiierung des Heilungsprozesses.
- Anwendung von interaktiven Verbänden – beruht auf dem Anlegen des Verbands auf die Wunde, der den Autolyse-Prozess, also natürlichen Wundbehandlung durch den Organismus, stimuliert. In diesem Fall verursachen Enzyme, die durch beschädigte Wundzellen erzeugt werden, den Zerfall der Nekrose. Die wirksamsten in dieser Gruppe sind Hydrogel-Verbände, darunter Medisorb G.
Empfohlene Verbände für schwarze Wunden:
- Medisorb G – Hydrogel-Verband
Gelbe Wunden
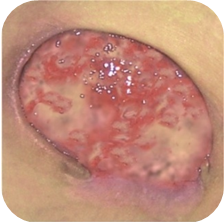
Wunden mit gelbem, verflüssigtem nekrotischem Gewebe erfordern:
- Erhaltung der feuchten Umgebung
- Aufnahme des Überflusses am Exsudat zusammen mit Resten des nekrotischen Materials
Wunden mit Kolliquationsnekrose charakterisieren sich durch erhöhten Sekretionsgrad. Die am Wundboden verbleibende Nekrose ist flüssig. Solche Wunden bilden eine ideale Umgebung für Entwickelung von Mikroorganismen, deshalb werden sie oft infiziert. Aufgaben des Verbands sind im diesen Fall die Aufnahme des Exsudats und nekrotischen Materials, Verflüssigung der zu trockenen und dichten Nekrose, Nichtzulassung zur Austrocknung der Wunde, Schutz von Nebenverletzungen.
Empfohlene Verbände für gelbe Wunden (abhängig von Exsudat-Menge und Wundtiefe):
- Medisorb A – Alginantverband – starker oder mittelstarker Exsudat; Oberflächen- und Tiefwunden
- Medisorb P – Absorptionsverband – starker oder mittelstarker Exsudat; Oberflächenwunden
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
Rote Wunden
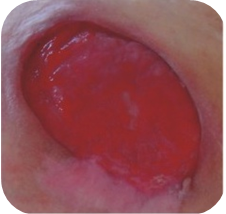
Wunden mit sichtbarem rotem Granulationsgewebe erfordern:
- Erhaltung der feuchten Umgebung
- Schutz von sekundärer Infektion
- Kontrolle des Exsudatsniveaus
Außer Erhaltung der feuchten Umgebung erfordern solche Wunden auch den Schutz vor eventueller mechanischer Beschädigung. Es ist besonders wichtig, weil gut vaskularisiertes Granulationsgewebe anfällig für Verletzungen, die den Heilungsprozess hemmen und zur Infektion führen können, ist. Ein weiterer wichtiger Faktor ist die Erhaltung entsprechender Temperatur (ähnlich der Körperwärme), sodass neue Zellen sich optimal schnell entwickeln können.
Empfohlene Verbände für rote Wunden (abhängig von Exsudat-Menge und Wundtiefe):
- Medisorb A – Alginantverband – starker oder mittelstarker Exsudat; Oberflächen- und Tiefwunden
- Medisorb P – Absorptionsverband – starker oder mittelstarker Exsudat; Oberflächenwunden
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
Rosawunden
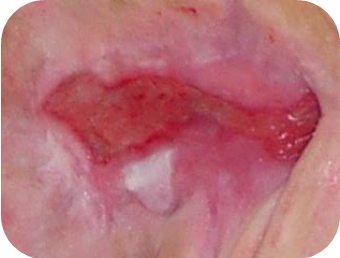
Rosahautwunden erfordern:
- Erhaltung der feuchten Umgebung
- Schutz des empfindlichen Gewebes
Beginnt sich die Wunde mit der Haut zu decken bedarf sie Schutz vor Austrocknung, Schürfung und anderen Faktoren, die neu gebildete Gewebe beschädigen können.
Empfohlene Verbände für Rosawunden (abhängig von Exsudat-Menge)
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
- Medisorb F – Folienverband – schwacher Exsudat
Die Analyse von Heilungsphasen erlaubt zu bemerken, dass die sich in verschiedenen Heilungsertappen befindenden Wunden etwas andere Bedingungen bedürfen, damit der Prozess einwandfrei verläuft. Es ist zu beachten, dass sich die Wunden außer dem Heilungsstadium auch im Hinblick auf den Umfang, Tiefe, Vorhandensein vom nekrotischen Gewebe und Sekretionsgrad unterscheiden. Alle diese Merkmale verursachen, dass jede Wunde die Wahl entsprechender Verbandsart, manchmal mehrerer Verbände, die sich während Heilungsprozesses abwechseln werden, erfordert. Nachstehend befindet sich eine Tabelle mit Faktoren, die die Wundheilung hemmen können.
Tabelle: Faktoren zur Hemmung der Wundheilung
|
hemmende Faktor |
warum | optimale Bedingungen | wie wirkt es in optimalen Bedingungen |
| trockene Umgebung | feuchte Umgebung | entsprechendes Exsudatniveaus an der Wunde: ermöglicht die Aktivierung des natürlichen Wundreinigung, Granulation sichert schnellen und richtigen Verlauf der Hautbildung | |
| nekrotisches Gewebe | Wundheilung ist möglich nur nach Entfernung des nekrotischen Gewebes, die Nekrose kann die Grundlage zur Entwicklung einer Infektion sein | chirurgische/ autolytische Wundheilung | gereinigte Wunde ermöglicht den Beginn der Granulationsphase |
| Infektion | alle Mechanismen in der Wunde zielen auf die Bekämpfung des Eindringlings ab, der Heilungsprozess ist gehemmt | Infektion bekämpfen | gereinigte Wunde ermöglicht den Beginn des Heilungsprozesses |
Vorbeugung
Grundregeln:
- systematische Positionsänderung je 2 Stunden und Verminderung des Drucks an gefährdeten Stellen durch Anwendung von Antidekubitusmatratzen und -unterlagen
- entsprechende Ernährung und Bewässerung
- Sicherung der Haut durch Anwendung von atmenden Hilfsmitteln – Windel-Slips, spezielle Absorptionsverbände – Polyurethanfolienverband, und entsprechenden Pflegemitteln
- Nachwiesen von Symptomen und Änderung der Körperposition
Renata Kobierska
Leiterin in der Sozialhilfeanstalt in Kalisz
Diabetes-Typen
Diabetes ist das Ergebnis vom Insulinmangel – eines Hormons der Bauchspeicheldrüse – im Organismus. Die Insulinrolle kann mit der Rolle eines Schlüssels verglichen werden – damit können wir in die Wohnung kommen, und dank Insulin kann der Zucker (Glukose) in die Körperzellen gelingen, wo er u.a. in Energie umgewandelt wird. Wenn im Organismus Insulin fehlt, sammelt sich Zucker im Kreislauf.
Gegenwärtig werden zwei meist verbreitete Diabetes-Typen unterschieden: Typ 1 und 2. Die Ursachen für diese Krankheit hängen vom Krankheitstyp ab.
Typ-1-Diabetes, genannt auch insulinabhängig oder Kindestyp, wird durch vollständige Insulinabwesenheit in Folge der Beschädigung von entsprechenden Bauchspeicheldrüsenzellen verursacht. Er kommt vor allem bei Kindern und Jugendlichen vor, daraus stammt auch der Name. Ätiologie ist noch nicht vollständig bekannt. Man weiß nur, dass es genetisch bedingt ist, was Störungen von Immunmechanismen und als Folge Beschädigung der ß-Zellen der Bauchspeicheldrüse nach sich zieht.
Typ-2-Diabetes, genannt auch nicht-insulinabhängig, ist die weit verbreitetste Form der Krankheit. Die Ursache dafür ist meistens Störung der Insulinsekretion von ß-Zellen der Bauchspeicheldrüse oder Insulinverwendung von den Geweben. Dieser Diabetes kommt meistens bei älteren, adipositen Personen oder solchen mit sonstigen Metabolismusstörungen vor. In der Anfangsphase der Krankheit wird Insulin in höheren Mengen abgesondert, jedoch ungenügend für die gleichzeitig erhöhten Körperbedürfnisse (Insulinresistenz).
In der Fachliteratur gibt es viele Begriffserklärungen von Diabetes, und eine davon sagt, er bedeutet ein Syndrom von unterschiedlichen, genetischbedingten und erworbenen Metabolismusstörungen, deren gemeinsame Eigenschaft die Glukoseintoleranz und Hyperglikämie, sowie Auftreten im Laufe der Zeit von Änderungen im Gefäß-, Nervensystem und in andern Organen, die chronische Diabetesverwicklungen genannt werden. Die Ursache von Glukoseintoleranz ist der Mangel am Insulin oder dessen nicht genügende Gewebswirkung. Der Name „Diabetes“ bedeutet nach der neuen Klassifikation eine Krankheit mit vollem klinischem Bild, dagegen werden leichte Störungen des Kohlenhydratwechsels mit dem Namen nichtrichtige Glukosetoleranz1 genannt.
Nach J. Tatoń ist Diabetes eine „zahlreiche Gruppe von Krankheiten und metabolischen Störungen mit unterschiedlicher Ätiologie, die sich durch ständige, pathologischer Hyperglikämie vor dem Essen, zwischen Mahlzeiten oder nach Mahlzeiten charakterisieren, welche sich aus Beschädigung der Insulinabsonderung von ß-Zellen der Bauchspeicheldrüseninseln oder aus Behinderung der Zellen-, Geweben- und peripheren Organreaktion ergibt”2.
1997 hat die American Diabetes Association eine neue Diabetes-Aufteilung bearbeitet, die 2003 modifiziert wurde und sich gegenwärtig folgend darstellt:
- Typ-1-Diabetes – Zerstörung von ß-Zellen führt zu bedingungslosem Insulinmangel
- Typ-2-Diabetes – fortschreitende Störungen der Insulinabsonderung und Insulinresistenz
- sonstige Diabetes-Sondertypen – hervorgerufen mit durch genetische Funktionsdefekten der ß-Zellen oder Insulinwirkung, exokrine Bauchspeicheldrüsenkrankheiten, manche Medikamente oder chemische Mittel
- Diabetes bei schwangeren Frauen – erkannt während der Schwangerschaft.
Klassifikation des Typ-2-Diabetes nach Tatoń
1. Genetische Bedingungen:
- in der Familie auftretend
- mit Hautröte nach Chloropropamid und Alkohol
- assoziiert mit Syndromen aufgrund genetischer Störungen
- Typ-2-Diabetes bei jungen Menschen
2. Ernährungsbedingt:
- mit hyperplastischem Adipositas
- mit hypertrophem Adipositas
- ohne Adipositas
3. Bedingt mit Störungen der Zellenreaktivität auf Insulin:
- mit Übermaß von hormonalen „Antiinsulin”-Faktoren

- mit Funktionsstörungen des Insulinrezeptors
Jeder dieser Untertypen kann in Typ-2-Diabetes mit folgenden Behandlungen aufgeteilt werden:
- nur mit Diät
- mit oralen Antidiabetika
- Insulin3
Symptome
Typ-2-Diabetes verläuft häufig latent, asymptomatisch, deshalb kann er keine charakteristischen Symptome geben. Diese Krankheit nimmt Form einer „Maske“ ein und im Ergebnis erst dann, wenn die Symptome stärker werden oder beim Auftreten einer anderen Krankheit befunden wird. „Masken“-Symptome, die für Typ-2-Diabetes charakteristisch sind:
- Hautsymptomen – Hautjuckreiz, insbesondere im Genitalienbereich, Furunkel, Mundfäulen, Nagelmykose, schlechte Wundverheilung, Xanthomen, Haarausfall
- gynäkologische Symptomen – bakterielle Scheidenentzündung, Scheidenpilz, Menstruationsstörungen, Impotenz
- Symptome des Nervensystems – Erstarrung, Brennen, keine Empfindung – insbesondere an den Fingern und Zehen, nächtliche Wadenkrämpfe, Parese eines Nervs
- Müdigkeit, Schwäche
- unscharfes Sehen
- Fehlgeburten

Zu den typischen Symptomen von Typ-2-Diabetes gehören:
- allgemeine Schwäche
- stärkere Durst
- Hungersteigerung
- Polyurie
- Infektionen
- Entzündungen und Hautjucken4
Jede Zelle unseres Organismus braucht Glukose, d.h. Zucker, der Energiequelle ist und richtige Funktion des Gehirns, Muskeln, Leber, Nieren und Herz beeinflusst. Zum Eindringen der Glukose ins Zelleninnere ist Insulin notwendig. Wenn die Zellen gegen die Hormonwirkung immun werden, kann der Zucker ins Innere nicht gelingen, und wird im Kreislauf laufen. Dann kommt es zu einem zu hohen Blutzuckerspiegel im Blut (Hyperglykämie) und zum sog. Zellenhunger. Der Organismus startet, als Abwehr vor Zuckermangel, Mechanismen des erhöhten Appetits, jedoch wegen Insulinmangel gelingt die Glukose aus der Nahrung nicht in die Gewebe – wird mit Harn ausgeschieden. Ein unerkannter Typ-2-Diabetes führt zu ernsten Verwicklungen. Es kann Sklerose, Herzinfarkt oder Hirnschlag hervorrufen, d.h. Krankheiten, die mit Schädigung von großen Blutgefäßen verbunden sind. Die zweite Art der Verwicklungen ergibt sich aus Schädigung der kleinen Blutgefäße. Dazu gehört u.a. Retinopathie (Augenkrankheit), was zum Sehverlust führen kann. Den Patienten drohen auch Niereninsuffizienz und Kreislauf- und Innervationsstörungen im Bereich der unteren Extremitäten. Sie führen zur Entwicklung des sog. diabetischen Fußsyndroms, d.h. Auftreten von Wunden und Geschwüren am Bein. Bei keiner entsprechend geführten Behandlung dieser Krankheit droht dem Patienten eine Gliedmassenamputation.
Leben mit Diabetes
Mit Diabetes kann man normal leben, unter der Bedingung, dass grundsätzliche Regeln beachtet werden:
- Ausbildung, d.h. Bewusstsein – bei Diabetes, wie bei keiner anderen Krankheit, ist für die Gesundheit der Patient verantwortlich
- Ernährung – bei entsprechender Medikamententherapie weicht die Diät von der dem gesunden Menschen empfohlenen Diät gar nicht ab
- körperliche Anstrengung – Spaziergänge, Sporttreiben soll zur Gewohnheit werden, weil körperliche Anstrengung jedem Menschen gute Form garantiert
- Medikamente – moderne Behandlung besteht in Therapie, die ähnliche Prozesse im Körper wiederherstellen lässt, welche im Organismus eines gesunden Menschen vorkommen
Literatur:
1. A. Czyżyk, Encyklopedia chorego na cukrzycę [Enzyklopädie eines Diabetikers], PWN, Warszawa 1992.
2. J. Tatoń, Poradnik dla osób z cukrzycą typu 2 [Ratgeber für Personen mit 2-Typ-Diabetes], PZWL, Warszawa 2002.
3. J. Tatoń, Diabetologia kliniczna [Klinische Diabetologie], PZWL, Warszawa 1986.
4. P. Hien, Cukrzyca, krótki kurs diabetologii [Diabetes, kurzer Diabetologie-Kurs], Sprinter, PWN, Warszawa, 1997.
[separator/]
Jolanta Machańska
Diabetes-Vademecum
Diabetes ist eins der häufigsten und steigenden Gesundheitsprobleme. Er betrifft Menschen in jedem Alter und in allen Ländern. Das ist eine Krankheit, die von Entstehung an lebenslang, in der Regel einige Jahrzehnte, dauert.
Sie ist einer von direkten und indirekten Hauptverursachern der Behinderung– der Blindheit, Niereninsuffizienz, Brand und Amputation von unteren Extremitäten, Verstärkung der koronaren Herzkrankheit und Hirnschlag sowie früheren Sterblichkeit.

Diabetes-Verwicklungen werden in akute eingeteilt,d.h. Zustände einer plötzlich auftretenden tiefen metabolischen Störung, meistens verbunden mit Störungen des Wasser- und Elektrolytenhaushaltes, sowie des Säure-Basen-Gleichgewichts, was schnell zu einer erheblichen Behinderung des allgemeinen Zustands, Bewusstseinsstörungen und oftmals zum Tod führt.
Zweite Gruppe besteht aus chronischen Verwicklungen, d.h. charakteristische Beschwerden und Symptome, die einen klinischen Ausdruck von Änderungen der Gefäße, Nerven und anderen Organen darstellen, welche im Verlauf von Diabetes vorkommen und die zur Behinderung und vorzeitiger Sterblichkeit führen.
AKUTE VERWICKLUNGEN
Akute metabolische Störungen – diabetische Komas sind eigentlich keine Verwicklung von Diabetes, sondern Folge vom Insulinmangel. Im Zeitraum vor Insulinentdeckung waren sie die Schlussphase der Krankheit. Derzeit kommen sie im Falle der Nichtaufnahme oder Anwendung einer nicht richtigen Behandlung vor. Das diabetische Koma hat unterschiedlichen Verlauf, was sich aus getrennten pathogenetischen Mechanismen ergibt, die zu diesem Zustand führen.
Heutzutage werden folgende Arten unterschieden:
- ketoazidotisches Koma
- hyperosmolares Koma (osmotisch)
- Laktatazidose
Ketoazidotisches Koma
– kommt am häufigsten vor (vor allem beim Typ 1–Diabetes – absoluter Insulinmangel) und ist am besten erforscht. Es entwickelt sich im Verlauf von Ketoazidose, wofür vor allem Personen ohne ß-Zellen der Inseln in der Bauchspeicheldrüse anfällig sind.
Ursachen:
- Infektionen, vor allem eitrige, bei denen die schnell steigende Insulinresistenz rasche Steigerung des Insulinbedarfs zur Folge hat
- schwere Systemerkrankungen, wie Herzinfarkt, Hirnschlag, Pneumonie und große chirurgische Eingriffe
- Schwangerschaft mit Insulinresistenz im Verlauf und größerem Insulinbedarf,
- Ausbildungsmangel des Kranken – halbgebildete Kranken brechen die Insulinverabreichung wegen Appetitverlust (Fieber) und Angst vor Hypoglykämie ab,
Das klinische Bild ist ziemlich unterschiedlich, und die Intensivität und Art von auftretenden Beschwerden und Symptomen gestaltet sich nicht immer parallel zu Ergebnissen der Laboruntersuchungen.
Beschwerden und Symptome können in mehrere Gruppen eingeteilt werden:
Hydratisierungsfolgen: sehr hoher Durst, Polyurie bis auf mehrere Liter pro Tag, Zungen- und Schleimhauttrockenheit, Weichheit der Augäpfel. Am Anfang tritt Steigerung der Körpertemperatur auf, die, wenn es zu keiner Infektion kommt, später zur Hypothermie, Senkung des Blutdrucks, insbesondere bei älteren Personen umwandelt, in Extremfällen kein Puls und Blauwerden der distalen Körperteile.
Störungen des Verdauungssystems: bodensatzähnliches Erbrechen, Bauchschmerzen – in Extremfällen pseudoperitoneale Symptome (ketotic abdomen), Lebervergrößerung.
Atmungsstörungen: Kussmaulatmung – tief und beschleunigt mit 4 Phasen: Einatmung – Pause – Ausatmung – Pause; in der ausgeatmeten Luft ist charakteristisches Aceton-Geruch zu riechen – Geruch von verfaulten Äpfeln.
Bewusstseinsstörungen: in dem entwickelten ketoazidotischen Koma sind 4 Phasen zu unterscheiden:
- Müdigkeit, Gleichgewichts- und Sehstörungen
- Schläfrigkeit, Denkstörungen
- tiefer Schlaf mit erhaltener Schmerzwirkung: Schwächung der physiologischen Reflexen
- tiefes Koma mit Aufhebung der Schmerzreaktionen und physiologischen Reflexen
Behandlung
Mit Befund des diabetischen Komas oder gefährdenden Zustands, ist der Kranke sofort ins Krankenhaus einzuweisen. Es wäre perfekt, wenn es in dem Krankenhaus eine diabetische Abteilung mit Saal der intensiven Aufsicht gäbe.
Behandlung von ketoazidotisches Koma umfasst:
- Insulinverabreichung – am besten als intravenöse Infusion mit Pumpe
- Ergänzung des Wasser-Elektrolyten-Mangels
- Verwendung der alkalisierenden Medikamenten
- Verwicklungsbehandlung
Hipoglykämie
Nächster Zustand, der keine Verwicklung von Diabetes, sondern der verwendeten Behandlung ist. Unterzuckerungszustände mit verschiedener Stärke stellen die häufigsten Verwicklungen bei Personen dar, die mit Insulin behandelt werden, deshalb soll jeder, der mit Diabetikern Kontakt hat, Wissen über Hypoglykämie haben.
Ursachen:
- Fehler bei Insulintherapie: Festlegung einer zu hohen Insulindosis, Fehler in Abmessung von Insulindosis bei Einnahme, verspätete Senkung von Insulindosis, wenn das Körpergewicht des Kranken schon verringert ist, Diätbehandlung wurde genauer, Infektionen wurden beseitigt.
- Streben nach schnellem metabolischem Ausgleich durch zu hohe Steigerung der schnellwirkenden Insulindosisoder trotz keiner Umstände dazu
- Ernährungsfehler: zu lange Pausen zwischen Mahlzeiten, zu kleine Kohlenhydratmengen in der Mahlzeit, Alkohol
- Störungen seitens Verdauungssystem: Erbrechen, Durchfall, Störungen in Magenentleerung
- Änderungen der Insulinaufnahme: Änderung der Spritzstelle, Arbeit der Oberschenkelmuskel im Bereich, wo Insulin verabreicht wird (Marsch direkt nach Insulingabe), Erwärmung der Stichstelle (Dusche nach Injektion), Änderung der Injektionstiefe, zufällige Muskel- ode
 r intravenöse Injektion
r intravenöse Injektion - Anfangen einer neuen Insulinphiole: das Präparat kann aktiver, als das vorher gebrauchte Präparat sein, das in Raumtemperatur aufbewahren wurde
- Senkung des Insulinbedarfs in Folge emotionaler Hyperaktivität, Menstruation, Hormonstörungen
- Einnahme der Glykämie senkenden Medikamente: Acetylsalicylsäure, ß-adrenolytische Medikamente
- erhöhte Körperanstrengung
- natürliche Diabetesremission
Beschwerden und Symptome:
Es gibt zahlreiche Hypoglykämiesymptome. Besonders reich und unspezifisch ist die subjektive Symptomatologie. Die objektiven Symptome sind spärlicher und unspezifisch. Zeit und Geschwindigkeit der Symptomenzunahme hängen wesentlich von der Art des verwendeten Insulins, Größe der einspritzenden Dosis und Dosisplanung im Laufe des Tages ab.
Bei der Unterzuckerung des Bluts wird folgendes unterschieden:
Neurovegetative Symptome (katechomaminbedingt): Anregungszustand, Unwohlsein, Blässe der Hautschichten, Schweißen, Pupillenerweiterung, Tachykardie, mittelmäßige Blutdrucksteigung. Die Symptome ziehen bei Glukosekonzentration von 65 – 55 mg / dl zurück.
Symptome der Neuroglykopenie sind mit Senkung der Glukosezufuhr zum Gehirn verursacht. Sie können in psychische Symptome: Unruhe, Denkstörungen, Erkenntnisstörungen, Konzentrationsschwierigkeiten, Persönlichkeitsänderung, Amnesie, manische Symptomen, Delirium, sowie neurologische Symptomen: Sprech- und Sehstörungen, klonische und tonische Muskelkrämpfe, Stärkung der Reflexe, positiver Babinski-Symdrom, Ohnmacht eingeteilt werden. Die Symptome treten bei Glukosekonzentration gegen 45 mg/dl auf.
Neurovegetative Symptome stellen für den Kranken ein Warnsignal, dass ihm Neuroglykopenie droht, sowie Indikation zu sofortiger prophylaktischer Behandlung – Essen der Mahlzeit oder Zucker – dar. Im Laufe der Krankheit werden die Symptome schwächer oder verschwinden.
Behandlung
Die Behandlung besteht in sofortiger Verabreichung von Kohlenhydraten in der Menge, die Steigerung von Blutzucker zu Folge haben. Leichte Hypoglykämiezustände werden durch Essen einer zusätzlichen Mahlzeit bewältigt, nach Bedarf ein paar Zuckerstückchen, die der Kranke immer mit sich haben soll.
Bei Ohnmacht wird 1 mg Glokagon injiziert. Nach Bewusstseinsrückkehr ist der Kranke zu ernähren und mit süßer Flüssigkeit zu tränken, bis Glykämie ihre Normalwerte erzielt. Wenn wir die Möglichkeit haben, Medikamente intravenös zu verabreichen, geben wir dem Kranken 1 mg Glukagon subkutan, dann verabreichen wir 5 oder 10% Glukose bis sich Glykämie stabilisiert. Im Falle hoher Glukoseüberdosis kann nach vorübergehender Besserung die Unterzuckerung zurückkehren. Solcher Kranke bedarf der Hospitalisierung. Bei der überwiegenden Anzahl der Hypoglykämiefälle ist die Prognose gut. Sie wird schnell und ohne Schwierigkeiten bewältigt. Mehrmals auftretende Unterzuckerungszustände stellen jedoch eine chronische Gefahr dar, die sich aus Löschung der Warnsymptome und Störungen der neurohormonalen Regulation von Glykämiehomeostase ergibt.
Sehr schwierige hypoglykämische Entgleisungen können zum Tod führen oder Dauerbeschädigung des Zentralnervensystems sowie Dauerhaltung der psychischen und neurologischen Symptome verursachen. Auftreten von Hypoglykämie bei einem Diabetes-Kranken, der mit Insulin behandelt ist, stellt eine Notfallsituation dar und erfordert eine schnelle Aufklärung der Verwicklungsursachen, und nach Bedarf Behandlungsanpassung. Es sind auch Therapieprogramme einzuführen, mit Berücksichtigung der Krankenanwesenheit, damit das Verwicklungsrisiko minimalisiert wird.
CHRONISCHE DIABETES-VERWICKLUNGEN
Eine charakteristische Eigenschaft der Gruppe der Organänderungen, die als chronische Diabetes-Verwicklungen genannt werden, ist ihre langsame, langjährige Entwicklung. In Zusammenhang damit zeigen sie sich in Form der genau bestimmten klinischen Syndrome oder spezifischen Symptome in dem späteren Krankheitszeitraum und erst dann werden sie zur Ursache der Behinderung und Lebensgefahr. Deswegen werden sie auch späte Diabetes-Verwicklungen genannt. Langfristige symptomfreie Evolution der Änderungen versteckt hinter sich auch die Gefahr der Unterschätzung dessen ungünstigen Einflusses auf die Diabetesprognosen.
Zu den chronischen Hauptverwicklungen von Diabetes gehören:
- Gefäßänderungen – angiopathia diabetica; Änderungen betreffen sowohl große Gefäße – Makroangiopathie, als auch kleine Gefäße und Haargefäße – Mikroangiopathie
- Änderungen in den peripheren Nerven – Neuropathie
- Änderungen außer Kreislauf- und Nervensystem: Verdauungstrakt, Haut, Hörorgane, Linse
Mikroangiopathie
Krankheit der kleinen Gefäße stellt spezifische Diabetesänderungen der Haargefäße dar, die in allen Organen vorkommen, in denen die Gefäße Basilarmembran haben, z.B. Änderungen der Haargefäße in den Augen und Nieren verursachen so große Beschädigung dieser Organe, dass es sich in Form charakteristischer klinischer Syndrome zeigt. Diese Syndrome sind Ursache für die Behinderung und sogar vorzeitigen Tod.
Behandlung
Die Behandlung ist mit Korrektur und mit Erhaltung der möglichst besten klinischen und biochemischen Richtwerte zu beginnen. Wichtig ist, dass die Änderung ziemlich langsam verläuft. Zu rasche Versuche der Diabetesausgleichung können den Fortschritt der Änderungen beschleunigen. Als Symptomenbehandlung werden Präparate zur Abdichtung der Gefäße verwendet.
Vorbeugen besteht in optimaler Behandlung von Diabetes seit Anfang der Krankheit, mit Anwendung der gegenwärtigen Beh
andlungsschemata. Empfohlen wird die Aufnahme der frühen Prophylaxe in Form einer regelmäßigen Augenspiegelung und Untersuchung der Nierentätigkeit.
Makroangiopathie
Krankheit der großen Gefäße, welcher anatomische Grundlage die Schlagadersklerose, und weniger auch – Schlagaderverhärtung, ist. Änderungen der Schlagadern und kleinen Schlagadern kommen bei Diabetes sehr häufig vor, sie treten früher auf und sind verstärkt, was Behinderung oder vorzeitigen Tod zu Folge hat, und dabei sind sie besonders verbreitet bei den Patienten mit Typ-2-Diabetes, insbesondere bei älteren Personen.
Für Personen mit Diabetes im Verlauf von Krankheiten der großen Gefäße ist folgendes maßgebend:
Koronare Herzkrankheit kommt am häufigsten vor und ist die Hauptursache für Sterblichkeit bei Diabetes-Kranken. Charakteristische Eigenschaft sind symptom- und schmerzfreie Herzinfarkte. Bei ca. 8% der Personen mit Diabetes, sowohl Frauen, als auch Männer, werden in der EKG-Untersuchung Änderungen festgestellt, die eine überstandene Herznekrose bestätigen. Dies betrifft vor allem Kranken mit langfristigem Diabetes, bei denen die koronare Herzkrankheit mit anderen späten Verwicklungen von Diabetes, insbesondere mit Nephropathie, mitbesteht.
Gefäßerkrankung des Gehirns ist eine Sammlung der für Diabetes nicht spezifischen neurologischen Syndrome, die einen klinischen Ausdruck von Hirndurchblutungsstörungen darstellen, die mit Schlagadersklerose und –verhärtung verursacht sind. Bei Patienten mit Diabetes gibt es nur wenige Schlaganfälle. Überwiegend sind Stauung-Thrombus-Änderungen, deren Folgen Hirninfarkt und Aufweichung sind. Bei ca. einer Hälfte der Diabetes-Kranken mit Hirnschlag werden gleichzeitig Änderungen wie Mikroangiopathie, Retinopathie und Nephropathie festgestellt.
Gefäßkrankheit der Füße ist ein Äquivalent der embolischen Sklerose der Schlagadern. Den Namen hat das Komitee der WHO-Diabetesexperten eingeführt, um darauf aufmerksam zu machen, dass:
- Änderungen in Gefäßen der Diabetes-Kranken viel unterschiedlicher sind und sie außer Sklerose der großen Schlagadern auch Schlagaderverhärtung und Krankheit der kleinen Gefäße umfassen, und deswegen mehr ausgedehnt sind und bis auf Extremitätsendungen gelingen
- sich Änderungen bei Diabetes spezifisch an den unteren Extremitäten konzentrieren, wo sie fortgeschrittener, als in anderen Abschnitten des Gefäßsystems sind.
Abschluss des Lichtes der größeren Schlagader oder kleinen Schlagader durch ein sich rasch bildendes oder sich häufiger langsam bildendes Gerinnsel verursacht Nekrose der distalen Fußabschnitte, d.h. Gangrän des Fußes – gangrena pedis diabetica, die wegen ihrer Pathogenese als ein getrenntes klinisches Syndrom betrachtet werden muss. Gefäßkrankheit der Füße kann die Ursache für schwere Behinderung sein.
Diabetische Polyneuropathie
Das sind verschiedene Beschädigungen des peripheren Nervensystems, und ihre klinischen Formen sind:
Periphere symmetrische Empfindungs-Bewegungs-Neuropathie die durch frühere Beschädigung der sensorischen Nerven, kleinerer Beschädigung von Bewegungsnerven charakterisiert, wobei zu solchen Änderungen untere, seltener obere Extremitäten prädisponiert sind.
Klinisches Bild

In dem Anfangsstadium: Ameisenlaufen, Brennen, seltener reißende und brennende Fußschmerzen. Diese Beschwerden treten im Ruhezustand auf, sie werden unter Wärmewirkung in der Nacht stärker. Manchmal kommen thermische Parästhesie und Kältegefühl vor, obwohl die Füße warm sind. Oftmals tritt auch das Syndrom der unruhigen Beine auf, das eine unaufhörliche Bewegung, Stellungsänderungen, Gehen erzwingt.
Mittelmäßig schwierige Neuropathie, wo die Beschwerden stärker werden. Besonders beschwerlich wird Fußbrennen. Gleichzeitig zeigen sich auch Bereiche der gesenkten oberflächlichen Empfindung, die vor allem in distalen Extremitätsabschnitten, die ihrem Bereich den Handschuhen oder Socken ähneln, lokalisiert sind.
Schwierige Neuropathie, die Störungen bei allen Formen der oberflächlichen Empfindung und Vibration verursacht. Die Empfindungsstörungen werden von Aufhebung der physiologischen Reflexe begleitet. Es entstehen Bereiche der Hypästhesie, die schmerzfreie Verletzungen zuziehen können. Später kommen dazu Paresen und Muskelschwund, meistens der Fußstrecker, kleinen Fußmuskel, und in den oberen Extremitäten betrifft es Muskeln, die von Ellennerv innerviert sind. Änderungen in Muskeln werden von neutrophischen Knochen-Gelenk-Änderungen begleitet.
Mononeuropathie, ist eine Verwicklung, die in Beschädigung eines Empfindungsnervs oder Bewegungsnervs, oder mehreren Nerven gleichzeitig besteht, aber die Änderungen sind nicht symmetrisch und betreffen Nerven in verschiedenen Körperbereichen. Man vermutet, dass direkte Ursache dafür eine plötzliche Ischämie ist, die mit Verschluss eines Ernährungsgefäßes verbunden ist. Die Hauptsymptome einer Mononeuropathie sind starke Schmerzen mit charakteristischer Strahlung für den besetzten Nerv und Parese. Meistens umfassen die Änderungen: Oberschenkelnerv, Ischiasnerv, Wadenbeinnerv, Mittelarmnerv und Ellennerv. Trotz des dramatischen Verlaufs erfolgt in ein paar Wochen oder Monaten vollständige Genesung.
Neuropathie des autonomischen Systems (vegetative Neuropathie) wirddurch Änderungen sowohl der peripheren, zentripetalen, als auch zentrifugalen Nerven des sympathischen und parasympathischen Nervensystems charakterisiert.
Das klinische Bild umfasst verschiedene Symptome, die Dysfunktionen der jeweiligen Organe und Systeme wiederspiegeln.
Diabetisches Fußsyndrom ist ein Sammelbegriff für Änderungen, die an den Füßen der Personen mit lange dauerndem Diabetes vorkommen. Deren Hauptursache ist die für Diabetes spezifische Beschädigung von Fußnerven – diabetische Polyneuropathie. Dazu kommen Änderungen von Gelenken, Sehnen und Fußknochen, sowie Gefäßänderungen, wodurch der Fuß verkürzt, verbreitet, und dessen Längsgewölbe vertieft wird. Auf der Fußsohle bilden sich Druckstellen, und die Hautreaktion darauf ist Bildung von Hornhaut und Hautbrüche, die ein Ausgangspunkt für Infektionen und Geschwüre des Fußes darstellen.
Pathologische Änderungen und klinische Symptome der unteren Extremitäten und Füße
- Änderung der Blutversorgung ist Schlagadersklerose, Schlagaderverhärtung, Mikroangiopathie der kleinen Schlagadern, Mikroangiopathie der Fußgewebe, Ischämie der Weichgewebe und Fußknochen mit Bildung von infizierten oder nicht infizierten nekrotischen Herden.
- Änderungen in Fußinnervation: Verlust oder Störungen der sensorischen Innervation (Senkung oder Verlust der Schmerz-, Temperatur-, Tast-, Vibrationsempfindung), Bewegungsinnervation (Behinderung der Muskelspannung am Fuß und der Bewegungen, Muskelschwund); autonomischen Innervation (Behinderung des Blutdurchflusses am Fuße); Störungen der Gelenktrophik (Entstehung von Verformungen, Schweißbehinderung).
- Änderungen im Bereich von Haut: blasse oder blassblaue Haut, verdünnt, trocken, reißend, nicht flexibel, Behaarungsverlust, Störungen des Nagelwachstums, Hornhaut, nekrotische Herde und Geschwürbildungen.
- Änderungen im Bereich von Muskeln: Kraftverlust, Spannungsänderungen, Schwunde, Krämpfe.
- Änderungen im Bereich von Knochen: Knochenschwund, Herde der sterilen oder infizierten Nekrose, Verformungen.
Die Behandlung hängt von der Beschädigungsstufe des Fußes ab. Mit Diabetes-Befund beginnt eine Konservativtherapie. Gutes metabolisches Gleichgewicht der Krankheit ist anzustreben, Rauchen und Alkoholtrinken ist zu vermeiden, und am besten abzustellen, ein intensives Programm der allgemeinen körperlichen Übungen sowie Fußübungen und deren Pflege ist einzuführen.
Krankenhausinfektionen bilden ein ernstes Problem der gegenwärtigen Medizin, weil sie oftmals mit Misserfolg der Behandlung und Entstehung von Verwicklungen gleichgesetzt werden. Die häufigsten mit Infektionen verbundenen Probleme sind fehlende Aseptikerhaltung an Stelle der Durchführung des medizinischen Eingriffs, verspätete Diagnose der Infektion oder ihre falsche Behandlung. Für das Krankenhaus verbindet es sich mit der Tatsache, dass alle o.g. Aspekte – Vorbeugung, Diagnostik und Behandlung – richtig vorzunehmen sind.
Immer mehr Krankenhäuser treten an die Erlangung des ISO-Zertifikats heran, was zur Erarbeitung von Maßnahmen bezüglich aller Behandlungsetappen des Patienten führt, deren Beachtung die Reduzierung der Infektionszahl beeinflussen wird. Auch das Bewusstsein des medizinischen Personals im Bereich des besprechenden Problems nimmt von Jahr zu Jahr zu.
Das Thema der Krankenhausinfektionen bildet eine Herausforderung für Hersteller von medizinischen Erzeugnissen, die bei Ausführung jeweiliger Maßnahmen in den Einheiten des Gesundheitswesens genutzt werden.
Eine Antwort auf die mit der Sicherheit der Behandlungsprophylaxe verbundenen Bedürfnisse sind die Matoset-Erzeugnisse, die die Funktionalität und Formsparsamkeit durch bewusste Verbindung des Verbundstoffs in sich vereinigen. Einfacher gesagt, ist die Zusammensetzung des jeweiligen Matosets für den betreffenden medizinischen Eingriff bestimmt, und einzelne Bestandteile sind in der die Reihenfolge von auszuführenden Maßnahmen aufzwingenden Weise gemäß den Aseptikgrundsätzen geordnet. Die regelmäßige Anordnung und durchdachte Zusammensetzung gewährleisten Sicherheit, Arbeitskomfort und Zeitersparnis.
Zum Thema der Anwendung von Behandlungssets sprechen:
Monika Cerkaska – Product Manager von TZMO SA
Katarzyna Moś – Master in Krankenpflege mit Fachgebiet in epidemiologischen Krankenpflege
M.C. Frau Katarzyna, in welchen Situationen hat sich die Nutzung von sterilen Matoset–Sets am besten bewährt?
K.M. In täglicher Behandlungspraxis nutzen wir vor allem Matosets in Behandlungszimmern, wenn wir einen kleinen medizinischen Eingriff auszuführen haben, z.B. Fadenentfernung oder Verbandwechsel. Bei Verwendung der sterilen Sets bin ich sicher, dass ich alle notwendigen Materialien vorbereitet habe und ich imstande bin, während einigen Minuten einen kleinen Eingriff durchzuführen. Fertige sterile Sets sind beim Krankenbett unentbehrlich, weil der Transport des Patienten und Vornahme des Eingriffs im Zimmer nicht möglich ist.
M.C. Und was ist mit Situationen, wenn der Verband beim Zuhause des Kranken zu wechseln ist?
K.M. Na eben. Die Krankenschwester wird bestimmt den Arbeitskomfort bei Anwendung der fertigen Sets zu schätzen wissen. Sie ist immer sicher, dass alle notwendigen Materialien vorbereitet sind, und jeder Patient hat das Gefühl individueller Behandlung und dass das jeweilige Seit speziell für ihn vorgesehen wurde.
M.C. Also arbeitet es sich einfacher mit fertigen Sets?
K.M. Ja, viel bequemer, weil sie den Verlauf der Behandlungsmaßnahme verbessern, aber vor allem arbeitet es sich viel sicherer. Die Reihenfolge der Anordnung von jeweiligen Bestandteilen determiniert Maßnahmen, die auszuführen sind. Wir sind nicht imstande, z.B. Handschuhe, die meistens ganz oben platziert sind, zu übersehen, und erst nach dessen Anziehen können wir andere sterilen Bestandteile des Sets nutzen. Solche Vorgehensweise verringert das Infektionsrisiko, was sowohl für uns, als auch den Patienten am wichtigsten ist. Dokumentation der Maßnahme wird dank den selbstklebenden Etiketten mit der Information über das Ereignis, die in der Dokumentation des Patienten enthalten ist, erleichtert.
M.C. Daraus folgt, dass die Sets die Aseptikerhaltung ungeachtet des Ausführungsorts der Behandlungsmaßnahme gewährleisten?
K.M. Ja. Nicht immer befindet sich der Patient am Ort, wo z.B. der sichere Verbandwechsel möglichst ist. Matosets sind eine Garantie dafür, sowie verkürzen zusätzlich die Vorbereitungszeit für den Eingriff und verbessern die Arbeitsorganisierung.
M.C. Zum Schluss muss ich fragen – was ist mit den Kosten?
K.M. Die Anwendung von den für die bestimmte Maßnahme kompletten Sets schließt die Notwendigkeit der Öffnung von vielen Einzelverpackungen aus, was sich unmittelbar auf Kosten des Eingriffs überträgt. Jeweilige Öffnung von vielen Verpackungen erhöht die Möglichkeit der Infektion des sterilen Stoffs. Außerdem wird bei Nutzung der Sets – der ganze Inhalt bewusst verbraucht. Die vernünftige Verwendung des Verbundstoffs verringert mit Sicherheit dessen Einkaufskosten. Zusätzlich wird das medizinische Personal durch die Vervollständigung von Behandlungsverbänden zeitlich nicht belastet. Zusammenfassend möchte ich noch einige Worte zu den Katheter-Sets und Sets zur Desinfektion des OP-Feldes sagen, die sich mit Sicherheit, aber nicht nur, auf Rettungsstationen bewähren. In Situationen, wo die Zeit bedeutend ist, sind wir nicht imstande, die Aseptikgrundsätze vollständig zu beachten, deren Fehlen – wie man weiß – mit Komplikationen resultieren und die Ursache der verlängerten Hospitalisierung bilden kann. Der Patient, der in lebensbedrohender Situation aufgenommen wird, bedarf der Vornahme vieler Maßnahmen gleichzeitig. Das Infektionsrisiko während der Lebensrettung ist größer, als bei Ausführung von geplanten Maßnahmen. Aus diesem Grund erleichtert die Nutzung des Matosets in Form von fertigen Sets, z.B. des Katheter-Sets, die Erhaltung von Aseptikgrundsätzen. Das Set mit allen notwendigen Bestandteilen, einschließlich der entsprechenden Katheter-Größe, erlaubt, unnötige Tätigkeiten bis auf das Minimum zu beschränken. Ähnlich ist es im Fall des Sets zur Desinfektion des OP-Feldes, das seine Begründung und vollständige Verwendung während der Durchführung von medizinischen Eingriffen in Lebensgefahr findet. Bei Reanimationen besteht oftmals die Notwendigkeit, eine Endovaskularisationselektrode anzulegen oder Einstechen in die Unterschlüsselbeinschlagader auszuführen. Beim Vorhandensein vom fertigen Desinfektionsset kann der Patient für solche Maßnahmen in kurzer Zeit vorbereitet werden. Wichtig ist, dass er nicht dem zusätzlichen Risiko ausgesetzt wird, dass nach erfolgreicher Reanimationsaktion mit unabsichtlicher Infektion resultieren kann. Wir retten den Patienten und „schenken‘ ihm dafür eine Infektion, sowie verlängern seinen Krankenhausaufenthalt. Der Gefahrenzustand wird vorübergehen, und der Patient erfordert eine Behandlung wegen Komplikationen aus Nichtbeachtung von grundgelenden Aseptikgrundsätzen, deren Einhaltung Matosets erleichtern.
M.C. Vielen Dank für das Gespräch.
Begriffserklärung der Wunde
Wunde bedeutet Beschädigung der Haut und meistens auch der tiefer gelegenen Geweben oder sogar Organe infolge einer mechanischen, thermischen oder chemischen Verletzung. Zu den durch eine mechanische Verletzung hervorgerufenen Wunden zählen: Abschürfungen, Verletzungen, Durchtrennungen, Stichwunden, Bisswunden und chirurgische Wunden. Zu den durch eine thermische oder chemische Verletzung hervorgerufenen Wunden zählen: aller Art Verbrennungen, d.h. thermische, chemische, Strahlungsverbrennungen oder elektrische Verbrennungen. Es gibt auch spezifische Wundarten – schwerheilende Geschwürbildungen, die in Folge anderer Vorgänge nämlich Krankheitsvorgänge entstehen. Zu den chronischen Wunden zählen: Dekubitus (trophische Geschwüre), Krampfadergeschwüre, neuropathische Geschwüre und Geschwüre infolge von Infektionen und Strahlungstherapie oder neoplasmatischer Vorgänge.
Typen der Wundheilung
1. Schwerheilende Wunden – Heilung durch Granulation
- erheblicher Gewebeverlust
- die Wunde darf nicht mit physikalischen Methoden geschlossen werden
- lange Heilungszeit
- Behandlung angelehnt an die Vorgänge der Geweberekonstruktion – der Verlust ist mit Granulationsgewebe gefüllt, worauf die Oberhaut gelingt, danach entsteht eine Narbe
2. Akute Wunden – Sofortheilung durch Primärheilung
- chirurgische oder frische Verletzungswunden
- minimaler Gewebeverlust
- die Ränder werden mit Nähten oder Pflastern verbunden
Heilungsphasen
Es gibt keinen universellen Verband, der in jedem Fall verwendet werden darf.
Die Verbänder erfüllen verschiedene Funktionen: Reinigungs-, Saug- und Schutzfunktion, sie ergänzen einander häufig und keins davon kann allen Bedürfnissen der heilenden Wunde nachkommen. Die Wunde geht über folgende Phasen:
- Entzündungsphase (Exsudationsphase)
- Granulations- und Proliferationsphase (Wachstumsphase)
- Maturation (Umbauphase)
Entzündungsphase (Exsudationsphase)
Diese Phase ist die Antwort des Organismus auf eine Verletzung. Wegen Kreislaufstörungen, Erweiterung und Erhöhung der Durchlässigkeit von Haargefäßen entsteht eine Schwellung mit Exsudation.
Funktionen des Verbands während der Entzündungsphase:
- Blutungsstillen
- Beschleunigung des Vorgangs von natürlicher Wundreinigung
- Einsaugung des Sekretübermaßes
- Verhinderung der sekundären Infektionen
Granulations- und Proliferationsphase (Wachstumsphase)
Granulation – Übergang von der Entzündungsphase in die Proliferationsphase, der von Makrophagen und sonstige Zellen kontrolliert wird. Makrophagen sind Faktoren, die den Fibroblastwachstum fördern.
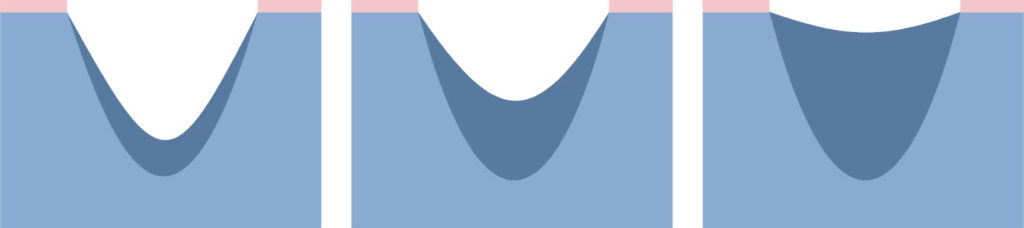
Fibroblasten erfüllen den Raum nach verlorenem Gewebe mit Granulationszellen.
Wundverschmälerung – zahlreiche Fibroblasten wandeln sich in Myofibroblasten um. Das Netz der verbundenen Myofibroblasten ziehet die Wundränder zusammen (0.6 – 0.7 mm/Tag).
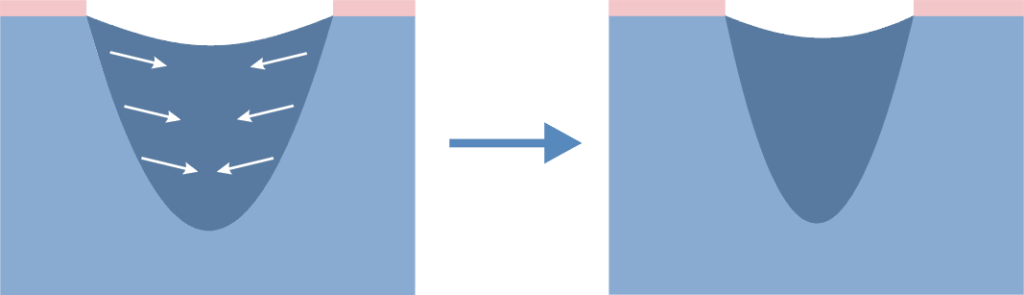
Wundverschmälerung verursacht, dass die Narbe kleiner, als die Wunde am Anfang ist.
Proliferation – neue Oberhaut, die zum vollständigen Wundverschluss notwendig ist. Die von den Wundrändern migrierenden Oberhautzellen bedecken die Granulation und bilden eine neue Oberhaut.
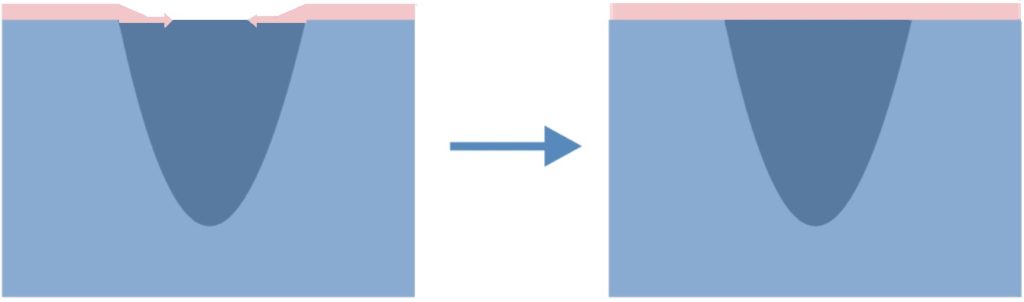
Funktionen des Verbands in der Wachstumsphase:
Granulation
- Erhaltung des feuchten Milieus
- Einsaugung des Sekretübermaßes
- Schutz vor der mechanischen Verletzung
- Verhinderung einer sekundären Infektion
Proliferation
- Erhaltung des feuchten Milieus
- Schutz der feuchten Oberhaut während des Verbandwechsels
Maturationsphase
Maturation – freie Reorganisation der mikroskopischen Struktur des Narbengewebes, der Umbau führt zur Verbesserung der Narbenfestigkeit, deren Verringerung und Glättung.
Diese Etappe kann monate- oder sogar jahrelang dauern.
Bei der Behandlung einer nicht richtigen Vernarbung wird folgendes verwendet:
- örtliche Silikonverbände
- Verbanddruck oder besondere Druckkleidung
- chirurgische Eingriffe, Therapie mit Kortikosteroids, Laser und Kryochirurgie
Verbandfunktionen in der Maturationsphase:
- Narbenglättung
- Narbenbleichung
- Narbenverringerung
Was ist ein Wundexsudat?
Wundexsudat ist ein besonderes Sekret, das in der Vergangenheit sogar „Naturbalsam” genannt wurde, und schon in der ersten Phase der Wundheilung, sofort nach der Verletzung, auftritt.
Das Exsudat besteht aus vielen verschiedenen Inhaltsstoffen, darunter auch Ernährungsfaktoren für die aktiv metabolisierenden Zellen:
- wenige rote Blutkörperchen
- sogar sechsmal mehr weiße Blutkörperchen , als im Blut
- weniger Glukose, aber dieselbe Zahl von Mineralien, wie im Blut
- Proteine – darunter auch Enzyme, die für den Heilungsvorgang wichtig sind, die Wundreinigung und Beseitigung der zerstörten Zellen verursachen
In einer normal heilenden Wunde verringert sich seine Menge mit der Zeit. In einer Wunde mit gestörtem Heilungsvorgang nimmt die Exsudatmenge mit der Zeit nicht ab, und Umgang damit kann eine große Herausforderung für den Verband darstellen.
INFORMATION: Zur Erhaltung von besten Bedingungen für die Wundheilung ist eine optimale Exsudatmenge erforderlich, was Erhaltung des sog. feuchten Milieus für die Heilung bedeutet.
Zu große Mengen des Exsudats, sowie kein Exsudat können den Heilungsvorgang verlangsamen.
Deswegen ist die entsprechende Anpassung des Verbands an Mengen des Exsudats in der Wunde von so großer Bedeutung. Bei trockenen Wunden – ohne Exsudat, soll der Verband sie feuchten, und bei den Wunden mit übermäßigen Exsudatmengen soll er das Übermaß einsaugen.
ACHTUNG: Änderung der Farbe, des Geruchs oder der Dichtheit des Exsudats kann auf die Änderung des Wundzustands oder das Auftreten eines Entzündungsvorgangs / einer Infektion in der Wunde hinweisen, was ist ein Signal dafür ist, dass sich die Wunde ein Facharzt ansieht und diese beurteilt.
Verbandsarten und Gebrauchshinweise bei unterschiedlichen Wundexsudaten:
| Art des Verbandes | Exsudatsniveau | |||||
| kein | niedrig | mittelgroß | schwer | mittelgroß/schwer | ||
| Aufgabe des Verbands | Anfeuchtung der Wunde | Ergusserhaltung | Sammeln des Ergussübermaßes | Sammeln des Ergussübermaßes | Ableitung von überschüssigem Exsudat in den Sekundärverband | |
| Hydrogel | √ | √ | ||||
| Polyurethanmembran | √ | |||||
| Hydrokoloid | √ | √ | ||||
| Polyurethanschaum | √ | √ | ||||
| Alginat | √ | √ | ||||
| resorbierbar | √ | |||||
Behandlungsmodelle für schwer heilende Wunden
Traditionelles Modell der Wundbehandlung
Für Jahrhunderte wurden die schwer heilenden Wunden mit Hilfe von unterschiedlichen Materialien behandelt, die die Wunde austrocknen sollten.
Das traditionelle Wundbehandlungssystem beruhte auf Anwendung von Saugverbänden aus Gaze, die:
- die Einsaugung des Exsudatübermaßes sicherstellten,
ABER
- die Wunde vor Austrocknen und Abkühlung nicht schützten, was das Heilungstempo verlangsamte
- keinen anständigen Schutz der Wunde vor der Umgebung darstellten, was zu häufigen Wundinfektionen führte
- sie klebten sich an die Wunde an, was beim Verbandwechsel die Beschädigung neuer Gewebe und Schmerzen verursachte,
- wegen beschränkten Saugeigenschaften häufig gewechselt werden mussten.
Trockene Wundheilung ist im Weiteren für akute, primär heilende Wunden empfohlen.
Modernes Wundheilungsmodell
Seit Veröffentlichung des Forschungswerks von Georg Winter ist klar geworden, dass die Wunden viel schneller heilen, wenn die Heilung in feuchten Bedingungen erfolgt, wo die optimale Exsudatmenge auf der Wundfläche erhalten wird. Wegen Bedingungen des Behandlungsvorgangs wurde die Konzeption als FEUCHTE WUNDBEHANDLUNG genannt.
Nach dieser Konzeption besteht die Behandlung im Verschluss der heilenden Wunde mit einem Sonderverband, der:
- den entsprechenden Feuchtigkeitsniveau auf der Wundfläche hält, um ein optimales Heilungsmilieu zu schaffen
- autolytische Reinigung initialisiert, was zu schnellerer Wundreinigung und Beginn des Heilungsvorgangs führt
- die Wunde thermisch isoliert, was die Temperatur auf einem ständigen Niveau erhält und den Behandlungsvorgang beschleunigt
- langfristige Einsaugung des Exsudatübermaßes sichert, was die Zahl der Verbandwechsel beschränkt
- sich an die Wunde nicht anklebt, der Verbandwechsel ist für die neuentstandenen Gewebe sicher und schmerzfrei für den Patienten
- wasserfest ist, und die Wunde vor der Umgebung schützt, was das Risiko des Infektionsauftretens minimalisiert
Eigenschaften eines perfekten Verbands:
Feuchte Wundheilung ist empfohlen für schwerheilende Wunden, jedoch nach seinen Annahmen können auch kleine Verletzungen, Abschürfungen oder Verkratzungen behandelt werden.
Hanna Szymkiewicz
Europäisches Zentrum für Dauerbehandlung
Eine Wunde ist die Trennung des Gewebszusammenhangs, die auch tiefere Gewebe und Organen umfassen kann. Die Ursache der Wundentstehung können exogene oder endogene, mit physiologischen Störungen verbundene Faktoren, sein. Die Ausdehnung und Tiefe der Wunde hängt von den Erregungsfaktoren, ihrer Kraft und Stelle, auf die sie wirken, ab.
Aufteilung von Wunden aufgrund des Erregungsfaktors:
>> Exogene Ursachen:
- mechanisch (Schnittwunden, Stichwunden, Platzwunden, Schusswunden)
- thermisch (Verbrennungen, Erfrierungen)
- chemisch (chemische Verbrennungen)
- elektrisch (Verbrennungen)
>> Endogene Ursachen
- Geschwürbildung (Unterschenkelgeschwürbildung, Dekubitus, diabetisches Fußsyndrom) – z.B. Kreislaufbehinderung
Aufteilung von Wunden aufgrund des Heilungszeitraums:
- akut – weniger als 8 Wochen
- chronisch – länger als 8 Wochen
Aufteilung von Wunden aufgrund der Art und Weise der Heilung:
- akute Wunden – Schnittwunden, chirurgische Wunden mit glatten Rändern und ohne wesentlichen Gewebsverlust. Solche Wunden werden mit Hilfe von Nähten, Klammern oder Verband geschlossen, und sie stellen primär heilende Wunden dar, was ca. 6-7 Tagen dauert. Das ist die günstigste Art und Weise der Heilung und es wird primäre Heilung genannt.
- chronische Wunden – Wunden mit erheblichem Gewebsverlust und/oder mit Infektion. In solchem Fall klaffen die Wandränder. Dieser Typ heilt durch Granulation – nach der Granulationsphase erfolgt die Proliferationsphase, wo der Gewebsverlust mit Granulation ergänzt wird. Dieser Vorgang wird sekundäre Heilung genannt.
Sekundäre Wundheilung
Sekundäre Wundheilung betrifft chronische Wunden – u.a. Dekubitus, Geschwürbildung und verwickelte exogene Wunden, z.B. verwickelte chirurgische Wunden. Die Heilung erfolgt in drei Phasen:
- Entzündungsphase (Reinigung)
- Proliferation (Granulation)
- Reifung
Die Entzündungsphase charakterisiert sich mit Entzündungsreaktion und Schmerz. Der Organismus versucht die Bakterien zu zerstören, die in die Wunde nach Trennung des Gewebszusammenhangs eingedrungen sind. Exsudat tritt auf. Abgestorbene Gewebsteile werden nach außen ausgeschieden oder vom Organismus absorbiert. Die Wunde deckt sich mit Blutgerinnsel ab, der sie vor Mikroorganismen schützt.
In der Proliferationsphase verringert sich das Exsudat, die Gefäße verschmälern sich, es erfolgt Granulation – Ausfüllung des Gewebsverlusts und Bildung von Oberhaut.
In der Reifungsphase erfolgt ein Umbauvorgang der schon geheilten Wunden, um Festigkeit der unbeschädigten Haut zu schaffen.
Der Verlauf des Heilungsvorgangs und sein Dauer hängt von unterschiedlichen Faktoren ab: des allgemeinen Patientenzustands – seines Alters, Ernährungszustands und mitbestehenden Krankheiten; von der Art der Wunde, ihrer Stellung, Abschlussart, Reinheit und Zeit von der Verletzung bis auf den Verband.