Unsere Lösungen
Keine Suchergebnisse gefunden
Wundversorgung
Anna Rogalewska, Patrycja Judycka
Toruńskie Zakłady Materiałów Opatrunkowych SA
Evolution von Trends in Wundverbindung
Von Kräutern und Blättern an, durch Mull und Bandage, bis auf die professionellen Verbände – die Evolution von Wundverbindung reicht Abertausende Jahre her. Toruńskie Zakłady Materiałów Opatrunkowych kreieren schon seit 60 Jahren die zeitgenössisch besten Wundverbände an. Innerhalb von mehreren Jahren änderte sich die Herstellung, Art der gefertigten Erzeugnisse, was aber gleich blieb – ist die höchste Qualität der erzeugten Waren, die den höchsten Sicherheitsanforderungen entsprechen werden. Die medizinischen Erzeugnisse Matopat sind seit immer ein Symbol der hohen Qualität, Innovation und Biokompatibilität.
Auswahl des entsprechenden Verbands – was soll der Patient beachten?
Vor allem die Wundart, da sie die Formen der Wundheilung definiert. Einen Verband wenden wir zur Versorgung von chirurgischen Wunden an (präzise, sauber, ausgeführt in geplanter Stelle von einem hochqualifizierten medizinischen Personal), und die anderen zur Versorgung von frischen Unfallwunden, und noch anderen zur Versorgung von schwierig abheilenden Wunden mit großem Verlust an Gewebe. Zu einer identifizierten Wunde passen wir den entsprechenden, professionellen Verband an, der nicht nur das Infektionsrisiko einschränkt, die Zeit und Wirksamkeit der Abheilung optimiert, sondern auch den Lebenskomfort des Patienten erhöht. Dank der immer mehr auffälligeren Übertragung von Trends aus dem Krankenhausmarkt in den Apothekenmarkt dürfen die Fachverbände, die bisher vor allem in professionellen Anwendungen gebraucht wurden, auch von Patienten zu Hause verwendet werden.
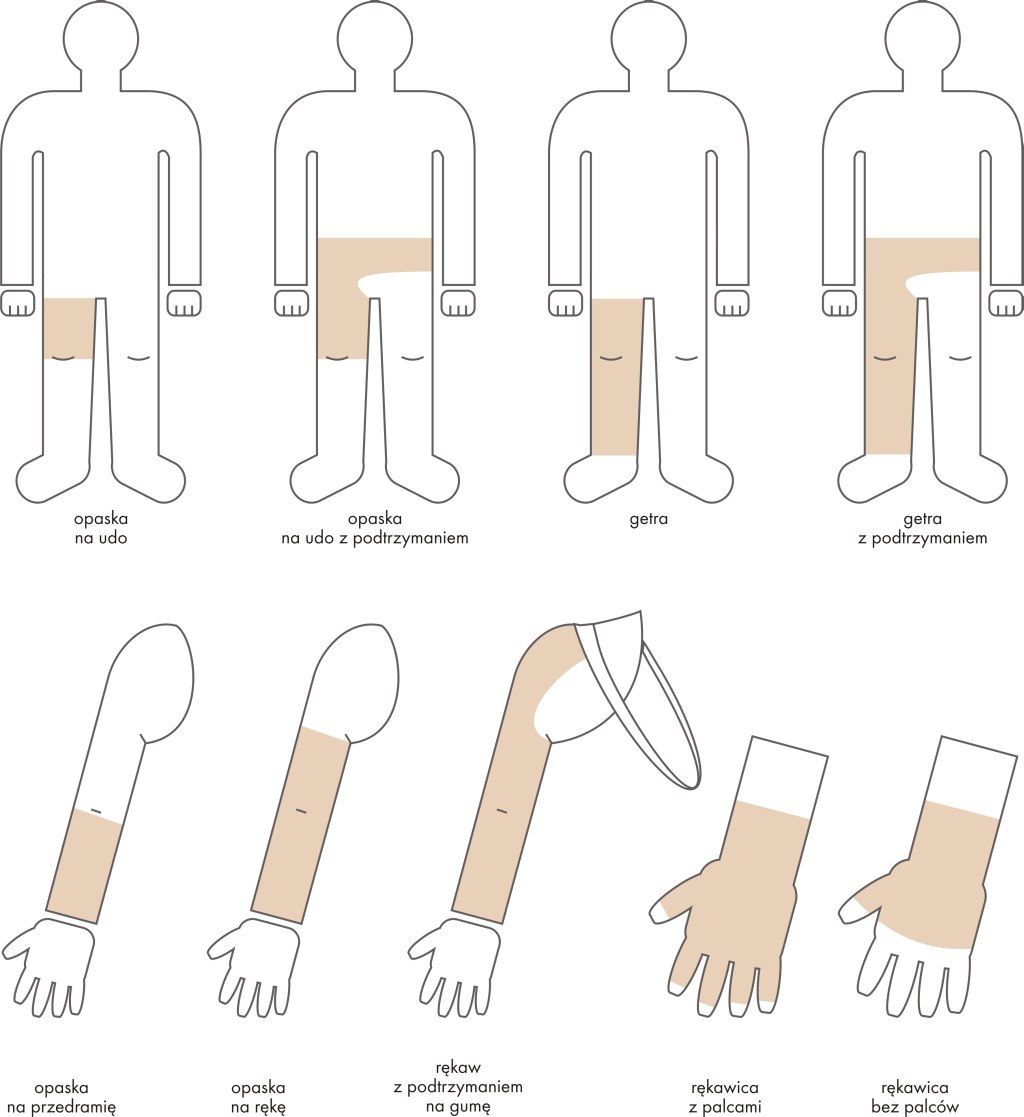
Eigenschaften der professionellen Verbände
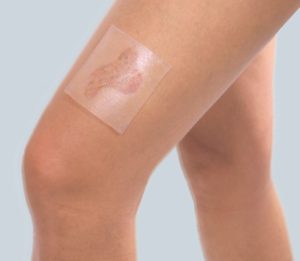
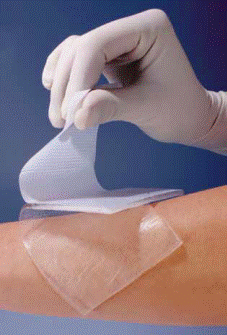
Kleine Verletzungen und Abschürfungen dürfen mit einem sauberen, praktischen Pflaster gesichert werden, oder auch sich selbst überlassen, es kommt dann zur Schorfbildung und Wundheilung. Bei schwierigeren Wunden, z.B. in Folge einer Operation, ist die Anwendung von professionellen Verbänden, wie in den Krankenhäusern, indiziert. Die professionellen, postoperativen Verbände sind steril, saugfähig, elastisch und „insular”, d.h. dass die Klebstoffschicht das Erzeugnis dicht auf jeder Seite fixiert, wodurch das Eidringen von Verschmutzungen in die Wunde verhindert wird. Gleichzeitig ist die Saugeinlage immer vor dem Ankleben des Verbands an die Wundfläche und chirurgischen Nähte zu sichern. Die professionellen Verbände zeichnen sich auch mit Luftdurchlässigkeit aus, wodank sie der Haut das „Atmen“ ermöglichen.
 Ein Beispiel für die professionellen Verbände zur Wundheilung von postoperativen Wunden sind die Verbände Fixopore S und Fixopore F. Der erste ist aus einem elastischen Faserrohstoff hergestellt, wodurch es sich auch an die schwer zugänglichen Körperteile des Patienten anpasst und seine Bewegungen nicht beschränkt. Der Verband aus Faserrohstoff stellt einem Grundverband zur Sicherung der postoperativen Wunden in Krankenhäusern dar. Eine spezielle, glatte Schicht der Saugeinlage dieses Verbands klebt sich weder an die Wundfläche, noch an die Naht an, womit der Verbandwechsel sicher und schmerzfrei und ohne Beschädigungsrisiko erfolgen kann. Es wurde ein hypoallergener Klebstoff angewandt. Der zweite genannte Verband Fixopore F wurde aus einem ultradünnen Polyurethanfilm ausgeführt, der der Wunde eine volle Wasserfestigkeit verleiht. Diese Eigenschaft ermöglicht den Patienten die freie Ausübung der alltäglichen Tätigkeiten ohne häufigen Verbandwechsel oder Infektionsrisiko der Wunde.
Ein Beispiel für die professionellen Verbände zur Wundheilung von postoperativen Wunden sind die Verbände Fixopore S und Fixopore F. Der erste ist aus einem elastischen Faserrohstoff hergestellt, wodurch es sich auch an die schwer zugänglichen Körperteile des Patienten anpasst und seine Bewegungen nicht beschränkt. Der Verband aus Faserrohstoff stellt einem Grundverband zur Sicherung der postoperativen Wunden in Krankenhäusern dar. Eine spezielle, glatte Schicht der Saugeinlage dieses Verbands klebt sich weder an die Wundfläche, noch an die Naht an, womit der Verbandwechsel sicher und schmerzfrei und ohne Beschädigungsrisiko erfolgen kann. Es wurde ein hypoallergener Klebstoff angewandt. Der zweite genannte Verband Fixopore F wurde aus einem ultradünnen Polyurethanfilm ausgeführt, der der Wunde eine volle Wasserfestigkeit verleiht. Diese Eigenschaft ermöglicht den Patienten die freie Ausübung der alltäglichen Tätigkeiten ohne häufigen Verbandwechsel oder Infektionsrisiko der Wunde.
Die Nutzung der Vorteile von modernen Verbänden in vollem Umfang ist nur bei der Beachtung der Gebrauchsanleitung möglich.
Aufklärung des Patienten
Die Rolle eines Pharmazeuten besteht nicht nur in der Hilfe bei Anpassung des entsprechenden Verbands, sondern auch in der Aufklärung der Rolle einer sachkundigen Wundversorgung. Die Reinigung der Wunde, sowie ein sachkundiger Verbandwechsel stellen nach der Anpassung des Verbands die wesentlichsten Parameter einer schnellen und komplikationsfreien Wundheilung dar. Eine allgemeine Grundlage zur fachärztlichen Wundheilung verkündigt: der Verband ist so selten, wie möglich, mit Anwendung der empfohlenen Anwendungszeit, sowie so oft, wie notwendig, durch die Überwachung der Wunde und des Verbands, zu wechseln.
Mehr Infos über die professionellen Verbände zur Behandlung unterschiedlichen Wunden finden Sie auf den Internetseiten: de.matopat-global.com
Jährlich erleidet verschiedenartige Verbrennungen ca. 1% der Bevölkerung. Die Zahl der mit Verbrennungen betroffenen Polen beträgt also beinahe 400 000 Patienten jährlich. Ca. 50-80% der Verbrannten sind Kinder im Alter von 2 bis zu 4 Jahren.
Hinsichtlich der Tiefe klassifizieren wir die Verbrennungswunden in folgender Weise:
- Grad 1 – verbrannt werden ausschließlich die oberflächlichen Oberhautschichten. Die Hauptsymptome der Beschädigung ist hellrote Rötung und Schmerzhaftigkeit. Die Wunde heilt meistens ohne Verwicklungen und hinterlässt keine Narben.
- Grad 2A – verbrannt wird fast die ganze Oberhautschicht und die oberflächlichen Schichten der Dermis. Wunden sind meistens rot, sehr schmerzhaft und charakterisieren sich durch Blasen. Verbrennungsverletzungen des Grades 2A können kleine Verfärbungen und manchmal sogar Narben hinterlassen.
- Grad 2b – zerstört wird die Epidermis und tiefe Dermisschichten. Bei solchen Verbrennungsverletzungen wird die Anwesenheit der oberflächlichen Epidermis-Dermis-Nekrose festgestellt. Diese Wunden sind sehr schmerzhaft, ohne Blasen, blass oder rosa, grau, ziegelrot, oder sogar schwarz. Außerdem können sie ungünstige Überwucherungsnarben hinterlassen.
- Grad 3 – Verbrennungen der vollen Tiefe von Dermis. Die Wunden sind bräunlich, brau, blass-gelb oder rot.
- Grad 4 – Verbrennungen der vollen Hauttiefe, wo es zur Zerstörung von Geweben unter Subkutis kommt – Muskeln, Sehnen, Knochen, Gelenke.
Bei dem 3. und 4. Grad kommt es zur Beschädigung oder vollen Zerstörung der Hautvermehrungsschicht.
Verwicklungen von Verbrennungswunden
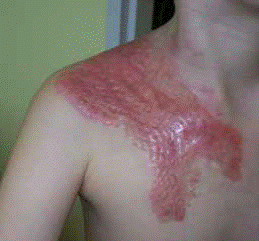
Eine häufige Verwicklung nach Verheilung von Verbrennungswunden sind überwucherte Narben und Gelenkkrämpfe. Überwucherungsnarben kommen unter anderem als Folge der erhöhten Durchblutung, erhöhter Entwicklung von Fibroblasten, erhöhter Ablagerung vom Kollagen und Auftreten der chronischen Schwellung vor. Bei allen diesen Fällen, wenn lebendige, rote Färbung der Narbe bis zu zwei Monaten nicht nachlässt, und die Narbe immer härter wird, ist mit Entstehen einer Keloidnarbe zu rechnen. Keloide haben einen Tumoraufbau, der ein Ergebnis des erhöhten Metabolismus ist. Ihr Wachstum wird mit Mikrophagen und Fibroblasten stimuliert, die den Zuwachs von Kollagenfasern anregen. Diese Verwicklungen sind beschwerlich, weil sie die Leistungsfähigkeit des Bewegungsorgans einschränken und gleichzeitig den Patienten entstellen.
Als Vorsorgemittel wird entsprechende Körperstellung, Gelenkimmobilisierung mit Hilfe von Schienen und orthopädischen Geräten verwendet. Festgestellt wurde auch, dass die Anwendung eines ständigen Drucks, der den Druck der Kapillargefäße übersteigt, d.h. ca. 25-30 mmHg, die Narbenbildung günstig beeinflusst und die Überwucherung bedeutend verhindert. Langfristiger Druck verursacht den Sauerstoffmangel in Geweben, Verlangsamung von Metabolismus und Reduktion der Fibroblastenmengen. Steigerung der Aktivität eines Enzyms, das das Kollagen zersetzt (Kollagenase), verursacht eine wesentliche Narbenverringerung.
Die Methode der Kompressionsunterstützung bei der Behandlung von Narben nach Verbrennungen ist seit mehreren Jahren weltweit bekannt, sie wird auch allgemein in Polen verwendet. Pressotherapie wird als die effektivste anerkannt, obwohl es viele alternative Therapiemethoden gibt, wie Lasertherapie, Kryotherapie etc. Außer negativen gesundheitlichen Folgen, beeinflusst die Anwesenheit von Keloiden auch häufig den psychischen Zustand der Patienten, indem sie manchmal zum gesellschaftlichen Ausschluss führt. Bei modernen Techniken und medizinischen Prozeduren wird nicht nur auf die Notwendigkeit der wirksamen Rehabilitation von Verbrennungswunden, sondern auch solche Entwicklung vom Verlauf des Therapievorgangs deutlich hingewiesen, der die Entstehungsmöglichkeit von Keloiden minimalisiert. Ein wichtiges Element moderner Techniken zur Unterstützung der Behandlung ist die Verwendung von Kompression in Kombination mit der Wirkung von Silikonverbände des Typs Codosil™ ADHESIVE.
Mechanismus der Entstehung von Verbrennungsnarben
Jede Wunde hat die Möglichkeit einer selbstständigen Verheilung. Oberflächliche Wunden, die das Stratum papillare nicht überschreiten, heilen ohne Narbenhinterlassung. Der Anfang des Heilungsvorgangs beginnt mit Wundreinigung, deshalb tritt an dieser Stelle eine große Menge von Makrophagen und Histozyten auf. Es kommt zur Neoformung von Kapillargefäßen, was für die Entstehung von multipotentiellen Zellen – Lymphozyten – günstig ist, mit Fähigkeit der Umwandlung in Fibroblasten. Fibroblast ist eine Zelle, die die Synthese von Makromolekülen der Bindegewebe durchführt. Er synthetisiert Tropokollagen, der aufgrund Polymerisierung die Kollagenfasern bildet. Im Laufe der Erzeugung dieser Fasern erfolgt die Involution von Haargefäßen, Aktivitätsverlust von Fibroblasten und es beginnt die Reepithelisierung.
Bei Verbrennungen, wenn die Verletzung zur Schädigung der Oberhaut, Stratum papillare und Stratum reticulare der Haut führt, erfolgt stärkeres Wachstum von Gefäßen. Die Gefäßverbreitung und Bildung von Anastomosen verursacht Blutstauung in der Heilungsstelle und einen guten Zugang zu Nährstoffen; es kommt auch eine große Anzahl von Fibroblasten vor, die im Vorgang der Erzeugung von großen Mengen von Kollagenfasern sehr aktiv sind.
Der Reparaturvorgang mit Narbenbildung erfolgt auf Kosten der neugebildeten Fibroblasten, unter denen es zur zyklisch fortschreitenden Differenzierung von Myofibroblasten kommt, die für die Kontraktionsfähigkeit verantwortlich sind, während sich die Mastozyten mit fortschreitender Narbenreifung beschädigen. Die biochemischen Forschungen des Vernarbungsvorgangs beweisen, dass sich ein quantitativer Anstieg der Kollagensynthese im Vergleich zum normalen Heilungsvorgangs ereignet, sowie treten Qualitätsstörungen auf, die in Zunahme der Mucopolysacharidenmatrix und Verringerung der Lipidenzahl (vor allem Linolsäure) in der Narbe bestehen. Es scheint, als ob die Ursache dafür in der gesenkten Kollagenasemenge liegt (Kollagen zersetzendes Enzym), die sich aus dem Anstieg von 1. Antitripsin und 2. Muxoprotheinglobulinen ergibt. Diese Erscheinungen treten wahrscheinlich mit toxischer mitochondrialer Wirkung in den beschädigten Zellen auf. Diese Wirkung besteht in der Verbrennung seit dem Anfang bis zum 10. Verheilungstag, wo Einstellung dieser Symptome und Rückkehr zum Normalzustand beobachtet werden, oder der objektive Anstieg erfolgt bis zum 14. und nach dem 21. Tag im Falle von Narbenverwicklungen. Es wurden auch Auswirkungen der Nebennierendrüsen auf Narbenfibroblasten und ihr unanfechtbarer Einfluss auf die Narbenentstehungsvorgänge erkannt. Dies stellt die Grundlage für die Forschung von eventuellen Wechselbeziehungen zwischen Entstehung von Narbenverwicklungen und Auftreten von endokrynologischen Änderungen bei den Kindern vor dar. Selbstverständlich findet solche Abhängigkeit während des Verbrennungsschocks statt, aber ihre weitere Entwicklung ist noch nicht bekannt. Örtliche Narbenverwicklungen, die sich nach der Verbrennung entwickeln, können ästhetischer oder funktionaler Natur sein, oder auch zu beiden Gruppen gehören. Aus der Sicht der Histopathologie haben wir hier mit fehlerhaften Narbenänderungen des hyperthrolophen, kontraktiven oder keloiden Typs zu tun. Nach allgemeiner Meinung ist es bei 50% von Verbrennungen der Fall, jedoch bis heute konnten noch keine Faktoren festgestellt werden, die auf das Auftreten solcher Änderungen Einfluss haben, auch deren Bedeutung für die frühe Einschätzung der tatsächlichen Auftretungsmöglichkeiten noch unklar ist. Insbesondere steigt bei den Keloiden deren Erscheinung auf der Haut an den der Spannung und Ausdehnung ausgesetzten Stellen bis auf 80%.
Pressotherapie – wirksame Therapiemethode von Verbrennungsnarben
Elastische Pressotherapie als neue Vorbeugungs-Therapie-Technik entwickelte sich in den 70er-Jahren des 20. Jahrhunderts und es stellte sich heraus, dass sie sehr wirksam bei der Unterstützung der Behandlung von Komplikationen nach Verbrennungen ist. Diese Methode besteht in Anwendung von Hyperkompression (oder gewöhnlich Kompression) mit Anwendung des ständigen Drucks auf Keloide. Der Druck auf den Narbenbereich gibt einen Ischämieeffekt, verschmälert die Zuführungsgefäße, was Senkung der zahlreichen Gefäßkeime verursacht. Einerseits fließt bei der kleineren Menge der Blutgefäße weniger Blut in die Narbe, andererseits – abhängig vom Durchmesser der Gefäßkeime – wird die Blutgeschwindigkeit höher und dadurch erfolgt keine Stauung, was die Verringerung der Anzahl von Kollagenfasern zu Folge hat und das Krämpfen des Wundbereiches verhindert.
Eine richtig durchgeführte elastische Pressotherapie besteht in Anwendung eines starken Drucks auf die Wunde nach abgeschlossener Epithelbildung, mit Anwendung unterschiedlicher Kompressionsverbände aus natürlichem Latex. Solche Verbände werden aus Latexfaden erzeugt, die mit künstlichen Fasern bedeckt sind. Dank deren Anwendung auf die Narbe kann der ständige Druck die Zusammensetzung und Qualität der verschiedenen Gewebselementen ändern und verbessern. Die Änderung der Gewebszusammensetzung führt zur Qualitätsbesserung, Schwächung und Verringerung der Narbengröße, und gleichzeitig dank begleitender Ischämie (örtliche Blutleere), wird auch die charakteristische rote Farbe der Narbe geschwächt.
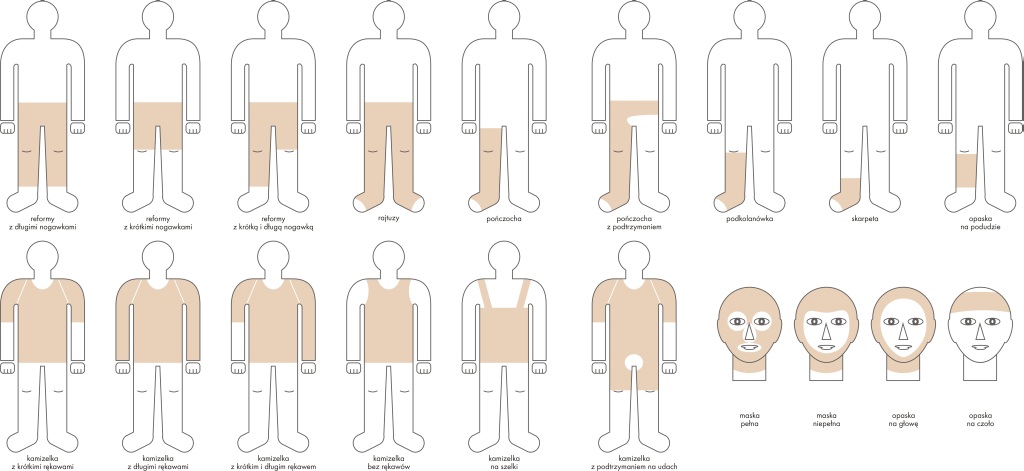
Allgemeine Grundlagen für die Anwendung von Kompressionsmethode:
- früheste mögliche Anwendung der Kompression (seit dem Moment der Wundbedeckung mit Epithel, für die nächsten 2 bis 3 Jahre – diese Zeit wird als Narbenreifung angenommen), durchschnittlich im Laufe von 1 oder zu 1,5 Jahren;
- ständige, pausenlose, langfristige Anwendung der Kompression auf die geänderten Narbenstellen durch individuell angepasste Kleidung, die den Druck von 20-25 bis auf 50 mm Hg – cm2 erzeugen soll.

Zwecks Erzielung von besten Ergebnissen ist die Beobachtung und klinische Kontrolle des Vorgangs der Kompressionsrehabilitation, sowie zyklischer Kleidungsaustausch notwendig, was sich aus dem Flexibilitätsverlust der Wirkwaren und eventuellen Gewichts- und Körperabmessungsänderungen ergibt. Der Zeitraum der Kompressionstherapie ändert sich – optimal dauert er 2 Jahre. Im Falle des Auftretens von örtlichen Verwicklungen, wie: Reizungen, Verdrängen, Hautbrüche, psychischer Toleranzmangel des Patienten, ist die Pressotherapie abzubrechen und wiederholende Verwicklungen sind zu vermeiden. [1]
Kompressionsniveu bei Pressotherapie
Kompressionserzeugnisse charakterisieren sich mit genau bestimmtem Druck auf die Körperfläche des Patienten. Dieser Druck wird in Millimeter-Quecksilbersäule (mmHg) ausgedrückt. Die Bedingung für die Wirksamkeit dieser Erzeugnisse ist deren Größe, die jedes Mal individuell nach genauer Abmessung des Patientenkörpers angepasst wird. Wirksamkeit der Therapie wird auch durch Auswahl der entsprechenden Kompressionsklasse (Kompressionsniveau) beeinflusst, deren Wert sich aus der Art der Krankheit und Fortschritts ergibt. Die Anpassung des richtigen Kompressionsniveau des Kompressionserzeugnisses ist wichtig, da zu kleiner Druck auf den jeweiligen Körperteil den erwünschten Ergebnis nicht bringt, und zu großer Druck kann zum Risiko des Auftretens von vielen unerwünschten Effekten führen. Die Verwicklungen können leicht, wie Hautwolf, Schürfungen oder Hautmazeration, oder auch schwierig sein, wie Entstehung von Blasen auf der Hautfläche oder Dekubitus. Diese und andere Nebenwirkungen, die Ergebnis des falsch angepassten Kompressionsniveaus sind, verursachen meistens Notwendigkeit der sofortigen Therapieeinstellung.
Die am häufigsten verwendete Klassifikation des Drucks ist Skala des Kompressionsniveaus, die in Deutschland, in der Schweiz und Italien verwendet ist. In allen diesen Klassifikationen bedeutet die Klasse I den schwächsten und Klasse IV den stärksten Druck. Die angegebenen Werte beziehen sich auf die Kompression des Erzeugnisses an der Höhe des Knöchels des Sprunggelenks. Wichtig ist, dass auf der ganzen Länge des Druckerzeugnisses die Druckabstufung auf den Gliedmaßen erhalten wird. In diesem Fall wird meistens folgender Grundsatz verwendet: 100% Druck der jeweiligen Klasse (von I bis IV) auf der Knöchelhöhe (distaler Erzeugnisteil) bis auf 40% in dem näheren (proximalen) Teil.
Hersteller verwenden unterschiedliche Klassifikationen für das Kompressionsniveau, hingegen wird die Druckklassifikation des Europäischen Komitees für Normung in folgende Klassen aufgeteilt:
- 1. Klasse – leichter Druck (18 – 21 mmHg),
- 2. Klasse – mittelmäßiger Druck (23 – 32 mmHg),
- 3. Klasse – starker Druck (34 – 46 mmHg),
- 4. Klasse – sehr starker Druck (min. 49 mmHg).
Wirksame Therapie mit Anwendung von Kompressionskleidung Codopress®
Auf den Erfolg der Pressotherapie hat die richtig angepasste Kompressionskleidung einen großen Einfluss. Kompressionserzeugnisse Codopress®, hergestellt in Łódź durch die Firma Tricomed, werden bei der Unterstützung der Behandlung von Verbrennungsnarben und Rehabilitationsprophylaxe von Verbrennungen angewandt. Bis jetzt sind mehr als 20 tausend der Codopress®-Erzeugnisse ausgeführt, mit ständiger Sortimentserweiterung und Perfektionierung der Konstruktion. Sie werden aus den hochplastischen, atmenden Wirkwaren mit Medizinqualität aus Polyurethan- und Polyamidgarn ausgeführt, so dass die Anforderungsparameter erhalten sind und hoher Komfort des Verbrauchers sichergestellt wird. Die Erzeugungstechnologie lässt jeden Körperteil nach der vom Arzt empfohlenen Kompressionsklasse versorgen. Meistens wird der Druck der 1. Kompressionsklasse mit dem Wert von 18-21 mmHg angewandt. Es ist zu betonen, dass die Kompressionskleidung Codopress® mit einer Technik ausgeführt ist, die das Nahtauftreten im Narbenbereich verhindert. Dies verhindert die Entstehung einer unerwünschten Änderung des therapeutischen Druckwerts.
Vorbereitungsvorgang der Kompressionskleidung besteht aus mehreren Etappen:
1. Einweisungserhaltung vom Facharzt.
2. Treffen des Patienten mit der Person, die Aufmaß der Gliedmaßen oder eines anderen Körperteils nimmt.
3. Nach dem Nähen der Kleidung wird das Erzeugnis anprobiert, um die Ausführungsrichtigkeit zu prüfen.
4. Der Patient wird über die Anwendung und Pflege des Erzeugnisses geschult.
Jede Kompressionskleidung ist pausenlos zu tragen, von 6 bis zu 24 Monaten nach Abschluss der Wundbehandlung, bis ausdrückliche Rehabilitationssymptomen (Verflachung, Blasswerden und Weichwerden der Narbe) erscheinen. Die ganze Therapie bedarf meistens mehrmaligen Wechsels der Kompressionserzeugnisse, abhängig von deren Abnutzung oder Abmessungsänderung bei den Patienten (insbesondere bei den Kindern). Es ist nicht zu vergessen, dass das Erzeugnis nur bei einer vollständig verheilten Verbrennungswunde zu verwenden ist, was auf den unteren Bildern gezeigt wurde:
Individuell vorbereitete Codopress®-Erzeugnisse:
- rufen entsprechenden Druck auf die Narbe hervor,
- dürfen in Verbindung mit anderen Therapiearten verwendet werden,
- verursachen keine Allergien oder Hautreizungen,
- verringern den Juckreiz,
- verhindern Krampfentstehung im Gelenkbereich.
Klinische Untersuchungen
In den Fachzentren für Verbrennungsheilung in Siemianowice und Polanica Zdrój – führenden polnischen Zentren, in denen schwierige Verbrennungen behandelt werden – wurden klinische Untersuchungen bei einer großen Patientengruppe durchgeführt. Es wurden Effekte der Anwendung von den Kompressionserzeugnissen Codopress® bei der Rehabilitation von Narben als Folge von Verbrennungen untersucht.
Kliniken, die die Wirksamkeit der Unterstützung der Narbenbehandlung mit Anwendung von Codopress®-Erzeugnissen bewerteten, waren Städtisches Krankenhaus Nr. 2 – Abteilung für Verbrennungen in Siemianowice Śląskie unter Leitung von Dr. med. S. Sakiel und Woiwodschaftskrankenhaus für Plastische Chirurgie in Polanica Zdrój unter Leitung von Doz. Dr. Habil. med. K. Kobus. Fachuntersuchungen im Bereich der Hautreizwirkung von Wirkwaren der Technologie von Codopress®-Erzeugnissen wurden im Institut für Medikamente in Warschau unter Leitung von Dr. Pharm. W. Zalewski durchgeführt.
Materialien und Methoden
Im Zeitraum von 2 Jahren wurden die Kompressionserzeugnisse von Tricomed SA bei 40 Patienten im Alter von 2 bis zu 59 Jahren mit einer Verbrennungsfläche von durchschnittlich 26%, darunter mit tiefen Verbrennungen auf der ganzen Hauttiefe von durchschnittlich 9%, geprüft. Die Patienten wurden in 2 Gruppen aufgeteilt:
- in der ersten Gruppe (20 Patienten) wurden die Druckerzeugnisse direkt nach Verheilung der Wunde verwendet.
- in der zweiten Gruppe (20 Patienten) wurden die Druckerzeugnisse Codopress® durchschnittlich nach Ablauf von 3 Monaten nach Zeitpunkt der Wundverheilung angewendet.
Beurteiltet wurden Gesichts-, Hals-, Brustbereiche, obere und untere Extremitäten. Insgesamt wurden für die erste Gruppe 24 Felder, und für die zweite Gruppe 30 Beobachtungsfelder bewertet.
Die erforschten Erzeugnisse wurden hinsichtlich deren Eignung zur Unterstützung der Behandlung von Überwucherungsnarben und Keloiden bei 26 Patienten im Alter von 3 bis zu 58 Jahren bewertet. Die Überwucherungsnarben und Keloiden entstanden meistens nach Verbrennung mit heißen Flüssigkeiten und Feuer.
Der Zeitraum für eine vollständige Verheilung der Verbrennungsnarbe nach Anwendung der Kompressionserzeugnisse betrug von einem Monat bis zu 4 Jahren.
Während der Kompressionstherapie wurden Massagen verwendet. Die Körperteile, die am häufigsten mit der Eignungsuntersuchung für die Kompressionserzeugnisse umfasst wurden, sind: Kniegelenk und Ellbogengelenk, Gesäß- und Beckenbereiche, Schulter, Brust, obere und untere Extremitäten.
Untersuchungsergebnisse
Im Ergebnis der durchgeführten Untersuchungen wurde festgestellt, dass die Überwucherungswunden und Keloide nach Anwendung eines Kompressionsverbands weitgehend umgestaltet wurden. Der Juckreiz, der in 8 Fällen erkannt wurde, ließ nach 3 Wochen nach. Die Farbe von frischen Narben änderte sich bei 17 Patienten nach Ablauf von 4 Wochen von blutig-bläulichen auf hautfarbig. Die Narbenhöhe änderte sich von durchschnittlich 4 mm am Anfang (gemessen von der mit Krankheit nicht geänderten Haut) bis zu 0-2 mm. Die besten Ergebnisse wurden im Fall von ziemlich frischen Narben – ca. 4-wöchigen – festgestellt. Bei älteren Verbrennungsnarben wurden diese Effekte nach Ablauf einer längeren Zeit beobachtet.
Es wurden keine allergischen Reaktionen ermittelt. Waschen in den allgemein erhältlichen Waschmitteln und alltäglicher Gebrauch verursachten keinen Verlust von elastischen Eigenschaften der bewerteten Kompressionserzeugnisse. Die besten Rehabilitationsergebnisse wurden auf den Oberschenkeln, Unterschenkeln und Unterarmen beobachtet. Die Kompressionskleidung Codopress® trägt zweifellos zur schnellen Rehabilitation von Kranken mit Verbrennungsverformungen oder deren Vorbereitung auf die Operationseingriffe bei.
Zusammenfassung der Untersuchungsergebnisse
Während des mehrmonatigen Tragens von Kompressionserzeugnisse Codopress® wurde folgendes festgestellt:
- die Narben wurden schrittweise abgeflacht,
- rote Narbenfarbe wurde schrittweise blass,
- Narben sind mehr elastisch geworden,
- es wurden keine Allergiesymptomen gegenüber dem Stoff, aus dem die Codopress®-Erzeugnisse gefertigt wurden, beobachtet
- beim Vergleich von nichtgedrückten Stellen mit Narben, die mit dem Kompressionserzeugnis Codopress® behandelt wurden, wurden bei denselben Patienten Unterschiede in Form der anhaltenden Überwucherungen und harten Narben an den nichtgedrückten Stellen festgestellt,
- Anwendung der Kompressionserzeugnisse direkt nach Verheilung einer Verbrennungsnarbe ergab bessere Ergebnisse im Vergleich zu der zweiten Patientengruppe, bei der die Kompressionserzeugnisse Codopress® nach Entstehung von Überwucherungsnarben angewendet wurden.[2]

Schlussfolgerungen
- Die bewerteten Codopress®-Erzeugnisse eignen sich sehr gut zur Vorbeugung und Rehabilitation von Überwucherungsnarben nach Verbrennung.
- Druckerzeugnisse sollen auf individuelle Bestellung angefertigt werden, damit eine wirksame Therapie sichergestellt werden kann.
- Frühe Anwendung der maßgeschneiderten Kompressionskleidung direkt nach Verheilung der Verbrennungswunde garantiert höhere Wirksamkeit bei der Unterstützung der Narbenbehandlung.
- Ständiges Tragen von Kleidung (23 h pro Tag) für den Zeitraum von einem bis zu 2 Jahren, die nur nach Zerstörung oder Änderung von Silhouette des Kinderkörpers gewechselt wird:
- verhindert erfolgreich die Entstehung von Überwucherungsnarben;
- verursacht Verringerung und in den meisten Fällen die Rückkehr von Keloide;
- verbessert das endgültige ästhetische Ergebnis.
- Pressotherapie lässt die Bewegungsrehabilitation weiterführen und beschränkt nicht die Lebensaktivität des Patienten nach einer Verbrennung.
- Für Wirkwaren, auch denen die Codopress®-Erzeugnisse gefertigt wurden, wurde keine Reizwirkung festgestellt.
Polytherapie Codopress® + Verband Codosil™ ADHESIVE
In den letzten zehn Jahren gewannen auch Silikonverbände, die Narbenbehandlung mit Kompressionsmethode unterstützen, an Popularität. Deren Verwendung lässt die Aktivität der Anwachsung von kleinen Blutgefäßen in der Narbe senken, Kollagenmengen reduzieren, was im Ergebnis die Erhöhung deren Flexibilität und Abflachung der entstehenden Narbe zu Folge hat.
Viele Fachärzte empfehlen Polytherapie, die in Verbindung von mehreren individuell an den Patienten angepassten Methoden besteht. Eine davon ist Kompressionstherapie verbunden mit Anwendung von Verbänden zur Keloidrehabilitation. Ein Verband, der auch zur Polytherapie von Verbrennungsnarben erfolgreich verwendet werden kann, ist Codosil™ ADHESIVE.
Codosil™ ADHESIVE ist ein weiches Schichtenerzeugnis zur Rehabilitation von überwucherten Narben und Keloiden. Im direkten Kontakt mit der Narbenfläche befindet sich eine klebrige Silikonschicht. Die Außenfläche des Verbands ist mit antiadhäsiver Schutzschicht gesichert.
Silikonverband Codosil™ ADHESIVE:
- verringert den Juckreiz und Schmerz
- verursacht keine Reizungen und sensibilisiert nicht,
- ist biegbar,
- hat Klebeigenschaften, die das Ankleben an die Hautfläche ermöglichen,
- ist ein Mehrweg-Erzeugnis
- ist einfach bei Aufbewahrung und Anwendung.
Silikonverbände werden als Vorsorgemittel zum Zeitpunkt des Narbenabschlusses (Verheilung) der Wunde (8.-10. Tag) oder als Vorsorgemittel bei den ersten Symptomen des Auftretens einer Überwucherungsnarbe verwendet. Frühe Anwendung des Verbands erhöht Chancen für die richtige Narbenrehabilitation.
Der Verband wird auf eine nicht getrennte Hautoberfläche angewandt, die Größe des Erzeugnisses soll um 1 cm größer, als die Narbengröße sein. Vorbeugend ist es 12 Stunden pro Tag zu verwenden. Patienten, die regelmäßig die Kompressionserzeugnisse Codopress® und den Silikonverband Codosil™ ADHESIVE nutzen, beobachten deutliche Therapiekennzeichen: Verflachung, Blaswerden und Weichwerden der Narbe. Außerdem werden auch die Bewegungsleistung und das Risiko der Krämpfe gesenkt.
Das Erzeugnis Codosil™ ADHESIVE wird in folgenden Fällen empfohlen:
- bei Rehabilitation von überwucherten Wunden und Keloiden,
- als Vorsorgemittel bei Personen mit Neigung zur Entstehung von überwucherten Wunden und Keloiden,
- in der Kosmetologie zur Narbenrehabilitation nach Eingriffen der plastischen Chirurgie
Literatur:
[1] Prof. Dr. hab. Babiana Mossakowska, Presoterapia u dzieci (Pressotherapie bei Kindern)
[2] Doz. Dr. Ing. A. Nawrocki und andere, Ocena kliniczna – Opracowanie technologii i ocena artykułów medycznych do zastosowania w chirurgii plastycznej (Klinische Bewertung – Technologiebearbeitung und Bewertung von medizinischen Artikeln für die Anwendung in Plastikchirurgie)
[warning_box title=““ type=“warning“ ]Alle bei der Verbrennungsrehabilitation verwendeten Codopress®-Erzeugnisse werden auf Bestellung des Patienten nach Abmessungen genäht. Patienten, die in die Firma Tricomed SA eingewiesen werden, sollen verheilte Wunden ohne Verbände haben, um die Abmessungen richtig zu entnehmen und das Erzeugnis anzuprobieren.
Auf Wunsch der Patienten können die Codopress®-Erzeugnisse in allen vier Kompressionsstufen ausgeführt werden.
Zur Erhaltung des Kompressionserzeugnisses Codopress® hat man:
- mit der Firma Tricomed SA Kontakt aufzunehmen und den Termin zu vereinbaren
- Tel. +48 42 684 78 21
- Fax + 48 42 684 68 74
- persönlich zum Firmensitz von Tricomed SA (ul. Świętojańska 5/9, 93-493 Łódź, Polen) im vereinbarten Termin zwecks Abmessungsentnahme und Nähen des Erzeugnisses zu kommen. Die Gebühr für das Erzeugnis begleicht der Patient oder Verein, Stiftung, Städtische Sozialhilfeanstalt etc. in einer vorher mit der Firma vereinbarten Art und Weise.
Mehr Informationen auf der Internetseite:
Elżbieta Szwałkiewicz
Landesberaterin im Bereich der Krankenpflege von chronisch Kranken und Behinderten
Einer der Faktoren für die Bewertung der Pflegequalität über eine dauerhaft immobile Person ist der Hautzustand an Stellen, die einem ständigen Druck ausgesetzt sind. Es scheint, als ob Krankenschwestern alles über die Dekubitusprophylaxe wissen und deshalb überlege ich, was die Ursache für so häufiges Auftreten von Dekubitus bei Personen unter ständiger krankenpflegerischer Obhut ist.
Der Ausmaß dieses Phänomens berechtigt zur Behauptung, dass wir in unserem Land mit allgemeinen und sehr ernsten Vernachlässigungen bei der Kranken- und Behindertenpflege zu tun haben, sowohl in stationären Gesundheits- und Sozialhilfeanstalten, als auch zu Hause. Diese Vernachlässigungen sind die Ursache für große Leiden und generieren ernste Behandlungs- und Fürsorgekosten.
Zum Thema Dekubitus gab es schon mehrere Veröffentlichungen, die sich auf zahlreiche medizinische und statistische Forschungen berufen. Darin wiederholen sich dieselben Schlüsselinformationen:
- ätiologischer Hauptfaktor ist Druck auf die Gewebe über die Knochenwölbungen, was zur Nekrosenentwicklung und dann Geschwürbildung führt,
- zur Hautbeschädigung kommt es im Ergebnis eines wiederholenden Drucks, der den mittelmäßigen Druck in Haargefäßen der Haut (32 mmHg) übersteigt, fördernder Faktor ist auch Empfindungsstörung,
- Dekubitusentstehung beschleunigt auch Hautmazeration, die Folge der erhöhten Feuchtigkeit im Zusammenhang mit der Harn- und Stuhlinkontinenz oder Schweißen ist,
- die häufigste Stelle sind Bereiche um Kreuzbein, Sitzbeinhöcker, Trochanter, Knöchel und Fersen,
- jeder immobiler Patient ist mit Dekubitusentstehung bedroht,
- es sind moderne Technologien anzuwenden, die der Druckminderung auf die Haut dienen, z.B. Matratzen mit Sonderaufbau, Kissen, Stoffe und Geräte zur Gleitbewegung, moderne Schutzverbände und Behandlungsverbände, Hilfsmittel mit Harneinsaugung,
- man darf sich nicht nur auf die örtliche Dekubitusbehandlung konzentrieren.
Grundsätzliche Prophylaxegrundlagen beziehen sich auf:
- richtige Ernährung – entsprechende Verabreichung von Eiweiß, Kalorien und Flüssigkeiten, sowie Verhinderung des Auftretens von negativer Stickstoffbilanz, Schwächung und Entwässerung.
- Minderung oder Ausschließung des Druck und Hautreibens – diesen Effekt erzielt man durch Verwendung von Matratzen und Dekubituskissen, häufige Änderung von Körperstellung, Anwendung von richtigen Aufhebungs- und Bewegungsgrundlagen des Patienten,
- bedingungslose Beachtung von grundsätzlichen Pflegegrundsätzen für Personen mit Harninkontinenz (auch Stuhlganginkontinenz), darunter:
- tägliches Waschen und Waschen nach jeder Verunreinigung mit Exkrementen,
- systematische Prüfung des Gesundheitszustands an den der Feuchtigkeit ausgesetzten Stellen,
- Verwendung von Absorptionsmitteln, die an Miktiongröße angepasst sind,
- Nichtzulassung von Entzündungszuständen der Haut durch Verwendung von fachlichen Schutzverbänden,
- Hautschutz vor Austrocknung und Reizfaktoren (Harn und Schweiß) durch Verwendung von entsprechenden Pflegemitteln.
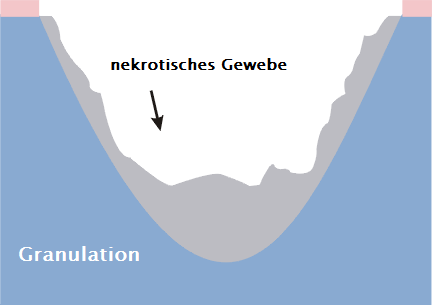
Moderne Einstellung zur Dekubitusbehandlung und sonstigen chronischen Wunden bevorzugt eine Wundbehandlung in feuchter Umgebung mit Anwendung von verschiedenen Spezialverbänden, die abhängig von Wundart und Stelle anzuwenden sind.
Forschungen, sowie praktische Erfahrungen bewiesen, dass die erhöhte Feuchtigkeit in der Wunde Oberhautaufbau, und damit den Wuchs des Bindegewebes unter Oberhaut, unterstützt. Spezialverbände beeinflussen im Verhältnis zu den traditionellen Mullverbänden auch die Heilungsgeschwindigkeit. Sie verhindern die Beschädigung von junger Oberhaut bei jedem Verbandwechseln und die darin enthaltenen Stoffe positiv beeinflussen die Wundreinigung und -heilung. Nicht zu unterschätzen ist auch die Tatsache des wirksamen Schutzes des Wundinneren vor Außenfaktoren, sowie die Möglichkeit der Durchführung von gewöhnlichen Hygienemaßnahmen ohne Verbandwechsel.
Das Behandlungsverfahren (auch Verbandauswahl) und seine Kosten hängen von der Wundart und Heilungsphase ab. Manche Wunden werden durch mehrere Monate behandelt, manchmal mehr als ein Jahr. Häufig treten sie im Heilungsvorgang auf, und die gefährlichsten von ihnen verursachen Infektionen. Eine nicht gesicherte Wunde kann mit Bakterien, Viren und Pilzen verunreinigt werden. Sie vermehren sich gewaltig und vergiften die Gewebe mit ihren Sekreten. Infektion der Wunde kann schnell bis auf Sepsis umwandeln, was das Leben des Patienten bedroht. Behandlungskosten der infizierten Wunden steigen vor allem wegen der Notwendigkeit des Verbrauchs von großen Mengen der Fachverbände, und Anwendung von teuren Antibiotika. Als Landesberaterin beobachte ich mit Beunruhigung, dass die Zahl von Personen mit Leiden wegen Dekubitus, sowie sonstigen chronischen Wunden trotz langjähriger Ausbildungskampagne nicht senkt. Verantwortung für diesen Zustand tragen nicht nur die Krankenschwestern, sondern auch Personen, die für die Gestaltung der Umgebungsbedingungen für die Krankenpflege von Patienten und nicht selbstständigen Personen verantwortlich sind, sowie Gesundheitsfonds, als Kostenträger für die Behandlung. Es ist auch schwer nachzuvollziehen, dass der Gesundheitsfonds keine Berichte über das Auftreten von Dekubitus bei Patienten und den Behandlungsverlauf erfordert. Die Abtrennung des Verfahrens für Dekubitusbehandlung und Belastung der Anstalt, wo die Dekubitalgeschwüre entstanden sind, mit Kosten, würde die Bildung von entsprechenden Bedingungen aktivierend beeinflussen, die die Dekubitusprophylaxe unterstützen könnten. Es soll hier auch die Tatsache berücksichtigt werden, dass manche chronische Wunden kein Ergebnis von Vernachlässigungen sind, sondern sich aus physikalischem Zustand des Patienten ergeben; dies betrifft meistens die zum Ende neigende Dauerphase des biologisch zerstörenden Krebs.
Im Rahmen des eigenen Berufspraktikums hatte ich die Möglichkeit, die außergewöhnliche Wirksamkeit von modernen Speziaverbänden bei Dekubitusbehandlung zu beobachten. Selbstverständlich sollen Krankenschwestern das Wissen über alle bekannte Behandlungsarten von chronischen Wunden, nicht nur über Dekubitus, sondern auch Unterschenkelgeschwürbildung, Krebsgeschwüre, diabetisches Fußsyndrom und Verbrennungen haben. Am wichtigsten ist es, dass wir alles wissen, dass die Nichtbeachtung von grundsätzlichen Prophylaxegrundlagen und Patientenaussetzung auf Dekubitus oder auf sonstige chronische Wunden unzulässig sind. Gesundheitliche und finanzielle Konsequenzen der falschen Ersparnis von Saugmitteln und Schutzverbänden sind sehr ernst, und zwar nicht nur für den Patienten, aber auch für die Krankenschwestern und Anstalt, wo sie arbeiten.
Elżbieta Szwałkiewicz
Landesberaterin im Bereich der Krankenpflege von chronisch Kranken und Behinderten
Auch der modernste, am besten an die Wunde angepasste Verband wird den Heilungsvorgang der Wunde nicht unterstützen, wenn keine zusätzliche Bedingungen, welche die körperliche Regeneration begünstigen, erfüllt werden.
Das sind:
- richtige Körperhygiene,
- Sicherung der Haut vor der reizenden Harnwirkung,
- entsprechendes Bett, Matratze, Bettwäsche und Unterwäsche,
- Druckbeseitigung am diesen Körperteil, wo sich Dekubitus befindet,
- sichere Verlegung und Legung des Körpers,
- entsprechende Ernährung und Bewässerung.
Moderne technische Lösungen und Technologien ermöglichen sichere Ausführung von Hygienemaßnahmen, auch bei vollständig immobilen Personen mit einer sehr empfindlichen Haut, ohne Risiko und Anstrengung, die mit deren Verlegung verbunden sind. Auf dem Markt ist ein breites Spektrum der Pflegemittel und Geräte, die Hygieneerhaltung unterstützen, erhältlich. Wenn wir mit ausgetrockneter (häufiges Waschen mit Seife), geschwächter, mazerierter Haut, die auf Wirkung der reizenden Faktoren ständig ausgesetzt ist, zu tun haben, ist die alltägliche Prüfung des Hautzustands auf allergische Reaktionen notwendig. Richtige Wasch- und Pflegemittel für die menschliche Haut sind diese, die bei empfindlicher, gereizter Haut verwendet werden dürfen, und feuchtende, fettende und flexibilisierende Eigenschaften aufweisen. Sie sollen die Symptome des Entzündungszustands mildern, die Haut einfetten und vor reizenden Faktoren, wie Harn, schützen. Bei gereizter und juckender Haut darf keine Seife verwendet werden, sondern milde Waschmittel (in Milch- oder Schaumform). Empfohlen ist die Nutzung von Kosmetika möglichst ohne allergische Reaktionen. Es sind Wasch- und Pflegemittel zu verwenden, die als Sets von derselben Firma hergestellt werden, weil es diese Situation verhindert, wo Produkte mit verschiedenen chemischen Inhaltsstoffen miteinander in schädliche Reaktionen kommen. Wir waschen nur das Umfeld in der Nähe der Wunde und prüfen den Verbandzustand sowie Sicherung der Wunde vor Verschmutzung oder Begießen während der Hygienemaßnahmen.
Der für den Patienten und seiner Umgebung unangenehmer Harngeruch ist durch richtige Auswahl der Saugmittel und deren entsprechend häufigen Wechsel – durchschnittlich 4 Mal pro Tag – auszuschließen. Beim Wechsel ist auch die Haut am Unterbauch, Genitalien, Damm und Gesäß zu reinigen.
Der Patient, der vom Liegen nicht zum Sitzen wechseln kann, kann traditionell im Bett oder auch mit Verwendung einer fahrbaren Wanne gewaschen werden. Die Wanne wird zum Saal des Patienten gefahren. Ihre Seitenwand wird gesenkt und dem Bett entlang gestellt. Dann wird der Patient mit Hilfe eines Tuchs oder Platte zur Gleitverlegung (vorher ausgezogen und abdecken) in die Wanne geschoben. Wenn der Patient am Tropf, Monitor, Beatmungsgerät hängt, wird das Bad im Saal am Bett durchgeführt. Das ist möglich, wenn an die Armatur am Waschbecken (im Saal befindlich) ein Schlauch mit Duschendung mit entsprechender Länge angebracht wurde. Ähnlich soll dieselbe Länge der Abflussschlauch haben, damit der spezielle Abfluss unter dem Waschbecken erreicht werden kann. In einer Situation, wo der Patient den Saal verlassen darf, wird er in der Wanne zum Badezimmer mit Dusche transportiert. Der Abflussschlauch wird in den Abwasserabfluss eingeführt. Bad im Liegen darf auch in einer Wanne mit einstellbarer Höhe ausgeführt werden. Die Person, die sich nicht bewegen kann, wird (nach Ausziehen und Abdecken) mit Gleitmethode auf eine Sonderhebevorrichtung, die einer Wagen- Trage ähnelt, geschoben. Nach Transport des Patienten ins Badezimmer, wird die Hebevorrichtung die Wanne befahren, die auf die Höhe des Pflegers gehoben wird (elektrisches Mechanismus mit Fernbedienung), so dass er sich nicht neigen muss. Dann wird die Hebevorrichtung mit dem Patienten auf den Wannenboden gesenkt. An den meisten Wannen ist auch eine Hydromassageanlage montiert. Die Hebevorrichtung hingegen hat die Möglichkeit der Verschiebung des Keilkissens, damit der Patient in einer Halbliegestellung oder im Sitzen gewaschen werden kann. Im Set mit der Wanne sind auch Stuhlhebevorrichtungen erhältlich, die Personen mit Paraplegie oder gebrechlichen Personen helfen, die Wanne zu betreten und verlassen. Diese Personen dürfen sich auch selbstständig duschen, indem sie die Hebevorrichtung oder Sanitätsstuhl verwenden. Alle Anstalten für Personen mit Bewegungsorganbehinderung sollen integrierte Systeme für persönliche Hygiene haben, d.h. Anlagen zur Verlagerung, die mit Waschanlagen integriert sind.
Bettlägerige Personen, z.B. mit Paraplegie, dürfen das Klosett selbstständig nutzen, jedoch muss man ihnen auch Bedingungen herstellen, die ihnen die Verlagerung vom Rollstuhl auf das Klosett ermöglichen. Höhe des Klosetts und des Rollstuhls müssen ähnlich sein. Seitenwände des Rollstuhls und Sicherheitsgriffe am Klosett sind verschiebbar auszuführen. Im Handgriff einer das Klosett nutzenden Person soll es auch Badeschwamm zum Waschen und Toilettenpapier zwecks Austrocknung geben.
Möglichkeit des Waschens des Intimbereiches mit laufendem Wasser ist nicht zu unterschätzen, weil der After- und Genitalienbereich mit Toilettenpapier nur schwierig zu reinigen ist. Bei Menschen im fortgeschrittenen Alter ist die Haut runzelig und deswegen ist eine genaue Reinigung aus Stuhlresten mit trockenem Toilettenpapier unmöglich, und mehrmaliges Reiben der empfindlichen und meistens ausgetrockneten Haut führt zu ihrer Verletzung. In der Toilette muss es genug Platz geben, damit eine behinderte Person mit dem Rollstuhl einfahren, sich entlang des Klosetts einzustellen und sich nach Aufhebung der Seitenlehne des Rollstuhls und des Griffs am Klosett setzen kann. Alle Menschen, ungeachtet des Gesundheitszustands und der Leistungsfähigkeit, müssen die Möglichkeit haben, die Toilette zu nutzen. Es ist nicht zu vergessen, dass beim Aufheben und Verlagerung punktmäßiger Druck gegen das Körper zu vermeiden ist, sowie die Gleitmethode und Körperumdrehung mit Anwendung einer Unterlage zu erfolgen hat. Bedarf nach Sauberkeit und besonderer Sicherheit der Haut haben vor allem Behinderte mit Harninkontinenz.

Zu betonnen ist, dass Harn im Kontakt mit der Haut ein äußerer Reizfaktor ist, der einen Entzündungszustand verursacht. Entzündete Haut ist rot, gereizt und schmerzhaft. Häufig tritt auch gleichzeitig Schwellung, Jucken und die Oberhaut schuppt. Die Patienten versuchen das unerträgliche Jucken durch das Kratzen zu mildern, im Ergebnis trennen sie den Hautzusammenhang, was zu Wunden führt. Die Kratzer werden zur bakteriellen Infektionsstelle und führen zum verwickelten, infizierten Dekubitus.
Das erwünschte hygienische Resultat kann durch Anwendung der Einweg-Saugmittel, Sets für die Harnsammlung, fachliche Hygienemittel sowie kosmetische Schutz- und Pflegemittel erzielt werden. Das Marktangebot ist sehr breit.
Über die Auswahl der Windelhöschen, anatomischen Windel oder urologischen Einlage sollen Produkteigenschaften, wie hohe Saugfähigkeit und Inhalt den Harn bindenden Stoffs, Art der Sicherung vor Herausfließen aus der Windel, Möglichkeit der Reduzierung des unangenehmen Geruchs, sowie Möglichkeit der engen Anpassung an den Körper, entscheiden. Wichtig ist auch, dass die Saugeinlage mit einem Sondervlies abgedeckt wird, das zusätzlich den eingesaugten Harn von der Haut abtrennt.
Harninkontinenz führt zur ständigen Feuchtigkeit und Mazeration der Haut, was die Hautentzündungen, Beschädigung und im Ergebnis Dekubitus begünstigt. Deshalb ist die systematische Prüfung des Hautzustands in den auf Feuchtigkeit ausgesetzten Stellen und des Verbandszustands, sowie maximale Abkürzung der Kontaktzeit zwischen Haut und Harn notwendig.
Die Wahl des Saugprodukts ist an den Grad der Inkontinenz, Bewusstsein des Patienten, Tageszeit und Aktivität des Patienten anzupassen. Personen mit Dekubitus oder einer sehr empfindlichen, ausgetrockneten Haut mit Reizungsneigungen sollen sog. atmende Windelhöschen benutzen. Sie unterscheiden sich von anderen Windelhöschen damit, dass anstatt der Schutzfolie ein luftdurchlässiger Sonderlaminatt verwendet wird.
Bei der Pflege einer chronisch kranken Person mit Harninkontinenz sind für die Erhaltung der Sauberkeit von Bettwäsche oder zur Sicherung des Sessels hygienische Unterlagen notwendig. Es sind keine Gummi-, sondern Zelluloseunterlagen zu gebrauchen, die auf einer Seite mit der Sonderfolie zur Sicherung des Betts und Sessels vor Durchnässen bedeckt sind. Auch hier sind sog. „atmende“ Absorptionsstoffe zu verwenden. Personen mit Dekubituswunden sollen Überwärmung in zu warmer Kleidung oder schwülen oder übermäßig erwärmten Räumen, und vor allem einen langfristigen Druck gegen beschädigte Haut und Hautreiben gegen den Boden vermeiden.
Solchen Effekt erzielt man bei Verwendung von Stoffen und Geräten zur Gleitverlagerung, Antidekubitusmatratzen und -kissen, häufiger Änderung der Körperstellung, Anwendung von richtigen Grundsätzen zur Aufhebung und Verlagerung des Patienten.
Erhebliche Verringerung oder Ausschließung des Drucks gegen die Haut kann nach Ausrüstung des Betts mit Antidekubitsmatratze erfolgen:
- Wechseldruckmatratze (sog. dynamische Matratzen), wo ein Motor die Luft in einzelne Matratzenkammer einpumpt, und sie segmentenmäßig gefüllt werden, lässt die jeweiligen Körperteile vorübergehend entlasten. Verwendung der Matratze befreit jedoch nicht von der Pflicht des entsprechend häufigen Wechsels der Körperstellung.
- Statische Weichlagerungsmatratze, gepumpt mit Handpumpe, was Erzielung des entsprechenden Drucks ermöglicht, wodurch der Druck gegen Körperfläche gesenkt wird. Wichtig ist auch die Tatsache, dass es aus einem Stoff mit einmaliger antibakterieller Formel hergestellt wurde, der die Bakterienentwicklung hemmt und ein Geruchsinhibitor hat. Verwendung dieser Matratze hat eine prophylaktische Wirkung und beschleunigt die Heilung der schon bestehenden Wunden. Diese Matratze ist besonders bei solchen Patienten empfohlen, die von dem Geräusch des Motors an der dynamischen Matratze gestört sind.
Heilungszeit einer Dekubituswunde oder einer anderen chronischen Wunde hängt von dem allgemeinen Gesundheitszustand und richtiger Ernährung mit entsprechender Verabreichung von Eiweiß, Kalorien und Flüssigkeiten ab.
Entstehungsursachen
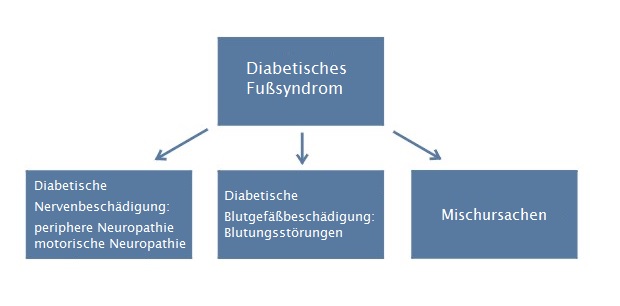
Diabetisches Fußsyndrom ist ein Syndrom von krankhaften Veränderungen, die an den Füßen bei Diabetes-Kranken vorkommen.
Die Ursache für dieses Syndrom sind Veränderungen in den Blutgefäßen (Ischämie) und Beschädigung von Nervenfasern (Neuropathie). Verschlechterung der Vaskularisation und Innervation vom Fuß des Diabetes-Kranken entwickelt sich gleichzeitig, aber nur eine von diesen Veränderungen ist vorherrschend. Der dominierende Faktor bestimmt den Typ des diabetischen Fußsyndroms und so unterscheiden wir: das ischämische und neuropathische diabetische Fußsyndrom.
Abb.: Diabetisches Fußsyndrom – Aufteilung im Hinblick auf den dominierenden Faktor
Periphere Neuropathie, d.h. Entzündung von peripheren Nerven – ist eine von Verwicklungen der sich verlängerten Hyperglykämie und greift nicht nur somatische, sondern auch anatomische Nervenzellenfortsätze beider Füße an. Der Patient hat verringertes Schmerz-, Temperatur- und Berührungsgefühl am Fuß, und weil er keinen Schmerz bei Verletzung oder Druck empfindet, kommt es oft zu Hautbeschädigungen und Bildung von Geschwüren, die durch ihn unbemerkt bleiben und dadurch verspätet behandelt werden. Spät entdeckte Geschwüre können dann ein zu fortgeschrittenes Stadium haben, um sie mit Erfolg zu behandeln.
Motorische Neuropathie verursacht Verlust der Kraft von Fußmuskel und -sehnen, Gelenkbeschädigung. Dies führt wiederum zur Konzentration der Belastung auf mehrere kleine Bereiche der Sohlenfläche und in Folge zur Bildung von Schwielen. Die Endetappe dieser Veränderungen ist die Fußdeformation.
Angiopathie, d.h. Blutgefäßbeschädigung – Störungen der Durchblutung, die sich durch fehlerhaften Durchfluss in Gefäßen der Unterschenkelarterien, vor allem in Wadenbein- und Schienbeinschlagadern, charakterisieren. Unkontrollierter Diabetes trägt zur Entwicklung von arteriellen Erkrankungen bei. Die Prüfung des Glukosegehalts im Blut ist eine der Vorbeugungsmethoden, sowie die erste Bedingung für den Beginn des Heilungsprozesses der Wunde.
Aus diesem Grund unterscheiden wir:
- neuropathische Fußgeschwüren, die zwei Drittel aller diabetischen Fußgeschwüren bilden
- angiopathische Fußgeschwüren (~ 10%)
- gemischte Fußgeschwüren (~ 25%)
Risikogruppen
- Diabetes-Kranke
- Personen mit nicht-diagnostiziertem Diabetes!
Diese Krankheit betrifft im höheren Maße Personen mit dem Typ-2-Diabetes, also solchem, der keine Insulininjektionen bedarf.
Verwicklung in Form des diabetischen Fußes tritt bei ca. 20% Personen auf, die wegen Diabettes im Krankenhaus behandelt werden, und ist Ursache von 50% aller Amputationen von Extremitäten, die auf chirurgischen Stationen durchgeführt werden.
Symptome
Neuropathisches diabetisches Fußsyndrom
Vorherrschende Symptome:
- Schwund: des Berührungs-, Schmerz- und Temperaturgefühls
Der Kranke fühlt keine Einwirkung vom schädlichen Impuls, wie: Verletzung, Verbrennung, Druck durch zu enge Schuhe, Vorhandensein eines Fremdkörpers im Schuh. Die Schmerzunempfindlichkeit ist das Grundelement, das zur Entstehung von Sohlengeschwüren am Fuß beiträgt. Der neuropathische diabetische Fuß ist warm, die Durchflüsse in Arterien bleiben erhalten, aber die den Fuß bildenden Gelenke und Knochen sind deformiert.
Bei einer gewissen Patientengruppe treten Veränderungen in Gelenken auf, die auf langsamer Zerstörung von kleinen Gelenken beruhen, was zur wesentlichen Fußdeformation führt. Es ist dann erforderlich, spezielle Schuhe zu tragen, die individuell auf Bestellung ausgeführt werden. Das Tragen von gewöhnlichen, falsch angepassten Schuhen führt sehr oft zur Geschwürbildung.
Ischämisch-angiopathisches diabetisches Fußsyndrom
Vorherrschende Symptome:
- erhöhtes Schmerzgefühl
Hauptbeschwerden sind zunehmender Schmerz, hauptsächlich in der Nacht, der oft schmerzhafte Muskelkrämpfe begleitet, Gefühl des Ameisenlaufens und Stechens im Bein.
Abhängig vom Niveau der Verengerung und Verschließung von Arterien der unteren Extremität kommt es zur Entstehung der Nekrose von verschiedenen Fußbereichen.
Die häufigste Form dieser Erkrankung ist die Verschließung von großen Arterien der unteren Extremität oberhalb des Knies. Dies führt zum Absterben von Geweben im Fuß, und manchmal Unterschenkel. Der Nekrose unterliegen am häufigsten die Fußzehen. Der ischämische diabetischen Fuß charakterisiert sich durch Erhaltung der Innervation bei gleichzeitiger Beeinträchtigung der Durchblutung der Extremität.
Nicht behandeltes diabetisches Fußsyndrom führt zur Fußamputation.
Lokalisierung
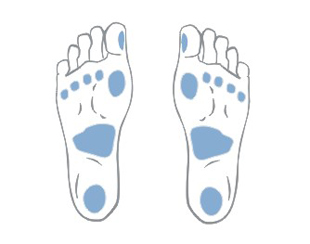
Bei Kranken mit diabetischer Neuropathie lokalisieren sich die Geschwüre vor allem an Stellen der sich wiederholenden Verletzungen und betreffen gewöhnlich die Sohlenfläche des Fußes in der Gegend von Köpfen der Mittelfußknochen, der Ferse und Zehen. Die neuropathischen Geschwüre sind in der Regel schmerzlos.
Zusätzlich unterliegt der Fuß infolge von neuroartropathischen Störungen einer charakteristischen Deformation – er wird mehr ausgehöhlt, die Zehen nehmen eine hammerartige Form an, es verändert sich die Gehweise, und an übermäßig belasteten Stellen der falschen Fußunterstützung bilden sich Schwielen (Abdrücke), die die spätere Ursache von schwerheilenden Wunden und Geschwüren sein können.
Bei ischämischem diabetischem Fuß verursacht die chronische Hypoxie, dass der Fuß abzusterben beginnt – es bilden sich Ödeme, Geschwüre, Nekrosen und Brüche, Fingernägel deformieren sich, Weichgewebe schwinden und der ganze Fuß wird blau.
Behandlung
Kompetenzen für die Behandlung besitzt der Arzt – Facharzt im Bereich der Diabetologie, Chirurgie, darunter Gefäßchirurgie, und Orthopädie. An der Therapie nehmen auch die Krankenschwestern aktiv teil. Am wichtigsten ist die Erhaltung des Blutzuckerspiegels in optimalen, physiologischen Grenzen.
Die Behandlung ist komplex – kausal und örtlich.
Die Wunde wird chirurgisch behandelt, die verengten Blutgefäße werden durchlässig gemacht und verschiedene Gefäßprothesen angewandt, die die verstopften Arterien zu umgehen erlauben, wodurch sich die Durchblutung verbessert. Zusammen mit der chirurgischen Behandlung wird der Zuckerspiegel kontrolliert und die die Behandlung unterstützenden Medikamente verabreicht. Außer Insulin und Antibiotika bekommt der Kranke Medikamente zur Verbesserung der Durchblutung in der Extremität, Verminderung der Blutviskosität, Erleichterung der Erreichung durch das Blut von ischämischen Strukturen, Verbesserung der Heilung und Vernarbung von Wunden. Außerdem wird eine entsprechende Diät angewandt.
Verbeugung
Eine grundlegende Bedeutung bei Vorbeugung der Entwicklung vom diabetischen Fuß ist die richtige Diabetes-Behandlung, Kontrolle und Erhaltung des entsprechenden Blutzuckerspiegels.
Nach dem Diagnostizieren des Diabetes hat der Patient folgendes zu machen:
- das Rauchen aufgeben
- die Füße sanft und vorsichtig pflegen
- die Durchblutung und Innervation in Füßen systematisch kontrollieren
Beim Auftreten von krankhaften Veränderungen an Füßen verhindert der frühste Besuch beim Arzt häufig die Notwendigkeit der Amputation im Bereich der unteren Extremität.
Die Fußpflege bei den Diabetes-Kranken hat auf folgendem zu beruhen:
- tägliche Prüfung – Kontrollieren der Durchblutung und des Gefühlssinns, Waschen im warmen (nicht heißen) Wasser, sanftes und gründliches Austrocknen – insbesondere zwischen den Zehen
- Sorge um Zehennagelpflege – regelmäßiges Schneiden (aber nicht zu kurz)
- sorgfältiges Wählen von Schuhen – sie sollen ausreichend breit sein, in entsprechender Größe (Patienten bei denen es zur Entwicklung der Neuropathie kam, kaufen oft, wegen der Verschlechterung des Gefühlssinns, zu kleine Schuhe, im Gegensatz zu denen, die sie früher trugen), der Absatz hat klein und breit zu sein, empfohlen werden gebundene Schuhe
- vor jedem Anziehen der Schuhe ist zu prüfen, ob sich Innen keine scharfe Gegenstände, ausstehende Nähte oder gebogene Einlagen befinden
- Tragen von drucklosen Socken aus natürlichen Werkstoffen (zu enge Socken beeinträchtigen den Blutkreislauf)
- Schützen von Füssen gegen übermäßiges Nassmachen, Überanstrengen durch Übungen oder Erwärmung (z.B. durch elektrische Decke oder andere Energiequellen)
- Nichtgebrauchen von Schwielensalbe – vorausgesetzt, dass der Arzt andern anordnet
Sämtliche bemerkten Veränderungen im Fußbereich, wie Ödeme, Farbenänderung, Schwund des Gefühlssinns sind mit dem Arzt abzusprechen.
Es sind keine, sogar kleinste Verletzungen, Hautrisse oder Wunden zu missachten, sie sind immer mit sterilem Verband zu sichern und während Routinekontrollen beim Arzt zu zeigen. Bei fehlendem Heilungsfortschritt ist der Arzt zu kontaktieren.
Entshehungsursachen
Entstehungsursachen von Unterschenkelgeschwüren sind unterschiedlich, innerlich kompliziert und fast ausschließlich der endogen-innerer Herkunft.
Zweifellos jedoch besteht die häufigste Entstehungsursache von Unterschenkelgeschwüren in venöser Hypertonie und Aorteninsuffizienz.
Andere mögliche Ursachen von Unterschenkelgeschwüren:
- Arterielle Hypertonie: nekrotische Gefäßhautentzündung – Necrotic angiodermatitis (Martorell-Syndrom),
- Infektionen: Knochenmarkentzündung, Tuberkulose, Pyoderma gangraenosum, Lepra, Insektenstiche
- Gefäßentzündung: Polyarteriitis nodosa, rheumatoide Arthritis
- hämatologische Störungen: hämolytische Anämie, fibrynolytische Störungen
- neurologische Störungen: Entzündung der grauen Substanz des Rückenmarks, periphere Neuropathie (Diabetes)
- Tumore: Basalzellen-Mischtumor (Marjolin-Geschwür), Melanom, Kaposi-Sarkom, Lymphom
Auftreten
- 75 % aller Gefäßunterschenkelgeschwüren wird der venösen Hypertonie zugeschrieben – venöse Geschwüre
- 15%, außer der venösen Hypertonie, entsteht auch infolge der Arteriosklerose – Mischgeschwüre
- 10% bilden arterielle Geschwüre
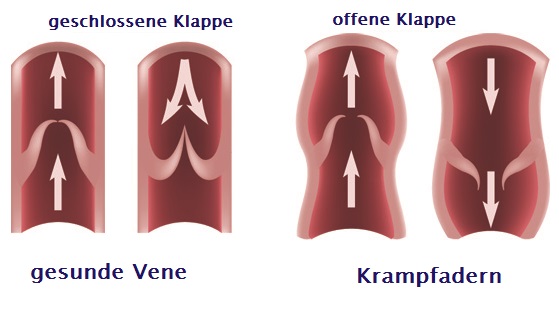
Venöse Geschwüre entstehen infolge der stark benachteiligten Leistung vom Venengefäßsystem des Beins. Bei fortgeschrittener Veneninsuffizienz der unteren Extremitäten kommt es zu Störungen des Venenkreislaufs und Beschädigung von Venenklappen – was zur Stauung des Bluts und dessen erhöhtem Druck in Venengefäßen führt. Die Klappen kontrollieren den Durchfluss des Blutes in der Weise, damit es nur in die Herzrichtung strömt und nicht zurückfließt. Bei Beschädigung und fehlerhaftem Funktionieren der Klappen läuft das Blut wieder in die untere Extremität. Der Blutdruck im Venensystem steigt und verursacht bei vernachlässigter Behandlung die Beschädigung weiterer Klappen und Oberflächenvenen. Die Venenwände verlieren ihre Elastizität und Spannkraft, schwellen an. Für Bedürfnisse der Behandlung und Vorbeugung der erneuten Entstehung von Geschwüren ist die Feststellung von Stellen der Veneninsuffizienz von enormer Bedeutung.
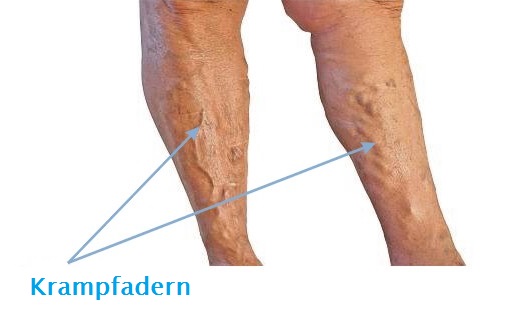
Risikogruppen
- Adipositas
- Arbeit im Sitzen oder Stehen, die zur Blutstauung in Venen der unteren Extremitäten führt
- genetische Faktoren – Auftreten von Krampfadern bei Eltern
- Alter, am meisten sind Personen nach dem 60. Lebensjahr gefährdet
- Geschlecht, statistisch gesehen treten Krampfader häufiger bei Frauen, als bei Männern auf
- Anzahl von Schwangerschaften (je mehr, desto höheres Risiko der Entstehung von Krampfadern)
- Verstopfung
- Plattfuß
- oral verabreichte Antibabypillen
- hohe Körpergröße
Symptome
Anfangsetappe der Veneninsuffizienz: Schmerzgefühl der Beine, besonders in Abendstunden, Entstehung von sog. Besenreisern und retikulären Venen. Die nächste Entwicklungsetappe der Krankheit sind: auftretende Ödeme um die Knöchel, dann Ödeme am ganzen Unterschenkel. Anfangs lassen die Ödeme nach der nächtlichen Erholung nach, später sind sie dauerhaft. Mit der Zeit können Krampfadern, also feste Erweiterung von Oberflächenvenen, entstehen.
Bei fortgeschrittener Insuffizienz vom Venensystem der unteren Extremitäten treten auch trophische Hautveränderungen auf, also Verfärbungen, Hautausschläge und Verhärtungen. Dann kommt es zum Jucken, Ekzemen, Beschädigungen der die Krampfadern bedeckender Haut, was unvermeidlich zur Entstehung von schwerheilenden Wunden, genannt als Unterschenkelgeschwüren, führt.
Lokalisierung
- Typische Venengeschwüre befinden sich über dem Innenknöchel des Unterschenkels.
- Kreislaufbedingte (arterielle) Geschwüre befinden sich am Rücken von Zehen, Ferse oder vorderer Unterschenkeloberfläche.
- Rheumatische Geschwüre umfassen am häufigsten die seitliche und hintere Oberfläche der distalen Unterschenkelteils, sowie die Gegend des Sprunggelenks.
Beim wem Rat holen
Natürlich in erster Reihe beim Hausarzt, der eine Überweisung zum Chirurgen gibt. Derzeit ist die beste Diagnostikmethode von Veneninsuffizienz die Ultraschalluntersuchung mit buntem Doppler.
Welche Behandlung
Bei Geschwüren, die die Folge von fortgeschrittener Veneninsuffizienz, Unterschenkelödemen, nicht behandelten Krampfadern bilden, wird standardmäßig das vielseitige Behandlungsmodell angewandt, das folgendes umfasst:
- örtliche Wundbehandlung – Behandlung mit Verbänden,
- Kompressionstherapie – Behandlung mit Binden oder Spezialstrümpfen,
- Pharmakotherapie – Behandlung mit Pharmazeutika – Arzneimittel,
- und endgültige Beseitigung des venösen Reflux – chirurgische Behandlung.
Die örtlichen Maßnahmen haben die Beschleunigung der Reinigung von Geschwüren aus nekrotischen Geweben, sowie Anregung des Heilungsprozesses zum Zweck. Ziel der konservativen Behandlung besteht in Wendung von Folgen der venösen Hypertonie, Verbesserung des venösen Rückflusses, also – Verkleinerung des Ödems. Die Grundlage der konservativen Behandlung bildet die Kompressionstherapie. Sie erhöht den örtlichen hydrostatischen Druck und vermindert den Druck in Oberflächenvenen bei Reduzierung des Transsudats aus Gefäßen. Dank sukzessiver Kompression wird die Durchblutung in Venen des tiefen Systems beschleunigt. Ein äußerst wichtiges Element der konservativen Behandlung ist die Pharmakotherapie.
Die Behandlung von Unterschenkelgeschwüren ist schwer und mühsam, deshalb, um Kosteneinsparungen und Erfolg zu sichern, muss sie auf ehrlicher und systemischer Zusammenarbeit des Patienten mit dem Arzt beruhen.
Vorbeugung
Faktoren, auf die der Mensch Einfluss hat, sind GEWICHT und LEBENSWEISE.
GEWICHT:
- Abnehmen
LEBENSWEISE:
- mehr körperliche Aktivität, insbesondere Spaziergänge, Fahrradfahrern, Schwimmen. Körperliche Aktivität bewirkt die Ingangsetzung der sog. „Wadenpumpe“. Beinmuskelkrämpfe regen den Venenkreislauf an und drängen das Blut in die Herzrichtung durch – das Blut verbleit nicht in den Venen.
- Sorge um sich selbst auf dem Arbeitsplatz, insbesondere, falls man die ganze Zeit sitzen – Fußbänke, Vermeidung des längeren Verbleibens ohne Bewegung – sitzen oder stehen – bleibt. Ausführung von Übungen zur Ermöglichung der Arbeit von Wadenmuskeln – z.B. Marschieren im Stehen auf der Stelle, Rückenbeugung des Fußes beim Verbleben im Sitzen.
Falls es schon zu Störungen im Mikrokreislauf kommt, kann eine Korrektur durch Anwendung von fertigen Kompressionsprodukten:
- Kniestrümpfe
- Strümpfe
- Krampfaderstrümpfe
und Pharmakotherapie – immer eingeleitet durch Beratung mit dem Arzt oder Pharmazeuten, eingeführt werden.
Dr. habil. Maria T. Szewczyk
Abteilung für Chirurgische Krankenpflege beim Ludwik-Rydygier-Collegium-Medicum in Bydgoszcz an der Nikolaus-Kopernikus-Universität in Toruń
Bei Behandlung von Geschwüren, insbesondere in fortgeschrittener Form, wird eine vielseitige und interdisziplinäre Krankenpflege erfordert. Venengeschwüre gehören zu chronischen Wunden, ihr Heilungsprozess ist schwer und langwierig, sowie bedarf vieler Maßnahmen.(…)
Chronische Veneninsuffizienz und Venengeschwür
Bei etwa 80% Fällen besteht die Ursache von Unterschenkelgeschwüren in chronischer Veneninsuffizienz. Venengeschwüren bilden ihre endgültige und schwerste Komplikation. Bei Behandlung von Geschwüren, insbesondere in fortgeschrittener Form, wird eine vielseitige und interdisziplinäre Krankenpflege erfordert. Venengeschwüre gehören zu chronischen Wunden, ihr Heilungsprozess ist schwer und langwierig, sowie bedarf vieler Maßnahmen. Ausgedehnte und langanhaltende Wunden führen oft zur Einschränkung von Bewegungen im Sprunggelenk, Fußverformungen und dauerhafter Behinderung (Abb. 1, 2, 3, 4).
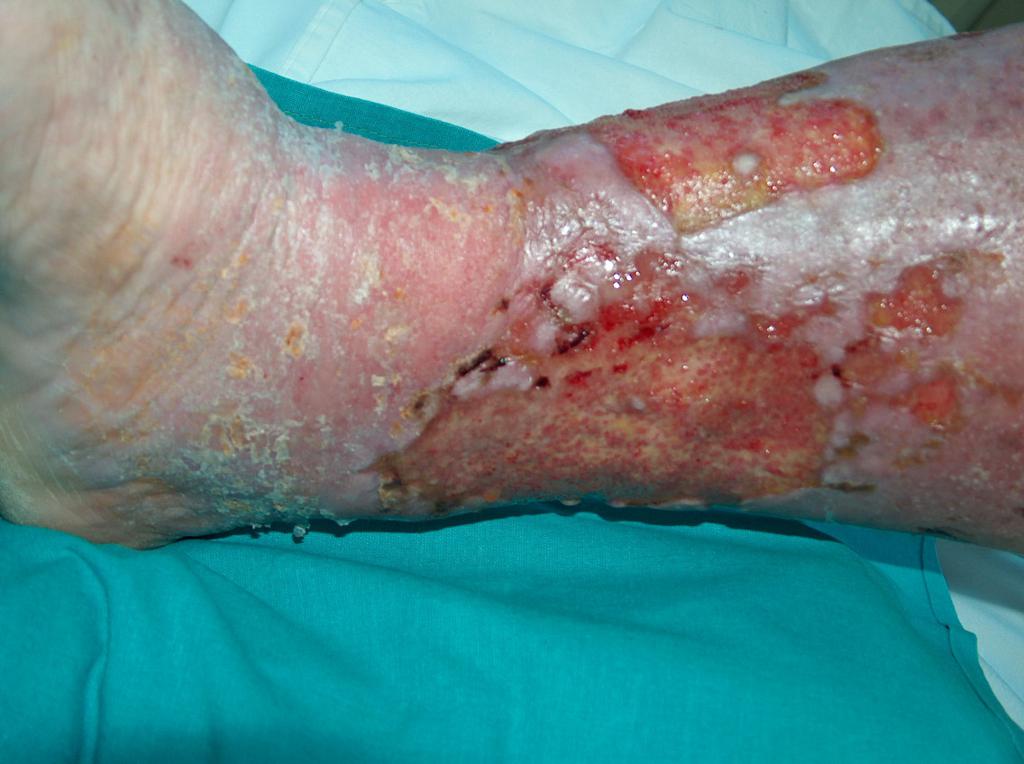
(eigenes Archiv der Autorin)
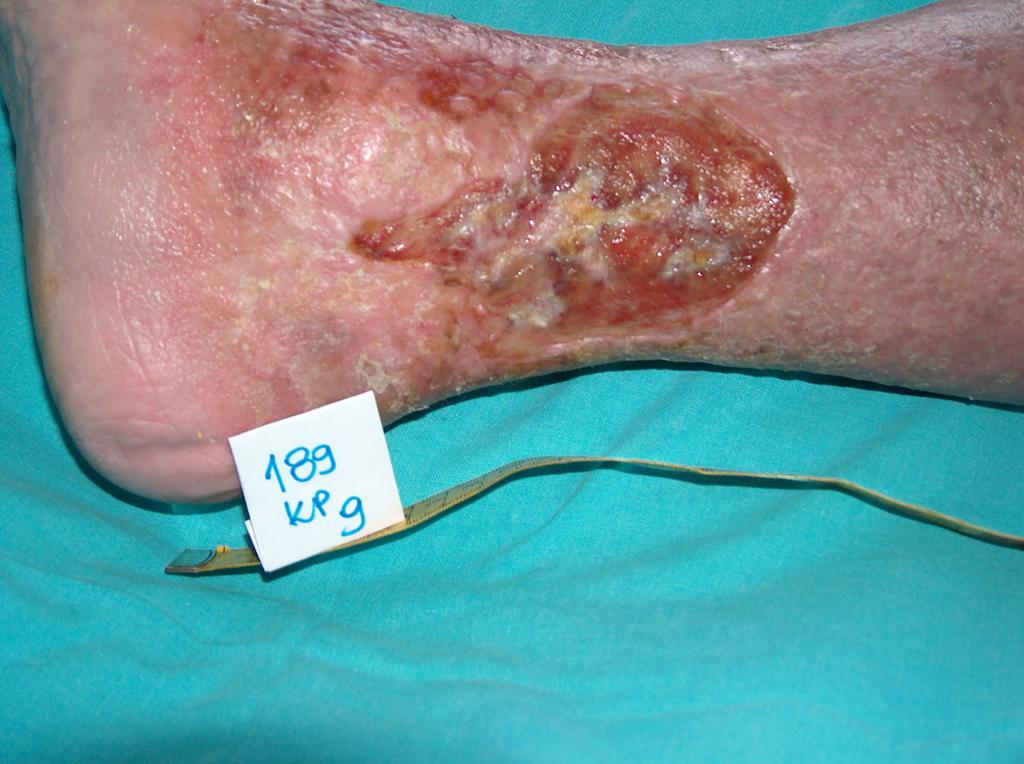
(eigenes Archiv der Autorin)
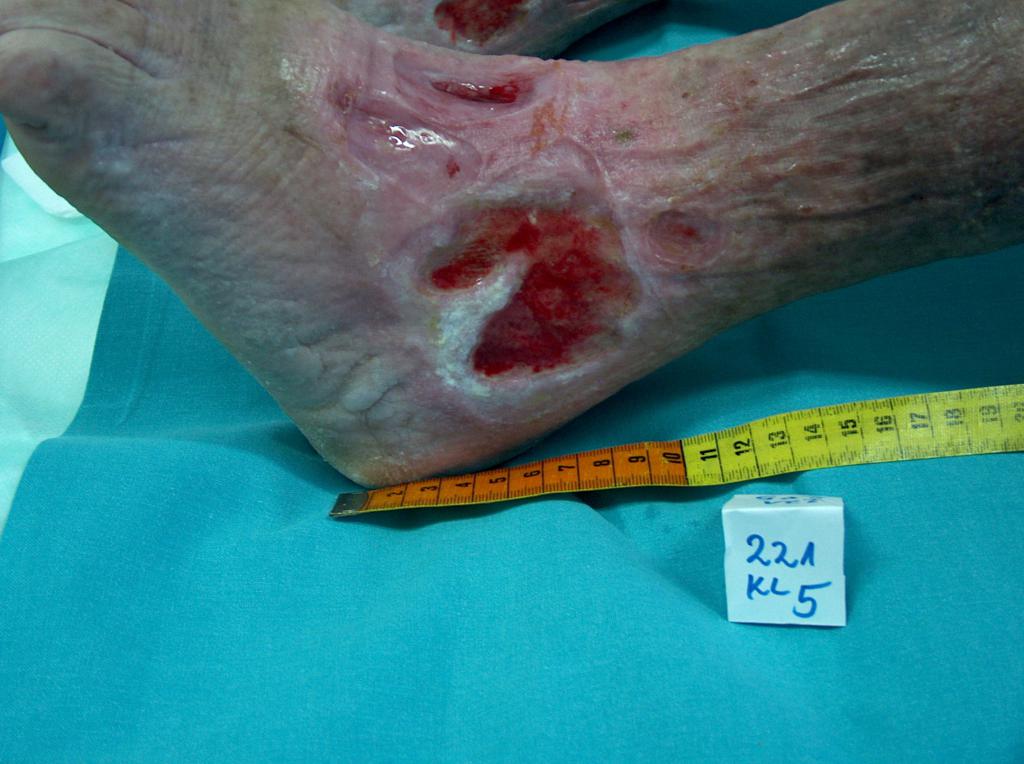
(eigenes Archiv der Autorin)
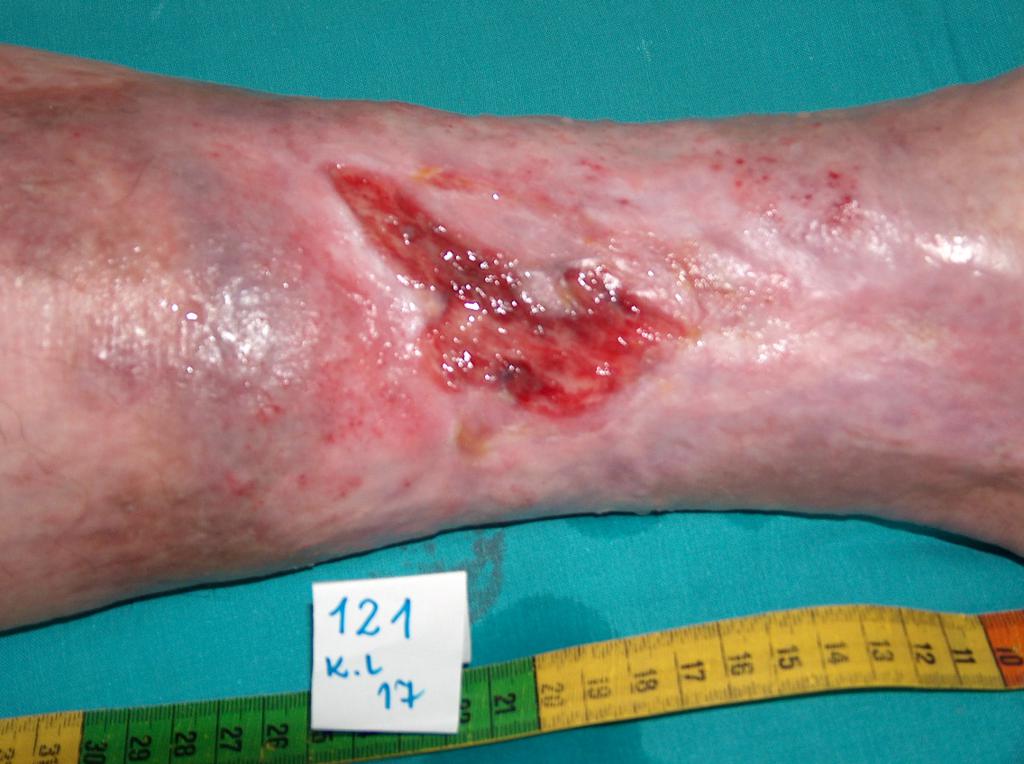
(eigenes Archiv der Autorin)
Die erste Behandlungsetappe ist Diagnostik und Ausführung von Ultraschalluntersuchung der venösen Gefäße, und dann kausale sowie lokale Behandlung. Ätiopathogenese, in der die Grundrolle die venöse Hypertonie spielt, erfordert in erster Reihe die Behebung oder Einschränkung von Kausalfaktoren. Die Ursache der Geschwürbildung besteht in Kreislauf-Störungen, die zur venösen Hypertonie in der Gegend der unteren Extremitäten führen. Sie betreffen pathologische anatomische und physiologische Veränderungen, die in mehreren aufeinanderfolgenden Etappen verlaufen. Sie finden ihren Anfang in überlasteter, und dann sackartiger oder spindelförmiger Erweiterung des Gefäßsystems in Form von Krampfadern. Begleitende Veränderungen umfassen: Minderung der Blutgefäßwand-Elastizität, Klappenschlussunfähigkeit und Venenblut-Reflex und (oder) Verschluss von Gefäßen des tiefen Venensystems (z.B. infolge der tiefen Venenthrombose). Langanhaltender hoher hydrostatischer Druck verursacht mit der Zeit die Erhöhung der Gefäßdurchlässigkeit und das Durchgehen – zuerst der Exsudatflüssigkeit und dann der Blutzellen. In der sog. Unterschenkelgegend der Haut (am häufigsten auf mittlerer Unterschenkeloberfläche) erstehen trophische Veränderungen, anfangs als Hyper- und Überpigmentierung, und später in Form der Entzündung, Fibrose und Verdünnung des Hautgewebes. Auf Grundlage dieser Veränderungen kann sich ein Geschwür bilden. Eine direkte Entstehungsursache der Wunde kann jedoch nicht nur in progressiven Aufbauveränderungen der Haut, sondern auch selbständiger Krampfader-Zerreißung oder kleiner mechanischer Verletzung bestehen. Den sog. goldenen Standard der konservativen Therapie von Venengeschwüren bildet die Kompressionstherapie. Als nächstes wird die lokale Wundbehandlung bei Nutzung von aktiven Feuchtigkeits- und/oder Bio-Verbänden angewandt.
Kompressionstherapie
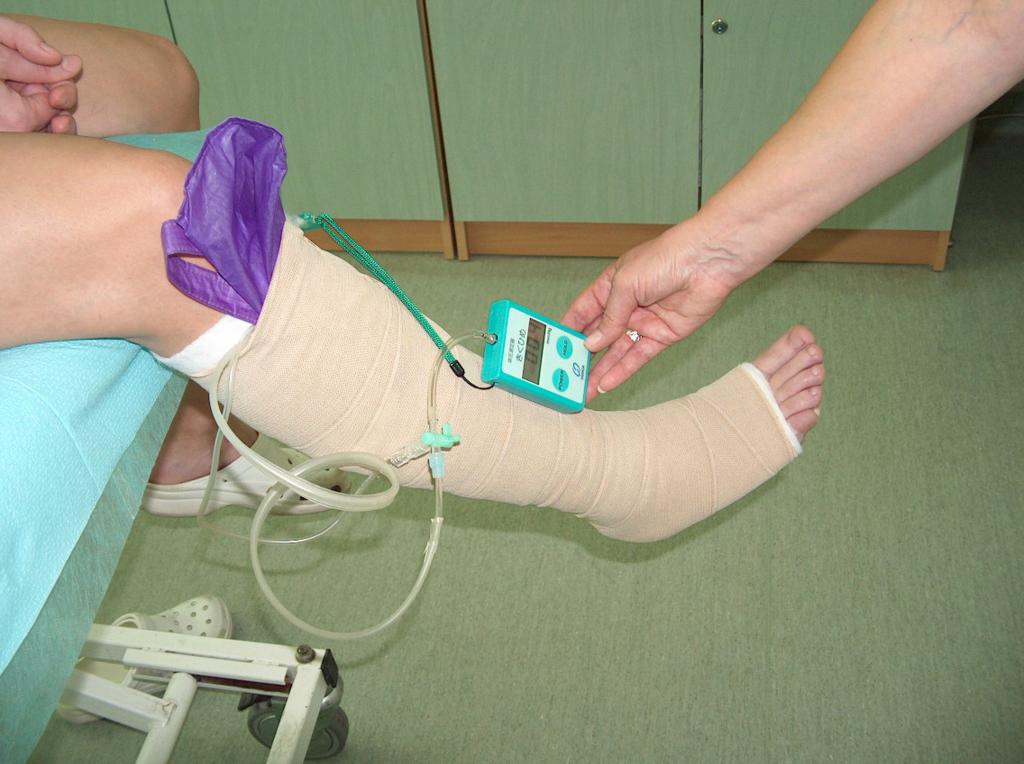
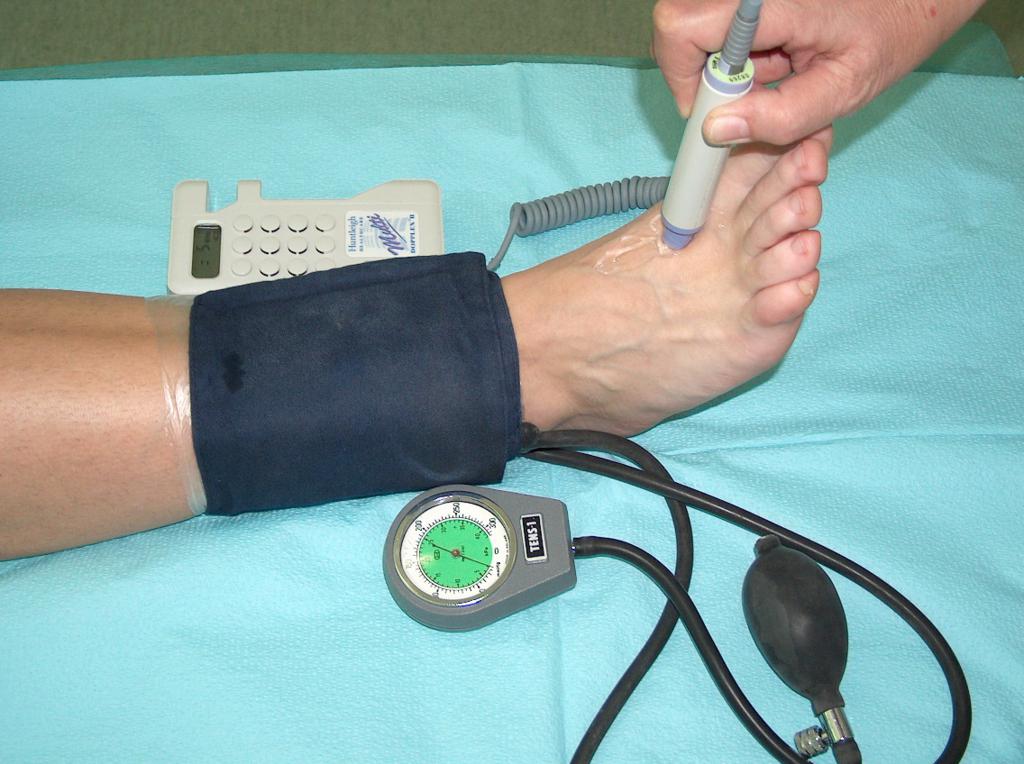
Bei der konservativen Therapie ist die Kompressionstherapie entscheidend, die auf Therapie mit individuell angepasster Kraft mittels Druckverbänden beruht. Es können im Hinblick auf den Druckgrad entsprechend gewählte Verbände (Binden), sowie Fertigerzeugnisse in Form von Kniestrümpfen, kurzen und langen Strümpfen sowie Strumpfhosen sein. Die Kompressionstherapie bei Nutzung von Bandagen hängt u.a. vom Stoff, aus dem diese gefertigt wurden, sowie Art und Weise des Anlegens vom Verband um die Extremität ab. Die Anwendung der Kompression reduziert im großen Maße die venöse Hypertonie im Oberflächensystem, verbessert die Effektivität der Muskelpumpe, vermindert die Venenstauung und stellt hydrostatische Bedingungen für den Abfluss des Blutes aus den Gefäßen wieder her. Die Kompressionstherapie ist nur dann erfolgreich, falls der Druckgrad abhängig vom Stadium der Veneninsuffizienz angewandt wird, d.h. von Insuffizienz im oberflächlichen, transfaszialen und tiefen Venensystem abhängt. Zur Bestimmung des Grenzflächendrucks der Kompression dient der Kikuhime-Apparat. Mit dessen Hilfe wird der erforderliche Druck gesichert. (Abb. 5)
(eigenes Archiv der Autorin)
Ähnliche Ergebnisse kann auch die Massage – sowohl intermittierende pneumatische Kompression (Abb. 6), als auch Handmassage, die die Schwellung reduziert und Rückfluss des Venenblutes in die Herzrichtung in Ordnung bringt – geben.
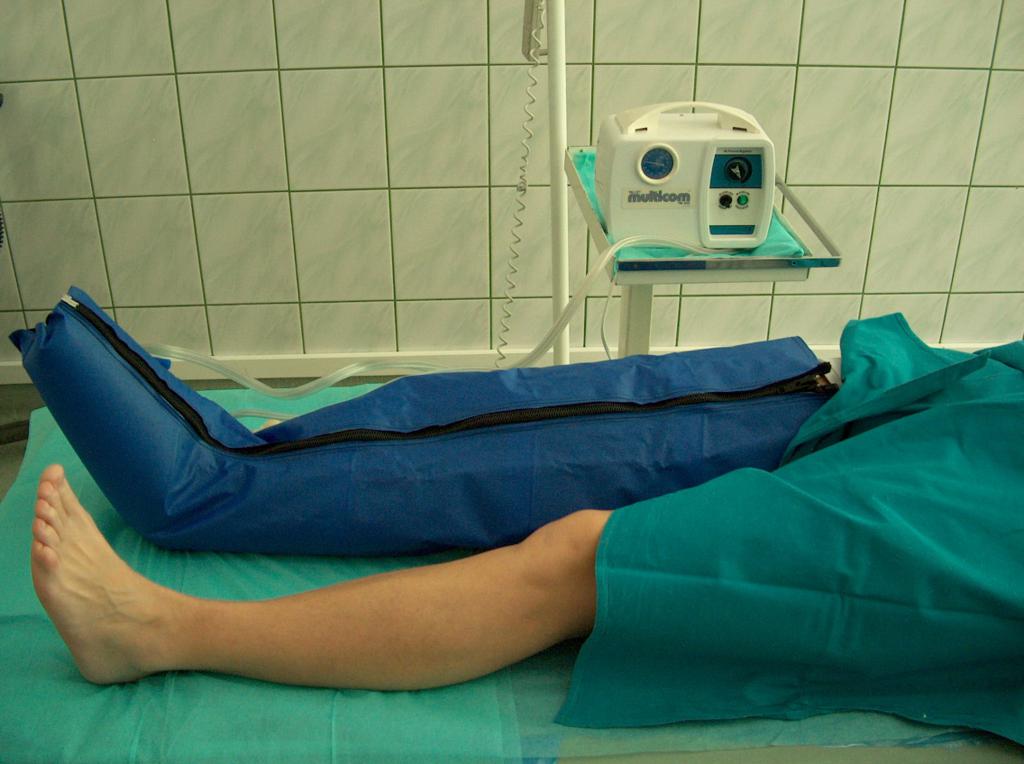
(eigenes Archiv der Autorin)
Vor Anwendung der Kompressionstherapie ist der Zustand des peripheren Kreislaufes zu prüfen. Die Nutzung der Kompressionstherapie beim Kranken mit gestörter Arteriendurchblutung kann zur Verstärkung der Ischämie, Nekrose und Extremität-Amputation führen. Daher ist zuerst die Doppler-Ultraschalluntersuchung auszuführen und der Knöchel-Arm-Index zu bestimmen (Abb. 7).
(eigenes Archiv der Autorin)
Lokale Behandlung
Lokale Behandlung umfasst zusammen mit der Kompressionstherapie u.a.: Entfernung der Nekrose und Reinigung der Wunde, feuchte Wundbehandlung, Pflege der Haut um die Wunde.
Verunreinigungen, Oberflächennekrose, die bis in die Dermis reicht, können sowohl konservativ, z.B. mechanisch, enzymatisch, autolytisch, als auch chirurgisch beseitigt werden. Das nekrotische Gewebe, das die Unterhautschichten umfasst, erfordert sofortige OP, die auf Entfernung des krankhaft veränderten Gewebes mittels Skalpell und Scheren beruht. Außerdem kann das VAC-Reinigungssystem angewandt werden. Über die Art und Weise der Nekrosenentfernung entscheidet die Lokalisation, Platzierung und Tiefe des Geschwürs, Menge des Exsudats in der Wunde sowie allgemeiner Zustand des Kranken. Große Bedeutung bei Wahl der Reinigungsmethode hat auch die Art und der Umfang der von Nekrose befallenden Strukturen. Mechanische Wundreinigung gibt, ähnlich wie chirurgische Behandlung von Wundrändern, sofortigen Effekt der Entfernung von nektonischen Elementen. Autolytische Reinigung ist ein natürlicher Prozess, der in der richtig heilenden Wunde selbständig vorgeht. Sie ist das Ergebnis der Aktivität von proteolytischen Enzymen und Phagozyten, die sowohl initiiert, als auch durch Erhaltung der feuchten Umgebung im Wundboden unterstützt werden kann. Geringe Verstärkung dieser Prozesse in der Reinigungsphase kann die Einführung in die Wunde von fertigen proteolytischen Enzymen und Nutzung der enzymatischen Reinigung erfordern. Die Reinigung der Wunde und Entfernung von Nekrose reduziert das Risiko von Infektion und Entwicklung lokaler Entzündung. Ziel der Therapie besteht in Vorbereitung der Wunde für weitere proliferative Prozesse und deren Stimulation, sowie Erhaltung von optimalen die Heilung begünstigenden Bedingungen. Es ist zu beachten, dass Venengeschwüre im großen Maße dem Infektionsrisiko ausgesetzt sind. Dieses kann durch verschiedene Mikroorganismen-Arten (Viren, Bakterien und Pilze) verursacht werden, jedoch bilden Bakterien, darunter Staphylokokken und Streptokokken, Pseudomonas und Escherichia coli, den häufigsten ätiologischen Faktor. Bei Vermehrung in der Wurde scheiden Bakterien in das Wundbett eigene Metaboliten und Toxine aus und zerstören die wandernden Fibroblasten und knospenden Gefäße sowie schränken den Fortschritt des Heilungsprozesses ein. Nichtkontrollierte Infektion kann sich im Inneren der Wunde ausbreiten, und das Nachbargewebe infiltrieren und zur Entwicklung von Sepsis führen.
Das Infektions- und Entzündungsrisiko wird zusätzlich durch Spülung des Wundbodens mit Lösung des antiseptischen Mittels verringert. Ihre Konzentration sollte nicht nur den bakterientötenden oder bakterienstatischen Effekt hervorrufen, sondern auch sicher für gesunde Gewebe sein und keine zytotoxischen oder heilungshemmende Effekte verursachen. Nur ein Mittel, das die vorstehenden Kriterien erfüllt, kann auf die Wundoberfläche sicher angewandt werden (z.B. Octenisept, das eine Mischung von Octenidindihydrochlorid und Phenoxyethanolum in sicherer Konzentration für die Haut und Schleimhaut ist). In begründeten Fällen werden allgemeine Antibiotika verabreicht, jedoch sind diese nicht lokal anzuwenden. Um natürliche Reinigungs- und Aufbauprozesse zu unterstützen, ist die saubere Wunde mit aktivem Verband, der die Kriterien der feuchten Wundbehandlung erfüllt, zu versehen.
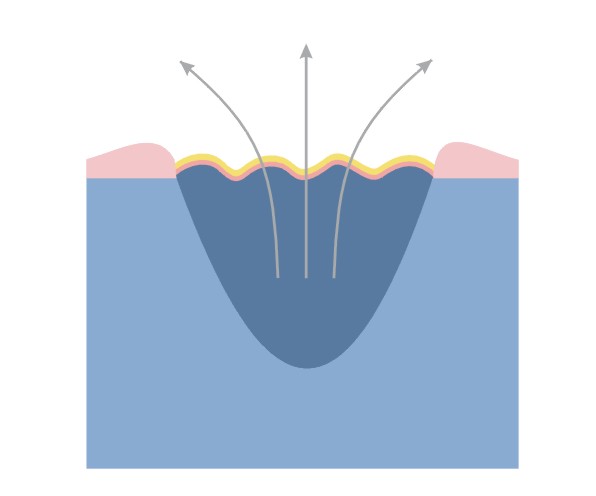
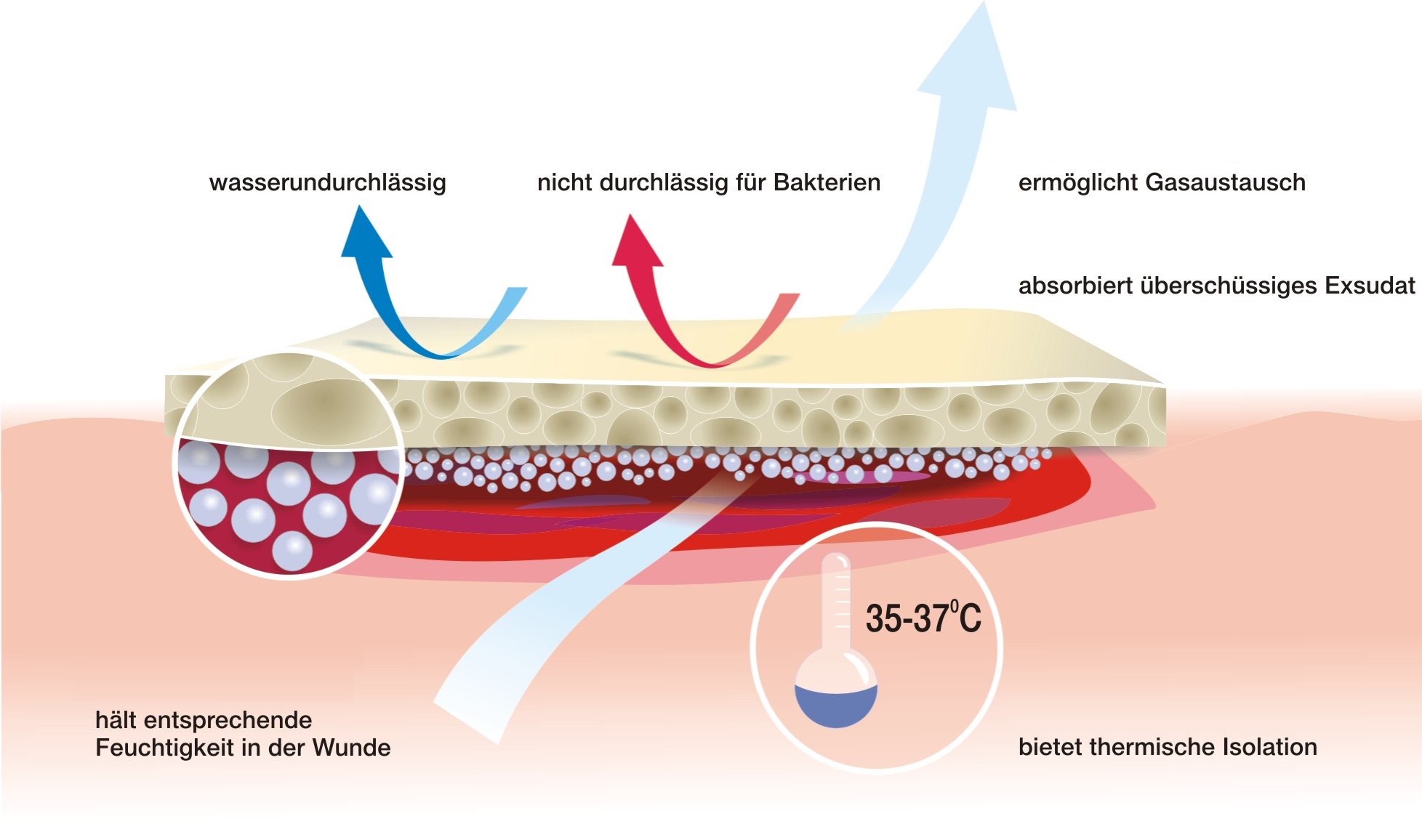
Feuchte Wundbehandlung
Merkmale eines „idealen” Verbands, die aufgrund der Untersuchungen von Winter (1962) und dessen Nachfolger bearbeitet wurden, erfüllen Verbände der neuen Generation. Die erhalten im Wundbett eine entsprechende Feuchtigkeit, die die Bildung des Schorfes und Austrocknung der Geschwüroberfläche verhindert. Die feuchte Wunde heilt zweimal schneller und in mehr geordneter Weise, weil die feuchte Umgebung sowohl die Proliferation, als auch Wanderung von gebildeten Zellen stimuliert und gleichzeitig deren optimale Verschiedenheit sichert.
Merkmale des o.g. Verbands, der den natürlichen Heilungsprozess unterstützt, wurden 1991 durch Tuner und Mitautoren bearbeitet:
- erhält feuchte Umgebung im Wundbett,
- besitzt große Aufnahmefähigkeit, reguliert den Überfluss am Exsudat,
- haftet nicht an die Wundoberfläche an, ermöglicht eine schmerzlose und atraumatische Veränderung,
- schützt die Wunde vor Durchdringen von krankheitserregenden Mikroorganisen und Außenverunreinigungen,
- ist atoxisch und nicht allergisch,
- erhält die richtige Temperatur der Wunde, die der Körpertemperatur ähnlich ist,
- unterstützt den Heilungsprozess auf jeder Heilungsetappe.
Verbände der neuen Generation, die die o.g. Kriterien erfüllen, werden in mehreren Gruppen, unterschiedlich im Hinblick auf die Struktur und Anwendung, hergestellt. Sie sind für verschiedenartige Wunden, abhängig von Ätiologie, Heilungsphase, Tiefe der Gewebebeschädigung, Eigenschaft des Exsudats und Vorhandensein der Entzündung, bestimmt.
Diese Verbände besitzen verschiedene Fähigkeiten zur Aufhaltung des Exsudats, dessen Ausscheidung sich in jeweiligen Heilungsphasen verändert. Neben dem Außenschutz und Regulierung des Feuchtigkeitsniveaus hat der Verband auf jeder Heilungsetappe andere, wichtige Aufgaben zu erfüllen.
Hautpflege
Die Behandlung bei chronischer Veneninsuffizienz erfordert in Zuständen der Abschwächung von Schutzfunktion der Haut besonders sorgfältige Pflege und Konzentration von Maßnahmen, die auf Koordinierung und Regeneration der natürlichen Schutzbarriere der Epidermis beruhen. Eine der wichtigsten Pflegemaßnahmen, die bei Sorge um die Hautintegrität vorgenommen werden, ist die Erhaltung von Sauberhit des Körpers, darunter Extremitäten. Die während den Hygienemaßnahmen angewandten Reinigungsmittel sind entsprechend zu wählen, insbesondere wenn es um diese Krankengruppe geht. Detergentia haben die Entfernung der auf der Körperoberfläche vorhandenen Verunreinigungen und Reduzierung der darauf existierenden Mikroorganismen zum Zweck, falls es ohne Verletzung der Schutzbarriere der Epidermis möglich ist. Weil der Lipoidmantel „bindende“ Eigenschaften hat, und allein das Wasser nicht imstande ist, diese zu bekämpfen, es ist erforderlich, dass das Reinigungsmittel oberflächenaktive Stoffe, sog. Tenside, enthält. Empfohlen sind milde Mittel, die den pH-Wert in den Grenzen 5,5 aufweisen, oder flüssige Mittel mit dem Zusatz der die Produktazidität modifizierenden Stoffe (z.B. Phosphor-, Zitronensäure, Natriumhydroxid, Triethanolamin), die um physiologische Lipoide, Ceramide bereichert werden, sowie Anfeuchtungsfaktoren, die mindestens zum Teil den Verlust von Lipoiden, verursacht durch die Wirkung von Detergentia, kompensieren.
(eigenes Archiv der Autorin)
Nach gründlicher Reinigung wird die Applikation von Mitteln empfohlen, die die Regeneration fördern und das Feuchtigkeitsniveaus der Epidermis erhöhen. Diesem Zweck dienen biologisch neutrale Stoffe, die die Hautbehandlung und -pflege unterstützen, sog. Emollientien. Dank den Anfeuchteigenschaften erhöhen sie den Wassergehalt in der Hornschicht und verbessern die biophysische Beschaffenheit der Epidermis (Abb. 8). Emollientien sind in Form von Kremen, Lotions, Salben und Emulsionen erhältlich, die sich im Hinblick auf die Konsistenz unterschieden, jedoch zu einem Zwecke dienen – Befeuchten und Einfetten der ausgetrockneten Haut. Mittel mit leichterer Konsistenz, wie Lotions, ermöglichen die Applikation von dünner Schicht. Bei Anwendung auf sensible Haut haben sie kein Alkohol, Metalle, Geruchsmittel und Talk zu enthalten. In Sonderfällen haben sie nur hydrophile Bestandteile, die auf Basis von Wasser erzeugt werden, aufzuweisen. Beim Auftragen auf die Haut ziehen sie schnell ein, und nach der Reinigung lassen sie keine überflüssigen Reste.
Literatur:
- Benbow M, Burg G, Comacho Martinez F, und Mitautoren. Guidelines for the outpatient treatment of chronic wound and burns (Hinweise über ambulante Behandlung von chronischen Wunden uns Verbrennungen). Blackwell Science, Berlin-Vienna 1999; 12-21.
- Szewczyk MT, Jawień A.: Wybrane aspekty zachowawczego leczenia owrzodzeń żylnych. Część I: Kompresjoterapia. Postępy [Ausgewählte Aspekte der konservativen Behandlung von Venengeschwüren. Teil I: Kompressionstherapie. Fortschritte]. Dermatol. Alergol. 2005; XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, und Mitautoren. Sustained compression and healing of chronic venous ulcers [Erhaltener Druck und Heilung von chronischen Venengeschwüren]. Br Med J 1998; 298: 1159-61.
- Ciecierski M, Jawień A, Obraz kliniczny przewlekłej niewydolności żylnej. Przewodnik lekarza [Klinisches Bild der chronischen Veneninsuffizienz. Handbuch für Ärzte]. 2004; 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing [Wann ist der Hydrokolloidverband anzuwenden]. Nursing 1999; 29,11: 20–23.
- Szewczyk MT, Jawień A, Piotrowicz R. Leczenie owrzodzeń żylnych. Przewodnik lekarza [Behandlung von Venengeschwüren. Handbuch für Ärzte]. 2004; 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. Zastosowanie kompresji w chorobach żył. Przewodnik lekarza [Anwendung von Kompression in Venenerkrankungen. Handbuch für Ärzte]. 2004; 8(68): 58-64.
- Jawień A., Szewczyk MT.(unter der Redaktion) Owrzodzenia żylne goleni [Unterschenkelvenengeschwüre]. Twoje Zdrowie. 2005.
- Jawień A., Szewczyk MT.(unter der Redaktion) Kliniczne i pielęgnacyjne aspekty opieki nad chorym z owrzodzeniem żylnym [Klinische und pflegebedingte Aspekte der Pflege von Kranken mit Venengeschwüren]. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. und Mitautoren Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous ulcers [Bewertung der Wirksamkeit von Polyurethan-Schaumverbänden in Behandlung von stark sickernden Venengeschwüren]. Acta Angiol. 2007 T.13; 2: 85-93
- Placek W. Rola podłoży i emolientów w profilaktyce i przywracaniu bariery naskórkowej. Dermatologia Estetyczna [Rolle von Böden und Emollientien in der Prophylaxe und Wiederherstellung der Epidermisbarriere. Ästhetische Dermatologie]. 1999; 4: 174-178.
- Korinko A. Yurick A. : Maintaining skin integrity [Erhaltung der Hautintegrität] Am J Nurs 1997 (2):40-44
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Sucha skóra – patogeneza, klinika i leczenie. Postępy Dermatologii i Alergologii [Trockene Haut – Pathogenese, Klinik und Behandlung. Fortschritte der Dermatologie und Allergologie] 2003; XX,2: 98-105.
- Szewczyk MT, Jawień A. Zalecenia specjalistycznej opieki pielęgniarskiej nad chorym z owrzodzeniem żylnym goleni. Pielęgniarstwo Chirurgiczne i Angiologiczne [Anordnungen der Fachpflege von Kranken mit Unterschenkelvenengeschwüren. Chirurgische und Angiologische Krankenpflege]. 2007; 3(1): 95-129.
Entstehungsursachen
Die Ursache der Dekubitusentstehung besteht in Ischämie infolge des Drucks auf Venen und Arterien. Das Risiko der Dekubitusentstehung hängt von Dauer der Druckkraft ab – je länger die Druckdauer oder höher die Druckkraft, desto größere Wahrscheinlichkeit der Dekubitusbildung.
Bei gesunden Personen verursacht der sich verlängernde Druck Schmerz, die zur Änderung der Position zwingt.
Bewusstlose oder stillliegende Personen haben keine Möglichkeit, gedruckte Stellen automatisch zu entlasteten und den Kreislauf zu verbessern, somit gehören sie zur Gruppe von Personen mit erhöhtem Risiko zur Dekubitusbildung.
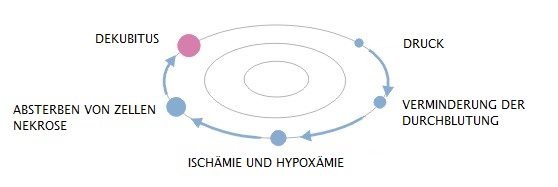
Pathomechanismus der Dekubitusbildung:
- üblicher Druck, also Druck, der auf die Weichgewebe von einer Seite durch das Gerippe, und von der anderen Seite durch festen Boden ausgeübt wird
- Reiben mit der Körperoberfläche des Kranken gegen die Bettwäsche, z.B. bei Anwendung ungeeigneter Technik der Positionsänderung
- seitliche Zugkräfte, mit denen wir direkt auf die Körperoberfläche des Kranken einwirken
Risikogruppen
Das Risiko der Dekubitusentstehung bei allen Personen mit dauerhafter Einschränkung von Fähigkeiten zur selbständigen Bewegung, die die meiste Zeit im Bett oder Rollstuhl verbringen.
Faktoren, die das Risiko der Dekubitusentstehung erhöhen:
- Alter
- Gewicht
- Ernährungszustand
- Funktion des Schließmuskels der Harnröhre und Afters
- Bewusstseinszustand
- Diabetes, Arteriosklerose
- Steroidtherapie
Symptome
Dekubitalgeschwüre teilen sich nach dem Fortschritt der Symptome in 4 oder 5 Graden. Nämlich:
- Grad 1 – unter dem Druck erblassende Rötung, reaktive Hyperämie und Rötung in Antwort auf den einwirkenden Druck, Mikrokreislauf ist noch nicht beschädigt.
- Grad 2 – unter dem Druck nicht erblassende Rötung, Mikrokreislauf ist beschädigt, es entsteht Entzündung und Anschwellung des Gewebes, manchmal Hautschädigung, örtliches Schmerzgefühl.
- Grad 3 – Schürfung, Risse in der Epidermis und Beschädigung der ganzen Hautdicke bis zur Grenze mit dem Unterhautgewebe, Blase, gut abgetrennte Wundenränder, umgeben mit Ödem und Erythem.
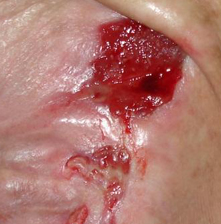
- Grad 4 – Beschädigung erstreckt sich in Richtung des Unterhaufettgewebes, die Geschwürbildung kann frei von Nekrose und Entzündung sein und mit reinem Granulationsgewebe bedeckt werden, oder kann die Nekrose das Fettgewebe oder umgebende Hautschichten umfassen. Der Boden kann mit schwarzer Nekrose bedeckt werden.
- Grad 5 – Vorhandensein der fortgeschrittenen Nekrose, die sich in Richtung der Faszien und Muskel erstreckt, die Zerstörung kann auch Gelenke und Knochen umfassen – übler Geruch und starker Ausfluss des eitrig-nekrotischen Materials, in der Wunde befinden sich zerfallende Gewebemassen und schwarze Nekrose.
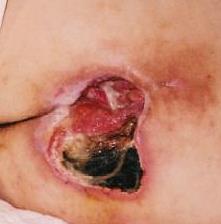
Lokalisierung
Dekubitalgeschwüre entstehen an Stellen, wo die Entfernung zwischen den Knochenausbuchtungen und Hautoberfläche am kleinsten ist oder anders gesagt – an Berührungsstellen von Haut mit dem Boden, wo der Druck am größten ist. Am häufigsten bilden sich Dekubitalgeschwüre in Umgebung des Kreuzbeins, Steißbeins, Gesäßes, an Fersen oder Hüften.
Die obigen Abbildungen zeigen Berührungsstellen der Haut mit Boden bei verschiedenen Positionen des Kranken im Bett.
Bei wem Rat holen
Selbstverständlich in erster Reihe beim Hausarzt.
Die Behandlung von Dekubitalgeschwüren gehört zu Kompetenzen des Arztes oder der Krankenschwester, die einen Fachkurs im Bereich der Behandlung von chronischen Wunden abgeschlossen hatte. Die Kompetenzen der Krankenschwester sind auf die Behandlung von Dekubitalgeschwüren des Grades 1 bis 3 beschränkt.
Manchmal erfordert der Zustand der Wunde ihre chirurgische Reinigung, in diesem Fall werden wird durch den Hausarzt zum Facharzt für Chirurgie überwiesen.
Die Behandlung von Dekubitalgeschwüren ist schwierig und langandauernd, damit sie nicht zu teuer und erfolgreich wird, muss sie auf offener und systematischer Zusammenarbeit des Patienten mit dem Arzt beruhen und mit intensiver, professioneller Pflege verbunden sein.
Welche Behandlung
Vor allem unter Betreuung des Arztes oder Krankenschwester.
Dekubitalgeschwüre werden lokal behandelt, die Wunde wird mit entsprechenden Verbänden gesichert.
Ein sehr wichtiger Bestandteil der Behandlung ist auch richtige Patientenpflege, zu der folgendes gerechnet wird:
- Positionsänderung – der Patient sollte nicht auf dem Dekubitus liegen
- Legen des Patienten auf der Antidekubitusmatratze
- Sicherung von kranken Stellen mit speziellen Antidekubitusrollen und -stützen
- entsprechende Ernährung und Bewässerung des Kranken
- Kontrolle von begleitenden Krankheiten
Die erfolgreichste Behandlungsform von Dekubitalgeschwüren ist die Anwendung von speziell zu diesem Zwecke entworfenen Verbänden, also sog. Spezial- und modernen Verbänden, die in der Wunde eine feuchte Heilungsumgebung bilden.
Die Wahl eines geeigneten, wirksamen Verbands besteht in richtiger Diagnose der in der Wunde verlaufenden Prozesse. Um dies zu erleichtern, kann die bunte Wunden-Klassifikationsmatrix verwendet werden, die sich auf Beobachtung der Phänomene, die in jeweiligen Heilungsphasen erfolgen, beruht.
Bunte Wunden-Klassifikationsmatrix:
Schwarze Wunden
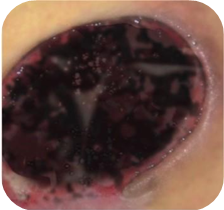
Wunden mit schwarzer Nekrose erfordern:
- Erhaltung der feuchten Umgebung
- Entfernung des nekrotischen Gewebes zwecks Initiierung des Heilungsprozesses
Der Heilungsprozess erfolgt nicht unter dicken Schichten des nekrotischen Gewebes, um ihn zu beginnen, ist zuerst die Nekrose zu entfernen. Zur Wahl stehen zwei Grundverfahren zur Entfernung von Nekrose vom Boden der Wunde:
- chirurgische Wundbehandlung – beruht auf mechanischer Entfernung des nekrotischen Gewebes zwecks Enthüllung von gesunden Hautstrukturen für Initiierung des Heilungsprozesses.
- Anwendung von interaktiven Verbänden – beruht auf dem Anlegen des Verbands auf die Wunde, der den Autolyse-Prozess, also natürlichen Wundbehandlung durch den Organismus, stimuliert. In diesem Fall verursachen Enzyme, die durch beschädigte Wundzellen erzeugt werden, den Zerfall der Nekrose. Die wirksamsten in dieser Gruppe sind Hydrogel-Verbände, darunter Medisorb G.
Empfohlene Verbände für schwarze Wunden:
- Medisorb G – Hydrogel-Verband
Gelbe Wunden
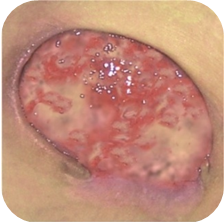
Wunden mit gelbem, verflüssigtem nekrotischem Gewebe erfordern:
- Erhaltung der feuchten Umgebung
- Aufnahme des Überflusses am Exsudat zusammen mit Resten des nekrotischen Materials
Wunden mit Kolliquationsnekrose charakterisieren sich durch erhöhten Sekretionsgrad. Die am Wundboden verbleibende Nekrose ist flüssig. Solche Wunden bilden eine ideale Umgebung für Entwickelung von Mikroorganismen, deshalb werden sie oft infiziert. Aufgaben des Verbands sind im diesen Fall die Aufnahme des Exsudats und nekrotischen Materials, Verflüssigung der zu trockenen und dichten Nekrose, Nichtzulassung zur Austrocknung der Wunde, Schutz von Nebenverletzungen.
Empfohlene Verbände für gelbe Wunden (abhängig von Exsudat-Menge und Wundtiefe):
- Medisorb A – Alginantverband – starker oder mittelstarker Exsudat; Oberflächen- und Tiefwunden
- Medisorb P – Absorptionsverband – starker oder mittelstarker Exsudat; Oberflächenwunden
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
Rote Wunden
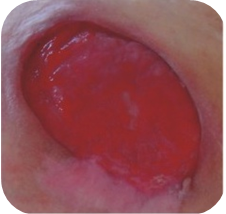
Wunden mit sichtbarem rotem Granulationsgewebe erfordern:
- Erhaltung der feuchten Umgebung
- Schutz von sekundärer Infektion
- Kontrolle des Exsudatsniveaus
Außer Erhaltung der feuchten Umgebung erfordern solche Wunden auch den Schutz vor eventueller mechanischer Beschädigung. Es ist besonders wichtig, weil gut vaskularisiertes Granulationsgewebe anfällig für Verletzungen, die den Heilungsprozess hemmen und zur Infektion führen können, ist. Ein weiterer wichtiger Faktor ist die Erhaltung entsprechender Temperatur (ähnlich der Körperwärme), sodass neue Zellen sich optimal schnell entwickeln können.
Empfohlene Verbände für rote Wunden (abhängig von Exsudat-Menge und Wundtiefe):
- Medisorb A – Alginantverband – starker oder mittelstarker Exsudat; Oberflächen- und Tiefwunden
- Medisorb P – Absorptionsverband – starker oder mittelstarker Exsudat; Oberflächenwunden
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
Rosawunden
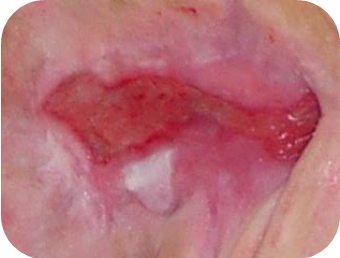
Rosahautwunden erfordern:
- Erhaltung der feuchten Umgebung
- Schutz des empfindlichen Gewebes
Beginnt sich die Wunde mit der Haut zu decken bedarf sie Schutz vor Austrocknung, Schürfung und anderen Faktoren, die neu gebildete Gewebe beschädigen können.
Empfohlene Verbände für Rosawunden (abhängig von Exsudat-Menge)
- Medisorb H – Hydrokolloidverband – mittelstarker oder schwacher Exsudat; Oberflächenwunden
- Medisorb F – Folienverband – schwacher Exsudat
Die Analyse von Heilungsphasen erlaubt zu bemerken, dass die sich in verschiedenen Heilungsertappen befindenden Wunden etwas andere Bedingungen bedürfen, damit der Prozess einwandfrei verläuft. Es ist zu beachten, dass sich die Wunden außer dem Heilungsstadium auch im Hinblick auf den Umfang, Tiefe, Vorhandensein vom nekrotischen Gewebe und Sekretionsgrad unterscheiden. Alle diese Merkmale verursachen, dass jede Wunde die Wahl entsprechender Verbandsart, manchmal mehrerer Verbände, die sich während Heilungsprozesses abwechseln werden, erfordert. Nachstehend befindet sich eine Tabelle mit Faktoren, die die Wundheilung hemmen können.
Tabelle: Faktoren zur Hemmung der Wundheilung
|
hemmende Faktor |
warum | optimale Bedingungen | wie wirkt es in optimalen Bedingungen |
| trockene Umgebung | feuchte Umgebung | entsprechendes Exsudatniveaus an der Wunde: ermöglicht die Aktivierung des natürlichen Wundreinigung, Granulation sichert schnellen und richtigen Verlauf der Hautbildung | |
| nekrotisches Gewebe | Wundheilung ist möglich nur nach Entfernung des nekrotischen Gewebes, die Nekrose kann die Grundlage zur Entwicklung einer Infektion sein | chirurgische/ autolytische Wundheilung | gereinigte Wunde ermöglicht den Beginn der Granulationsphase |
| Infektion | alle Mechanismen in der Wunde zielen auf die Bekämpfung des Eindringlings ab, der Heilungsprozess ist gehemmt | Infektion bekämpfen | gereinigte Wunde ermöglicht den Beginn des Heilungsprozesses |
Vorbeugung
Grundregeln:
- systematische Positionsänderung je 2 Stunden und Verminderung des Drucks an gefährdeten Stellen durch Anwendung von Antidekubitusmatratzen und -unterlagen
- entsprechende Ernährung und Bewässerung
- Sicherung der Haut durch Anwendung von atmenden Hilfsmitteln – Windel-Slips, spezielle Absorptionsverbände – Polyurethanfolienverband, und entsprechenden Pflegemitteln
- Nachwiesen von Symptomen und Änderung der Körperposition
Behandlung von Verbrennungen 2. Grades (2a/2b)
Unfalldatum: 12/09/2012
Datum des Behandlungsabschlusses: 11/10/2012
- Aus zwischenfälligen Gründen meldete sich der Patient gleich nach dem Unfall nicht zur Hilfeleistung, die Wunde wurde für drei Tage nicht behandelt. So sah sie nach 3 Tagen nach dem Unfall aus – 15.09.2012 – Wundgröße 65×50 mm.
- Am 4. Tag nach dem Unfall, am 16/09/201,2 stellte sich der Patient beim Arzt, der eine Salbe mit Antibiotikum verabreichte und die Wunde mit einer Viskosebinde Matovis versorgte. Der Verband wurde für 12 Stunden getragen. Für die nächsten acht Tage wurde die Wunde ohne Sicherung gelassen.
- Aussehen der Wunde nach 12 Tagen nach dem Unfall, am 24/09/2012:
- Am 13. Tag nach dem Unfall – nach Beratung mit dem Facharzt – wurde die Behandlung mit Sonderverbänden Medisorb begonnen. Am Abend am 25/09/2012 wurde auf die Wunde 1 Tube von Medisorb G appliziert und diese wurde mit Medisorb F-Verband gesichert. Dieser Verband blieb an der Wunde für 48 Stunden. Nekrose wurde hydratisiert, Patient spürte Kribbeln in der Wunde.
- Am 15. Tag nach dem Unfall – am 27/09/2012 wurde der Verband entfernt und die Wunde wurde mit Medisorb P versorgt. Die Verbandränder wurden zusätzlich mit Medisorb F geklebt, um dem Patienten die freie Benutzung der Dusche zu ermöglichen.
- Nach 7 Tagen – am 04/10/2012 – der Verband Medisorb P wurde abgeklebt. Aussehen der Wunde:
- 04/10/2012 – auf die Wunde verwandte der Patient den nächsten Medisorb P-Verband für die nächsten 7 Tage. Anmerkung: In diesem Fall würde auch Medisorb F genügen.
- 11/10/2012 – Entfernung des Verbands Medisorb P.
- Am 11/10/2012 wurde auf die Wunde der Verband Medisorb F zur Sicherung von weichen Geweben vor Reibung angeklebt. Der Verband wurde nach 7 Tagen entfernt und es wurde kein weiterer Verband angewandt.
- 17/12/2012 – Aussehen der Stelle nach der Wunde:
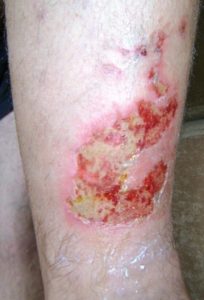
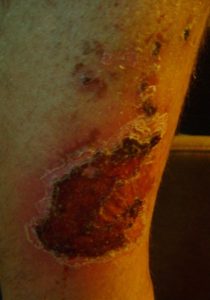
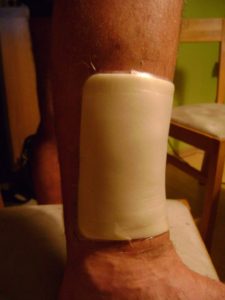
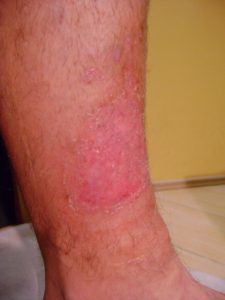
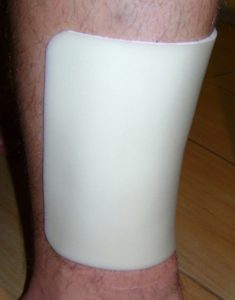
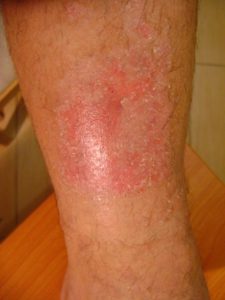
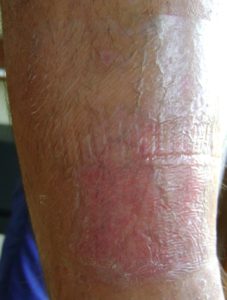
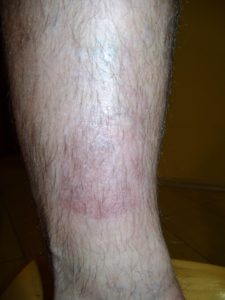
Schlussfolgerungen:
Die Verbrennungswunde 2. Grades (2a/2b) – Wundgröße 65mmx50mm. Für 12 Tage nach dem Unfall war die Wunde nicht gesichert, einmal wurde Salbe mit Antibiotikum verwendet. Für 12 Tage gab es keine Behandlungserfolgen. Die Wunde war mit trockener Nekrose bedeckt.
Die Behandlung mit Verbänden wurde am 13. Tag nach dem Unfall begonnen. Bei der ersten Applizierung wurde ein Hydrogelverband Medisorb G und ein Folienverband Medisorb F verwendet. Die Aufgabe von Medisorb G war, den Nekroseschorf aufzulösen und den Wundheilungsvorgang zu initiieren. Medisorb F war gegenüber dem Hydrogel nur ein sekundärer Verband. Die Wunde mit hydratisiertem Nekrosegewebe wurde mit Saugverband Medisorb P gesichert, der das aufgelöste Nekrosegewebe aufsaugen sollte. Nach 7 Tagen nach der Anwendung von Medisorb P war die Wunde schon in der Proliferationsphase. Der letzte Medisorb F-Verband wurde nur als Schutz der weichen Gewebe angeklebt. Die Behandlung mit Sonderverbänden dauerte insgesamt 23 Tage – ein wesentlicher Umbruch in der Wundbehandlung war schon nach 9 Tagen zu sehen.
Zur Behandlung mit Sonderverbänden wurden:
- 1 x Hydrogelverband Medisorb G 15g
- 3 x Folienverbände Medisorb F 10cmx12cm
- 2 x Polyurethanverbände Medisorb P 10cmx10cm
angewandt.
Kosten der angewandten Verbände: ca. 40 PLN.
Das sichtbare Ergebnis der Behandlung mit Sonderverbänden erfolgte nach 9 Tagen nach der Verwendung. Nach 3 Monaten nach dem Unfall waren keine Spuren nach der Wunde zu sehen. Der Patient hat schon den Unfall vergessen.
Begriffserklärung der Wunde
Wunde bedeutet Beschädigung der Haut und meistens auch der tiefer gelegenen Geweben oder sogar Organe infolge einer mechanischen, thermischen oder chemischen Verletzung. Zu den durch eine mechanische Verletzung hervorgerufenen Wunden zählen: Abschürfungen, Verletzungen, Durchtrennungen, Stichwunden, Bisswunden und chirurgische Wunden. Zu den durch eine thermische oder chemische Verletzung hervorgerufenen Wunden zählen: aller Art Verbrennungen, d.h. thermische, chemische, Strahlungsverbrennungen oder elektrische Verbrennungen. Es gibt auch spezifische Wundarten – schwerheilende Geschwürbildungen, die in Folge anderer Vorgänge nämlich Krankheitsvorgänge entstehen. Zu den chronischen Wunden zählen: Dekubitus (trophische Geschwüre), Krampfadergeschwüre, neuropathische Geschwüre und Geschwüre infolge von Infektionen und Strahlungstherapie oder neoplasmatischer Vorgänge.
Typen der Wundheilung
1. Schwerheilende Wunden – Heilung durch Granulation
- erheblicher Gewebeverlust
- die Wunde darf nicht mit physikalischen Methoden geschlossen werden
- lange Heilungszeit
- Behandlung angelehnt an die Vorgänge der Geweberekonstruktion – der Verlust ist mit Granulationsgewebe gefüllt, worauf die Oberhaut gelingt, danach entsteht eine Narbe
2. Akute Wunden – Sofortheilung durch Primärheilung
- chirurgische oder frische Verletzungswunden
- minimaler Gewebeverlust
- die Ränder werden mit Nähten oder Pflastern verbunden
Heilungsphasen
Es gibt keinen universellen Verband, der in jedem Fall verwendet werden darf.
Die Verbänder erfüllen verschiedene Funktionen: Reinigungs-, Saug- und Schutzfunktion, sie ergänzen einander häufig und keins davon kann allen Bedürfnissen der heilenden Wunde nachkommen. Die Wunde geht über folgende Phasen:
- Entzündungsphase (Exsudationsphase)
- Granulations- und Proliferationsphase (Wachstumsphase)
- Maturation (Umbauphase)
Entzündungsphase (Exsudationsphase)
Diese Phase ist die Antwort des Organismus auf eine Verletzung. Wegen Kreislaufstörungen, Erweiterung und Erhöhung der Durchlässigkeit von Haargefäßen entsteht eine Schwellung mit Exsudation.
Funktionen des Verbands während der Entzündungsphase:
- Blutungsstillen
- Beschleunigung des Vorgangs von natürlicher Wundreinigung
- Einsaugung des Sekretübermaßes
- Verhinderung der sekundären Infektionen
Granulations- und Proliferationsphase (Wachstumsphase)
Granulation – Übergang von der Entzündungsphase in die Proliferationsphase, der von Makrophagen und sonstige Zellen kontrolliert wird. Makrophagen sind Faktoren, die den Fibroblastwachstum fördern.
Fibroblasten erfüllen den Raum nach verlorenem Gewebe mit Granulationszellen.
Wundverschmälerung – zahlreiche Fibroblasten wandeln sich in Myofibroblasten um. Das Netz der verbundenen Myofibroblasten ziehet die Wundränder zusammen (0.6 – 0.7 mm/Tag).
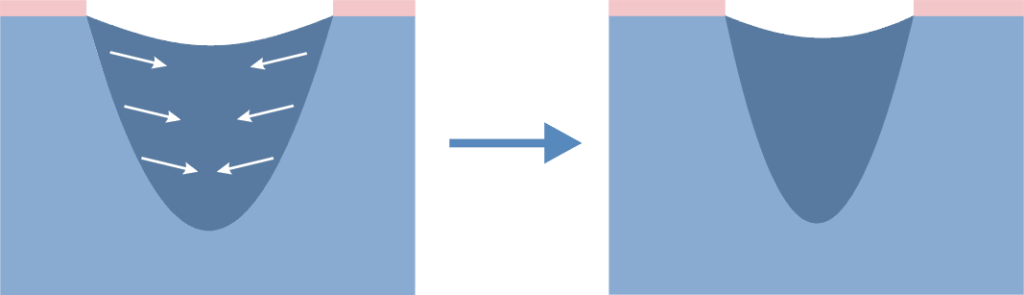
Wundverschmälerung verursacht, dass die Narbe kleiner, als die Wunde am Anfang ist.
Proliferation – neue Oberhaut, die zum vollständigen Wundverschluss notwendig ist. Die von den Wundrändern migrierenden Oberhautzellen bedecken die Granulation und bilden eine neue Oberhaut.
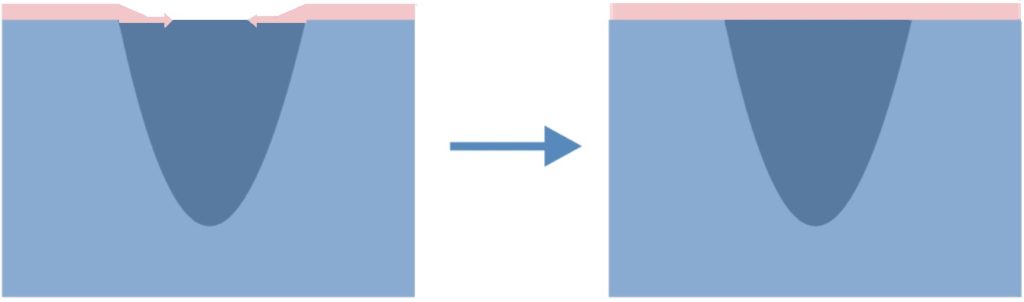
Funktionen des Verbands in der Wachstumsphase:
Granulation
- Erhaltung des feuchten Milieus
- Einsaugung des Sekretübermaßes
- Schutz vor der mechanischen Verletzung
- Verhinderung einer sekundären Infektion
Proliferation
- Erhaltung des feuchten Milieus
- Schutz der feuchten Oberhaut während des Verbandwechsels
Maturationsphase
Maturation – freie Reorganisation der mikroskopischen Struktur des Narbengewebes, der Umbau führt zur Verbesserung der Narbenfestigkeit, deren Verringerung und Glättung.
Diese Etappe kann monate- oder sogar jahrelang dauern.
Bei der Behandlung einer nicht richtigen Vernarbung wird folgendes verwendet:
- örtliche Silikonverbände
- Verbanddruck oder besondere Druckkleidung
- chirurgische Eingriffe, Therapie mit Kortikosteroids, Laser und Kryochirurgie
Verbandfunktionen in der Maturationsphase:
- Narbenglättung
- Narbenbleichung
- Narbenverringerung
Was ist ein Wundexsudat?
Wundexsudat ist ein besonderes Sekret, das in der Vergangenheit sogar „Naturbalsam” genannt wurde, und schon in der ersten Phase der Wundheilung, sofort nach der Verletzung, auftritt.
Das Exsudat besteht aus vielen verschiedenen Inhaltsstoffen, darunter auch Ernährungsfaktoren für die aktiv metabolisierenden Zellen:
- wenige rote Blutkörperchen
- sogar sechsmal mehr weiße Blutkörperchen , als im Blut
- weniger Glukose, aber dieselbe Zahl von Mineralien, wie im Blut
- Proteine – darunter auch Enzyme, die für den Heilungsvorgang wichtig sind, die Wundreinigung und Beseitigung der zerstörten Zellen verursachen
In einer normal heilenden Wunde verringert sich seine Menge mit der Zeit. In einer Wunde mit gestörtem Heilungsvorgang nimmt die Exsudatmenge mit der Zeit nicht ab, und Umgang damit kann eine große Herausforderung für den Verband darstellen.
INFORMATION: Zur Erhaltung von besten Bedingungen für die Wundheilung ist eine optimale Exsudatmenge erforderlich, was Erhaltung des sog. feuchten Milieus für die Heilung bedeutet.
Zu große Mengen des Exsudats, sowie kein Exsudat können den Heilungsvorgang verlangsamen.
Deswegen ist die entsprechende Anpassung des Verbands an Mengen des Exsudats in der Wunde von so großer Bedeutung. Bei trockenen Wunden – ohne Exsudat, soll der Verband sie feuchten, und bei den Wunden mit übermäßigen Exsudatmengen soll er das Übermaß einsaugen.
ACHTUNG: Änderung der Farbe, des Geruchs oder der Dichtheit des Exsudats kann auf die Änderung des Wundzustands oder das Auftreten eines Entzündungsvorgangs / einer Infektion in der Wunde hinweisen, was ist ein Signal dafür ist, dass sich die Wunde ein Facharzt ansieht und diese beurteilt.
Verbandsarten und Gebrauchshinweise bei unterschiedlichen Wundexsudaten:
| Art des Verbandes | Exsudatsniveau | |||||
| kein | niedrig | mittelgroß | schwer | mittelgroß/schwer | ||
| Aufgabe des Verbands | Anfeuchtung der Wunde | Ergusserhaltung | Sammeln des Ergussübermaßes | Sammeln des Ergussübermaßes | Ableitung von überschüssigem Exsudat in den Sekundärverband | |
| Hydrogel | √ | √ | ||||
| Polyurethanmembran | √ | |||||
| Hydrokoloid | √ | √ | ||||
| Polyurethanschaum | √ | √ | ||||
| Alginat | √ | √ | ||||
| resorbierbar | √ | |||||
Behandlungsmodelle für schwer heilende Wunden
Traditionelles Modell der Wundbehandlung
Für Jahrhunderte wurden die schwer heilenden Wunden mit Hilfe von unterschiedlichen Materialien behandelt, die die Wunde austrocknen sollten.
Das traditionelle Wundbehandlungssystem beruhte auf Anwendung von Saugverbänden aus Gaze, die:
- die Einsaugung des Exsudatübermaßes sicherstellten,
ABER
- die Wunde vor Austrocknen und Abkühlung nicht schützten, was das Heilungstempo verlangsamte
- keinen anständigen Schutz der Wunde vor der Umgebung darstellten, was zu häufigen Wundinfektionen führte
- sie klebten sich an die Wunde an, was beim Verbandwechsel die Beschädigung neuer Gewebe und Schmerzen verursachte,
- wegen beschränkten Saugeigenschaften häufig gewechselt werden mussten.
Trockene Wundheilung ist im Weiteren für akute, primär heilende Wunden empfohlen.
Modernes Wundheilungsmodell
Seit Veröffentlichung des Forschungswerks von Georg Winter ist klar geworden, dass die Wunden viel schneller heilen, wenn die Heilung in feuchten Bedingungen erfolgt, wo die optimale Exsudatmenge auf der Wundfläche erhalten wird. Wegen Bedingungen des Behandlungsvorgangs wurde die Konzeption als FEUCHTE WUNDBEHANDLUNG genannt.
Nach dieser Konzeption besteht die Behandlung im Verschluss der heilenden Wunde mit einem Sonderverband, der:
- den entsprechenden Feuchtigkeitsniveau auf der Wundfläche hält, um ein optimales Heilungsmilieu zu schaffen
- autolytische Reinigung initialisiert, was zu schnellerer Wundreinigung und Beginn des Heilungsvorgangs führt
- die Wunde thermisch isoliert, was die Temperatur auf einem ständigen Niveau erhält und den Behandlungsvorgang beschleunigt
- langfristige Einsaugung des Exsudatübermaßes sichert, was die Zahl der Verbandwechsel beschränkt
- sich an die Wunde nicht anklebt, der Verbandwechsel ist für die neuentstandenen Gewebe sicher und schmerzfrei für den Patienten
- wasserfest ist, und die Wunde vor der Umgebung schützt, was das Risiko des Infektionsauftretens minimalisiert
Eigenschaften eines perfekten Verbands:
Feuchte Wundheilung ist empfohlen für schwerheilende Wunden, jedoch nach seinen Annahmen können auch kleine Verletzungen, Abschürfungen oder Verkratzungen behandelt werden.
Hanna Szymkiewicz
Europäisches Zentrum für Dauerbehandlung
Eine Wunde ist die Trennung des Gewebszusammenhangs, die auch tiefere Gewebe und Organen umfassen kann. Die Ursache der Wundentstehung können exogene oder endogene, mit physiologischen Störungen verbundene Faktoren, sein. Die Ausdehnung und Tiefe der Wunde hängt von den Erregungsfaktoren, ihrer Kraft und Stelle, auf die sie wirken, ab.
Aufteilung von Wunden aufgrund des Erregungsfaktors:
>> Exogene Ursachen:
- mechanisch (Schnittwunden, Stichwunden, Platzwunden, Schusswunden)
- thermisch (Verbrennungen, Erfrierungen)
- chemisch (chemische Verbrennungen)
- elektrisch (Verbrennungen)
>> Endogene Ursachen
- Geschwürbildung (Unterschenkelgeschwürbildung, Dekubitus, diabetisches Fußsyndrom) – z.B. Kreislaufbehinderung
Aufteilung von Wunden aufgrund des Heilungszeitraums:
- akut – weniger als 8 Wochen
- chronisch – länger als 8 Wochen
Aufteilung von Wunden aufgrund der Art und Weise der Heilung:
- akute Wunden – Schnittwunden, chirurgische Wunden mit glatten Rändern und ohne wesentlichen Gewebsverlust. Solche Wunden werden mit Hilfe von Nähten, Klammern oder Verband geschlossen, und sie stellen primär heilende Wunden dar, was ca. 6-7 Tagen dauert. Das ist die günstigste Art und Weise der Heilung und es wird primäre Heilung genannt.
- chronische Wunden – Wunden mit erheblichem Gewebsverlust und/oder mit Infektion. In solchem Fall klaffen die Wandränder. Dieser Typ heilt durch Granulation – nach der Granulationsphase erfolgt die Proliferationsphase, wo der Gewebsverlust mit Granulation ergänzt wird. Dieser Vorgang wird sekundäre Heilung genannt.
Sekundäre Wundheilung
Sekundäre Wundheilung betrifft chronische Wunden – u.a. Dekubitus, Geschwürbildung und verwickelte exogene Wunden, z.B. verwickelte chirurgische Wunden. Die Heilung erfolgt in drei Phasen:
- Entzündungsphase (Reinigung)
- Proliferation (Granulation)
- Reifung
Die Entzündungsphase charakterisiert sich mit Entzündungsreaktion und Schmerz. Der Organismus versucht die Bakterien zu zerstören, die in die Wunde nach Trennung des Gewebszusammenhangs eingedrungen sind. Exsudat tritt auf. Abgestorbene Gewebsteile werden nach außen ausgeschieden oder vom Organismus absorbiert. Die Wunde deckt sich mit Blutgerinnsel ab, der sie vor Mikroorganismen schützt.
In der Proliferationsphase verringert sich das Exsudat, die Gefäße verschmälern sich, es erfolgt Granulation – Ausfüllung des Gewebsverlusts und Bildung von Oberhaut.
In der Reifungsphase erfolgt ein Umbauvorgang der schon geheilten Wunden, um Festigkeit der unbeschädigten Haut zu schaffen.
Der Verlauf des Heilungsvorgangs und sein Dauer hängt von unterschiedlichen Faktoren ab: des allgemeinen Patientenzustands – seines Alters, Ernährungszustands und mitbestehenden Krankheiten; von der Art der Wunde, ihrer Stellung, Abschlussart, Reinheit und Zeit von der Verletzung bis auf den Verband.